
Oumar, A.A., Abdoulaye, A., Sangare, N., Konaté,
I., Cissoko, Y., Sangho, F., Dembele, J.P., Dao, S., 2019. Prescription
médicamenteuse chez la femme enceinte au centre de santé communautaire de
Bacodjicoroni, Bamako. Antropo, 41, 31-38. www.didac.ehu.es/antropo
Prescription médicamenteuse chez la femme enceinte au centre de santé communautaire de
Bacodjicoroni, Bamako
Prescription of drug during
pregnancy in rural health center of Bacodjicoroni, Bamako
Aboubacar Alassane
Oumar1, Amadou Abdoulaye2, Nouhoum Sangare1, Issa Konaté3, Yacouba Cissoko3,
Fanta Sangho4, Jean Paul Dembele3, Sounkalo Dao1,3
1 Faculté
de Médecine, et d’Odontostomatologie, Bamako-Mali
2 Centre
de Santé communautaire de Bacodjicoroni, Bamako,Mali
3 Service de Maladies infectieuses CHU, Point G,
Bamako, Mali.
4 Direction de la
Pharmacie et du Médicament, Bamako, Mali
Auteur correspondant: Dr
Aboubacar Alassane Oumar. Faculté de Médecine et d’Odontostomatologie. Université des Sciences, des Techniques et
des Technologies de Bamako BP1805, Bamako. aao@icermali.org
Mots clés:, Médicaments,
Grossesse, Pharmaco
épidémiologie, Mali.
Keywords: Drugs, Pregnancy, Pharmacoepidemiology, Mali.
Résumé
Objectif : L’objectif
de cette étude était de décrire la
consommation de médicaments chez les femmes enceintes au Mali dans une
structure de premier niveau de la pyramide sanitaire.
Méthodes : Nous
avons mené une étude prospective par l’observation non participative sur 205
femmes enceintes au centre de santé communautaire de Baco-djicoroni en commune
V de District de Bamako du 22 février 2007 au 27 avril 2007 à partir d’un
questionnaire.
Résultats : Un
total de 205 femmes a répondu au questionnaire. Elles étaient de niveau
d’instruction et de profession diverse avec absence de niveau d’instruction supérieur.
L’âge des gestantes se situait entre 15 et 24 ans (54,2%). Les multigestes étaient
les plus présentes soit 67,8%. Les pathologies non gynéco-obstétriques
étaient dominantes (36,1%). La consultation prénatale a été le motif de consultation
la plus fréquente (91%). Les ordonnances
de qualité mauvaise ont été les plus représentées (98 ,5%).
Les antianémiques/Vitamines étaient les plus prescrits (30%).
Plus de 81,5% des médicaments prescrits
étaient en DCI. Le prix des ordonnances variait entre 100 à
1500 FCFA étaient le plus représentées soit 50,2%. Les ordonnances comportant 1
à 3 médicaments étaient les plus représentées soit 63,9%. Les Médicaments
potentiellement dangereux prescrits étaient de 18 cas. Une faible participation
des sages-femmes dans la prescription des médicaments par rapport aux
auxiliaires de la santé.
Conclusion : Cette étude montre que les femmes maliennes ont pris des
médicaments pendant leur grossesse. Les antianémiques/vitamines étaient les
plus prescrits. Nous recommandons la formation des agents de santé en thérapeutique.
Abstract
Aim : The
objective of this study was to describe the consumption of medicines in
pregnant women in Mali in a first level structure of the health pyramid.
Methods : We carried out a
prospective study using non-participatory observation of 205 pregnant women at
the Baco-djicoroni community health center in commune V of Bamako District from
22 February to 27 April 2007 from a questionnaire.
Results : A total of 205
women responded to the questionnaire. They were of different educational level
and occupation with no higher level of education. The gestational age was
between 15 and 24 years (54.2%). Multigestes were the most prevalent at 67.8%. Non-gynecological
obstetric pathologies were dominant (36.1%), and antenatal consultation was the
most common reason for consultation (91%). Orders of poor quality were the most
represented (98.5%). Antianaemic/Vitamins were the most prescribed (30%). More
than 81.5% of the prescribed drugs were in DCI. The price of prescriptions
varied between 100 to 1500 FCFA was the most represented (50.2%). Prescriptions
with 1-3 drugs were the most represented at 63.9%. The potentially dangerous
drugs prescribed were 18 cases. Low participation of midwives in the
prescription of drugs compared to health auxiliaries.
Conclusion : This study shows
that Malian women took medication during pregnancy. Anti-anemia / vitamins were
the most prescribed. We recommend the training of therapeutic health workers.
Introduction
Les prescriptions médicales chez la femme enceinte posent toujours la
problématique des risques médicamenteux chez l’embryon ou le fœtus qui
constituent un compartiment pharmacocinétique supplémentaire lié à la distribution
transplacentaire des médicaments (Kone et
al, 1996).
Si un médicament s’avère sans répercussion toxique pour la femme
enceinte, il n’en est pas de même pour l’embryon ou le fœtus en raison des
périodes d’organogenèse et de faiblesse des organes de détoxification de cet
organisme qui reçoit le médicament (Garcia et
al, 2000). Tous les médicaments sont
contre indiqués pendant la grossesse. Cette précaution tient surtout dans
l’impossibilité éthique de faire de la femme enceinte un sujet d’étude. En
effet il n’est pas imaginable d’étudier les risques de malformations d’un
médicament sur l’embryon humain dans les conditions réelles. Dans
certains cas particuliers, prendre des mesures préventives : la prise d’acide
folique 5 mg/Jour dès la période pré conceptionnelle peut réduire le risque
accru d’anomalies de fermeture du tube neural liées à la prise de toute
substance possédant une activité anti-folique (certains antiépileptiques et
antibiotiques) (Guérin et al, 2016). En dehors des risques toxiques, les
prescriptions non rationalisées posent des problèmes économiques par leurs
caractères onéreux au niveau de la patiente (Kone et al, 1996). L’effet
tératogène ou foetotoxique qu’un médicament peut exercer est fonction du
stade de développement de l’enfant à naître. Au delà de cette période, une
exposition à un médicament tératogène pendant l’organogenèse (1er
trimestre) peut aboutir à des anomalies morphologiques majeures. Les
expositions aux 2e et 3e trimestres exposent avant tout à
un risque de foetotoxicité. Elles ne
doivent pas être banalisées puisqu’elles ont été associées à des troubles
fonctionnels, à des anomalies morphologiques ou des perturbations de croissance
(Guérin et al, 2016). Une
étude épidémiologique prospective, descriptive de la prescription
médicamenteuse au cours de la grossesse
a été menée sur une population de 214 femmes en France, 90% des femmes ont eu
au moins une prescription avec une moyenne de 11,5 médicaments par femme
(Garcia et al, 2000). Au Mali, seule
la prescription de la chloroquine et de la sulfadoxine-pyrimethamine a été
évaluée chez la femme enceinte au cours des consultations prénatales (Kayentao et al, 2005). Aucune étude n’a
été faite de façon globale sur la prescription
médicale chez la femme enceinte au Mali d’où le but de la présente étude
au CSCOM de Bacodjicoroni d’étudier la prescription médicamenteuse chez la
femme enceinte.
Patients
et Méthodes
Site de
l’étude : Le quartier de Baco-djicoroni est situé au Sud-Ouest du District de
Bamako, en commune V. Il a fallu attendre l’avènement des centres de santé
communautaires (CSCOM) avec la création des associations de santé communautaire
(ASACO) dans le cadre de la politique sectorielle de santé du Mali, pour que ce
dispensaire soit transformé en CSCOM qui a ouvert ses portes le 1er
mars 1993. La population actuelle de l’aire de santé de Baco-djicoroni
est de 41 759 habitants (Maiga, 2004). C’est
une étude prospective par l’observation non participative non dissimulée sur
205 femmes enceintes venues en consultation. L’enquête s’est déroulée du 22
février 2007 au 27 avril 2007. La population d’étude était constituée des
gestantes :
- qui ont reçu une prescription au cours d’une consultation prénatale
régulière ;
- qui sont venues en consultation pour pathologie au cours de la
grossesse.
Les prescripteurs : étaient des praticiens qui ont délivré une
prescription à une gestante au moment de l’enquête. Toutes les femmes enceintes
venues pour la CPN ou pour pathologie sur grossesse pendant la période ont été
retenues dans notre échantillon.
Les critères d’inclusion : ont été les femmes enceintes qui ont reçu une
prescription médicale, et qui ont accepté de participer à l’étude.
Les critères
de non inclusion : ont été les femmes enceintes qui n’ont pas reçu de
la prescription médicale ; les femmes enceintes qui n’ont pas donné
leur consentement ; les femmes non enceintes.
Pour l’ordonnance : la qualité,
appréciée telle que ci-après
* Bonne : si elle comporte
la date, le nom de la patiente, son poids, son âge, le dosage galénique, le
nombre d’unité, la posologie, et la signature
et/ou le nom du prescripteur; le cachet du prescripteur
* Mauvaise : s’il manque un
de ces éléments ci- dessus cités.
Pour avoir le coût des
ordonnances, nous avons demandé aux femmes enceintes de revenir nous montrer le
coût de leurs ordonnances après l’achat des médicaments ou après qu’elles aient
pris le prix des ordonnances. Cependant certaines gestantes retournaient
directement chez eux sans revenir nous
montrer le coût de la prescription ce qui nous a amené à aller chercher dans le
dépôt de vente de médicaments le prix de tous les médicaments vendus dans le
CSCOM. Les données recueillies ont été saisies et analysées sur le
logiciel EPI info version 6 de L’OMS /CDC pour une description qualitative des
patientes, des prescripteurs, des médicaments prescrits, de la relation
patiente médicament prescrit, prescripteur médicament prescrit et du coût. Toutes
les femmes enceintes sur lesquelles l’étude fut réalisée ont donné leur consentement
verbal après avoir été informées sur le but et la méthodologie de l’enquête.
Pour les gestantes de moins de 18 ans c’est l’assentiment des parents qui a été
obtenu. La discrétion était de règle au
cours des interviews. Seuls la gestante, le prescripteur de l’ordonnance et
l’enquêteur y ont pris part.
Resultats
La tranche d’âge 15-24 était la plus représentée soit 54,2% de cas. La
moyenne d’âge était de 23,9 ans avec des extrêmes allant de 15 à 38 ans. Les
femmes non scolarisées ont été les plus représentées avec 133 patientes soit
64,9%. Les ménagères ont été les plus représentées avec 149
patientes soit 72,7%. Les multi gestes ont été les plus représentées avec 139
cas soit 67,8% des gestantes suivis des primigestes 56 cas soit 27,3% (Tableau 1).
Les multi pares ont été les plus représentées avec 96 cas soit 46,8% des
gestantes suivies des nullipares 61 cas soit 29,8%, des primipares 43 cas soit
21% et des grandes multipares 5 cas soit 2,5%. Le deuxième trimestre a été la
période qui a enregistré beaucoup plus de consultation avec 84 gestantes soit
41%, suivies du troisième trimestre avec 79 gestantes soit 38,5% (Tableau 1).
La consultation prénatale a été le motif de consultation la plus
fréquente avec 187 cas soit 91% (Tableau
2).
Les pathologies non gynéco-obstétriales ont été les plus fréquentes avec
74 cas soit 36,1%. Les pathologies gynéco-obstétricales ont représenté
34,6% et 13,7% pour les gestantes qui ont présenté les deux pathologies
(Tableau 3).
|
|
Effectif |
% |
|
Tranches d’âges |
|
|
|
15-24 ans |
111 |
54,2 |
|
25-34 ans |
86 |
42,1 |
|
35 ans et plus |
8 |
3,7 |
|
Niveau scolaire |
|
|
|
Primaire |
61 |
30 |
|
Secondaire |
11 |
5 |
|
Non scolarisée |
133 |
65 |
|
Profession |
|
|
|
Ménagère |
149 |
72,7 |
|
Commerçante |
28 |
13,7 |
|
Artisan |
17 |
8,3 |
|
Secrétaire/Comptable |
6 |
3 |
|
Elève/Etudiante |
5 |
2,3 |
|
Gestité |
|
|
|
Primigeste |
56 |
27,3 |
|
Multigeste |
139 |
67,3 |
|
Grandes multi gestes |
24 |
5,4 |
|
Age de la grossesse |
|
|
|
Première trimestre |
42 |
20,5 |
|
Deuxième trimestre |
84 |
41 |
|
Troisième trimestre |
79 |
38,5 |
|
Prescripteurs |
|
|
|
Infirmières
obstétriciennes |
78 |
38 |
|
Matrones |
71 |
35 |
|
Sages-femmes |
54 |
26,3 |
|
Médecins |
2 |
1 |
|
Nombre de médicaments/prescription |
|
|
|
1 à 3 |
131 |
63,9 |
|
4 à 6 |
72 |
35,1 |
|
7 et plus |
2 |
1 |
|
Total |
205 |
100 |
Tableau 1. Répartition
des gestantes (sociodémographiques, obstétricales).
Table 1. Distribution
of the pregnant.
|
Motif de consultation |
Effectif (n=205) |
% |
|
Consultation Prénatale
(CPN) |
187 |
91 |
|
Toux |
4 |
2 |
|
Vertige |
2 |
1 |
|
Douleur pelvienne |
2 |
1 |
|
Vomissements / fièvre |
2 |
1 |
|
Céphalée+Douleur articulaire |
1 |
0,5 |
|
Douleur pelvienne + Epigastralgie |
1 |
0,5 |
|
Fièvre |
1 |
0,5 |
|
Leucorrhées |
1 |
0,5 |
|
Météorisme |
1 |
0,5 |
|
Œdèmes membres Inférieurs |
1 |
0,5 |
|
Métrorragie |
1 |
0,5 |
|
Vomissement+Pyrosis |
1 |
0 ,5 |
Tableau 2. Répartition
des gestantes selon les motifs de consultation.
Table 2. Distribution of pregnant women according to
the reasons for consultation
|
Pathologie |
Effectif |
% |
|
Non gynéco obstétrique |
74 |
36,1 |
|
Gynéco obstétrique |
71 |
34,6 |
|
Gynéco obstétrique + Non Gynéco obstétrique |
28 |
13,7 |
|
Suivi sans pathologie |
32 |
15,6 |
|
Total |
205 |
100 |
Tableau 3.
Répartition des gestantes selon les pathologies.
Table 3. Distribution of pregnant women according to
pathologies.
Les ordonnances de qualité mauvaise ont été les plus représentées, 202
ordonnances soit 98 ,5% avec seulement 3 cas de bonnes soit 1,5%. Les antianémiques
\ Vitamines étaient les plus prescrits pendant cette étude
soit 30% des cas (Tableau 4).
Plus de 81,5% des médicaments prescrits
étaient en DCI contre 18,5% des
prescriptions en specialites. Les ordonnances dont le prix variait entre 100
à 1500 FCFA étaient le plus représentées avec des extrêmes allant de 100 à 9225
F CFA (Figure 1).
Les ordonnances comportant 1 à 3 médicaments étaient les plus représentées :
130 ordonnances soit 63,9% avec des extrêmes allant de 1 à 7 médicaments
par ordonnance (Tableau 1).
Les infirmières obstétriciennes ont plus prescrit pendant l’enquête avec
78 prescriptions soit 38% contre 34,1% pour les matrones ; 26,3% pour les
sages femmes et seulement 0,5% pour les médecins (Tableau 1).
|
Famille pharmacologique |
Effectif
(n=617) |
% |
|
Antianémique\Vitamine |
185 |
30 |
|
Divers* |
126 |
20,4 |
|
Antibiotique |
66 |
10.7 |
|
Antimycosique |
63 |
10,2 |
|
Antipaludique |
60 |
9,7 |
|
Antispasmodique |
59 |
9,6 |
|
Antalgique\Antipyrétique |
41 |
6.6 |
|
Antiémétique |
17 |
2.8 |
Tableau
4. Répartition des médicaments par famille
pharmacologique. *Divers : Antifongique
gynécologique, Antiacide (Hydroxyde d’aluminium
+ Hydroxyde de magnésium), Solution de
désinfection (Betadine), Antitussif,
Hormone, Soluté (sérum glycose, sérum salé et ringer lactate), Antihypertenseur
(Méthyl dopa, Nifedipine), Trichomonacide (Metronidazole Mebendazole), Laxatif.
Table 4. Distribution
of drugs by pharmacological family
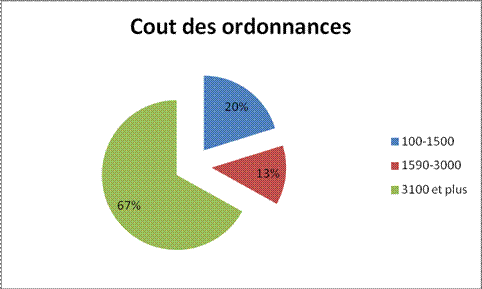
Figure 1. Répartition des ordonnances
selon le coût.
Figure 1. Distribution of prescriptions by cost.
Les médicaments potentiellement dangereux prescrits (avec un risque), ont
été au nombre de 18 médicaments différents avec un risque potentiel aux
différents stades de la grossesse, y compris les analgésiques / anti-inflammatoires
non stéroïdiens, antibiotiques, antihypertenseurs, antiparasitaires, avec une
répartition de 0,4% au premier trimestre, 28,6% au deuxième et 71% au troisième
trimestre (Tableau 5).
|
Pharmaco thérapeutiques |
Trimestre 1 |
Trimestre 2 |
Trimestre 3 |
|
Antalgiques/antipyrétiques |
- |
Acetyl salicylique
acide Acetyl salucylique de
lysine Diclofenac |
Acetyl salicylique
acide Acetyl salucylique de
lysine Diclofenac |
|
Antiparasitaires |
SP |
Albendazole Amodiaquine |
Artesunate Amodiaquine Artemether Mebendazole |
|
Antibiotiques |
- |
Metronidazole |
Cotrimoxazole Metronidazole |
|
Antihypertenseurs |
|
Nifedipine |
Nifedipine, Furosemide |
|
Total |
0,4% |
28,6% |
71% |
Tableau 5. Médicaments
prescrits avec un risque potentiel.
Table 5. Prescribed
drugs with a potential risk.
Discussion
Malgré les bonnes volontés de part et d’autre nous avons été confrontés
à des difficultés de nature diverse au cours de cette étude : insuffisance de matérielles
dans la salle de Consultation Prénatale
(CPN), absence de spécialités pharmaceutiques dans le dépôt de vente de
médicaments du CSCOM. A ce niveau il faudra rappeler que l’une des missions
fondamentales des CSCOM est la promotion des médicaments DCI. Malgré ces
insuffisances cette étude a permis d’étudier la prescription des médicaments au
cours de la grossesse dans une structure sanitaire de premier niveau au Mali.
L’âge des gestantes variait entre 15 et 38 ans avec la plus grande
fréquence observée dans la tranche d’âge de 15 à 24 ans soit 54,2%, avec une
diminution du nombre de gestante au fur et à mesure que leur âge augmente. Ce
résultat pourrait être lié à l’inexpérience des jeunes, au manque
d’information et de sensibilisation des jeunes, au mariage précoce, aux
conditions socio-économiques défavorables.
Ce résultat est similaire à ceux de Konaté (2002) et de Sanogo (2000) qui ont tous les deux
trouvé le plus grand nombre des
gestantes dans la tranche d’âge de 15 à 24 ans respectivement 51%
et 64,6%. Par contre Goita
(2006) a trouvé la plus grande fréquence
dans la tranche d’âge 25-29 ans. Les gestantes les plus représentées étaient
des ménagères soit 65,4%. Ce résultat
peut être lié au taux élevé d’analphabétisme chez les femmes, au taux élevé du
nombre de jeunes filles déscolarisées, à l’absence d’une véritable politique
d’emploi en général et en particulier pour les femmes, la philosophie
ancestrale qui attribue à la femme le rôle de la gardienne de maison et des
enfants. Nos résultats étaient similaires à ceux obtenus par Sanogo (2000) (74,6%).
Notre étude n’a pas relevé des gestantes
de niveau d’instruction supérieur. L’échantillon de Sanogo (2000) également
n’incluait pas ce type gestantes. Par contre ces gestantes ont été retrouvées
dans d’autres études (Kone et al,
1996) (1,4% de niveau supérieur au Burkina Faso). L’absence des gestantes de niveau supérieur
au cours de notre étude pourrait démontrer le manque de confiance de cette
classe sociale à nos structures sanitaires de niveau I. La CPN
était le motif le plus représenté (91,2%) pendant cette étude. Ces chiffres sont largement supérieurs à ceux
du Burkina-Faso (Kone et al,
1996), 11,3% pour la CPN. Ces résultats montrent une large adhésion de la
population à la politique nationale de la santé par rapport à la santé de la
reproduction.
Les multigestes (67,8%) et les multipares (46,8%) étaient les plus
représentées au cours de notre étude. Nous avons en outre constaté une
faible présence des grandes multipares (2,5%) et des grandes multigestes
(4,9%). Elles se fieraient peut être à leur expérience obstétricale ou peuvent
être empêchées par des problèmes économiques liés au nombre d’enfants dans le
foyer. Les gestantes sont venues beaucoup plus au deuxième trimestre, 41% qu’au
troisième trimestre (38,5%) et au premier trimestre (20,5%) de grossesse. Ce
résultat était similaire à celui de Konaté
(2002), deuxième trimestre 35,5%, troisième trimestre (31%), premier
trimestre (16%).
Au total 617 médicaments soit 3 médicaments par femme ont été prescrits.
Ce résultat est supérieur à celui de Kone et
al (1996) au Burkina (2,4%) et largement inférieur à celui
de Garcia et al (2000), au département de la Loire, en France, soit 11,5
médicaments par femme. Les
prescriptions étaient dominées en général par : les antianémiques
et vitamines (30%), les antibiotiques (10,7%), les antimycosiques (10,2%),
les antipaludiques (9,7%), les antispasmodiques (9,6%) les antalgiques / antipyrétiques
(6,6%), les antiémétiques (2,8%). Par contre l’étude menée au Burkina Faso par
Kone et al (1996) rapporte une
prescription des antibiotiques supérieurs aux autres médicaments soit
22,5%. Antianémiques \ vitamines ne viennent qu’en quatrième (4e) place
(18%). Ce résultat explique le souci des prescripteurs de prévenir la carence
vitaminique et l’anémie chez les femmes enceintes. Potchoo et al. (2009) trouvaient une prédominance des antianémiques et des antipaludiques au
Togo. Gadzhanova et al. (2015) avaient
trouvé une prédominance des psychoanaleptiques ; tandis que Admasie et al. (2014), confirmaient la
prescription des antianémiques dans 52,3% en Ethiopie.
Le plus grand nombre des ordonnances soit 73% a été
délivré par les infirmières obstétriciennes (38%) et les matrones (35%).
Seulement 26,3% et 1% des ordonnances ont été délivrées respectivement par les
sages femmes et les médecins. Peut être que les responsables de la salle de CPN
ont donné une grande autonomie aux
auxiliaires de santé et leur font entièrement confiance. Par contre dans
l’étude menée par Admasie et al. (2014), ont trouvé une
prescription des médecins.
Les ordonnances de qualité mauvaise (selon notre méthodologie)
étaient largement délivrées au cours de cette étude soit 98,5%. Ce résultat
pourrait s’expliquer par : le nombre élevé de la prescription faite par les
auxiliaires de la santé, le manque ou l’insuffisance de formation continue pour
ces auxiliaires de santé. Notre étude
n’a pas noté de médicaments contre-indiqués connus prescrits durant la période
de l’étude. Par contre Admasie et al. (2014), ont trouvé 10,8%
de médicaments prescrits de catégories D ou X. De même que Koné et
al. (1996), au Burkina Faso avait tout de même trouvé plus de 24% des ordonnances comportant des médicaments contre indiqués
connus pendant la grossesse. Pour justifier ce résultat nous pouvons penser que
le choix thérapeutique des prescripteurs au cours de la grossesse était peut
être porté sur les molécules les mieux connues et les mieux évaluées pendant la
grossesse. Egen-Lappe et al. (2004)
ont trouvé un résultat similaire soit 1,3% en Allemagne. Beyens et al. (2003) ont trouvé 4,6% des
médicaments contre indiqués prescrits en France. La mauvaise prescription des
médicaments durant la grossesse expose les nouveau-nés à des malformations
selon Damase-Michel et al. (2014). Certains
médicaments prescrits, présentaient des risques potentiels des anomalies (avec une répartition de 0,4% au premier
trimestre, 28,6% au deuxième et 71% au troisième trimestre). Cependant les
conditions présentées par les mères (toxémie, menace d'accouchement prématuré,
éclampsie, pré-éclampsie, paludisme, parasitose), les causes multiples des
anomalies néonatales et le fait que notre étude ne s'est pas étendue à la néonatalité,
nous ne pouvons établir aucun lien de causalité entre ces anomalies et les
médicaments prescrits aux mères pendant leur grossesse. Ce résultat est
similaire à celui de Potchoo et
al. (2009), au Togo. Par conséquent, tel que conclu par Gagne et al. (2008) dans une étude similaire,
nos résultats indiquent seulement que l'étiologie du médicament dans la survenue de ces anomalies peut ne pas
être conservée.
Pour notre étude, la majorité des ordonnances avait un coût compris entre 100 et 1500 FCFA (2,30 euros)
(50,2%), celles qui ont un coût compris entre 1590 et 3000 FCFA (4,60 euros)
représentent 32,4% et seulement 19% des
ordonnances qui avaient un cout
supérieur ou égal à 3100 FCFA (4,75
euros). Ce résultat s’explique par le fait que les médicaments en DCI ont été
largement prescrits (81,5%) et que ces médicaments sont subventionnés par
l’état malien. Sanogo et al. (2009),
ont trouvé un résultat similaire sur la prescription des médicaments en zone
rurale au Mali. Par contre les études Beyens et al. (2003), Lacroix et al.
(2009) concernaient des médicaments spécialités en France.
Conclusion
Les sages- femmes
participent peu à la prescription
des médicaments au profit des matrones et des infirmières obstétriciennes. Cet
état de fait peut sérieusement menacer la sécurité de la femme enceinte et de
son futur bébé par des prescriptions irrationnelles. La qualité des ordonnances
délivrées par les prescripteurs était mauvaise. Le coût de la prescription
était relativement supportable par rapport à la prise en charge globale de la femme enceinte. Nous recommandons la formation continue
en thérapeutique des agents de santé au
niveau du premier niveau sanitaire au Mali.
Remerciements. Nous
remercions toutes les patientes qui ont accepté de participer à cette étude.
Cette étude a bénéficié un soutien de l’université de Bamako.
Conflit d’intérêt : Les
auteurs déclarent ne pas avoir de liens
d’intérêt.
References
Admasie, C., Wasie, B., Abeje, G. 2014. Determinants of prescribed drug use among pregnant women in Bahir Dar
city administration, Northwest Ethiopia: a cross sectional study. BMC Pregnancy
and Childbirth, 14(1), 325.
Beyens, M. N., Guy, C., Ratrema, M., Ollagnier, M.
2003. Prescription médicamenteuse pendant la grossesse en France: étude HIMAGE.
Thérapie, 58(6), 505-511.
Damase-Michel, C., Lacroix, I., Hurault-Delarue, C., Beau, A. B.,
Montastruc, J. L. 2014. Drug in pregnancy: studies in the French database
EFEMERIS. Therapie, 69(1), 91-100.
Egen-Lappe, V., Hasford, J. 2004. Drug prescription
in pregnancy: analysis of a large statutory sickness fund population. European
Journal of Clinical Pharmacology, 60(9), 659-666.
Gadzhanova, S., Roughead, E. 2015. Use of
prescription medicines in Australian women of child-bearing age. BMC Pharmacology
and Toxicology, 16(1), 33.
Gagne, J. J., Maio, V., Berghella, V., Louis,
D. Z., Gonnella, J. S. 2008. Prescription drug use during pregnancy: a
population-based study in Regione Emilia-Romagna, Italy. European Journal of
Clinical Pharmacology, 64(11), 1125.
Garcia, I., Beyens, M.N., Gauchoux, R., Guy, C.,
Ollagnier, M., 2000. Prescription médicamenteuse chez la femme enceinte dans
le département de la Loire. Thérapie, 55, 605-11.
Goita N., 2006. Evaluation de la qualité des
consultations prénatales au service de gynéologique-obstétrique de centre
de santé de référence de commune V de District de Bamako. [Thèse] Medecine,
Université de Bamako.
Guérin,
A., Rieutord, A., Cuche, L., Lupattelli, A., Nordeng, H. 2016. Médicaments et
grossesse: une enquête menée auprès de 374 femmes en France. Therapies, 71(6),
613-623.
Kayentao,
K., Kodio, M., Newman, R. D., et al.
2005. Comparison of intermittent preventive treatment with chemoprophylaxis for
the prevention of malaria during pregnancy in Mali. The Journal of Infectious
Diseases, 191(1), 109-116.
Konate S., 2002. Qualité de la surveillance
prénatale dans le centre de santé de référence de la commune II de
District Bamako. [Thèse] Medecine. Université de Bamako.
Kone, B., Zoungrana, R.S.P., Lompo, M. et Guissou,
I.P., 1996.
Problématique des prescriptions
médicamenteuses chez la femme enceinte : Enquête pharmaco épidémiologique
dans les CSMI de la province du Kadiogo (Burkina-Faso). Méd d’Afri Noire, 45(5), 288-295.
Lacroix, I., Hurault, C., Sarramon, M. F., et al. 2009. Prescription of drugs
during pregnancy: a study using EFEMERIS, the new French database. European
Journal of Clinical Pharmacology, 65(8), 839-846.
Maiga, B., 2004. Activité du centre de santé
communautaire de Bacodjicoroni de 1993 à 2003. Rapport CSCOM, Mali.
Potchoo, Y., Redah, D., Gneni, M. A., Guissou,
I. P. 2009. Prescription drugs among pregnant women in Lome, Togo, West Africa.
European Journal of Clinical Pharmacology, 65(8), 831-838.
Sanogo A., 2000. Qualité de soins dans la
salle d’accouchement du centre de santé communautaire de Sabalibougou III en
commune V du District de Bamako. [Thèse] Médecine, Université de Bamako.
Sanogo, M., Oumar, A. A., Maiga, S., Coulibaly,
S. M., Dembele, A., Harama, M., Koumare, B. 2009. Prescription des médicaments
essentiels génériques dans une commune rurale du Mali. Le pharmacien hospitalier, 44(4), 181-185.