
Poderti, M.V., Goyechea, J., Contreras, N., Dávalos, S., Zimmer Sarmiento, M.C., 2018. Niños nacidos con peso
insuficiente y características maternas. Salta - Capital (Argentina). Período
2002-2011. Antropo, 40, 13-24. www.didac.ehu.es/antropo
Niños
nacidos con peso insuficiente y características maternas. Salta - Capital
(Argentina). Período 2002-2011
Children born with
insufficient weight and maternal characteristics. Salta - Capital (Argentina). Period 2002-2011
M.V. Poderti, J. Goyechea, N. Contreras, S. Dávalos, M.C. Zimmer Sarmiento
Instituto de Investigaciones en Evaluación
Nutricional de Poblaciones (IIENPo). Facultad de Ciencias de la Salud.
Universidad Nacional de Salta. Avenida Bolivia 5150- Salta Capital. C.P. 4400.
Argentina
Autor para correspondencia: María del Carmen Zimmer Sarmiento. mzimmerc@yahoo.com.ar
Palabras Clave: Peso insuficiente al nacer, características maternas.
Key Words: Insufficient birth weight, maternal characteristics.
Resumen
Introducción: El peso insuficiente al nacer (PIN) definido como aquel
entre 2.500 y 2.999 gramos, presenta un riesgo de morbilidad y mortalidad
importante, ya que comparte varias características y desventajas de los recién
nacidos con bajo peso al nacer.
Objetivos: Describir la prevalencia del peso insuficiente de neonatos a término y postérmino, en el decenio 2002-2011, nacidos en el Hospital Público Materno Infantil de Salta y conocer las características biológicas, obstétricas, sociodemográficas y del proceso de atención presentes en el niño y en la madre.
Metodología: Se incluyeron 9.724 neonatos a término (entre 37 y 41 semanas de gestación) (SG) y postérmino (más de 41 SG), según clasificación propuesta por OMS con peso insuficiente (2.500 a 2.999g) que nacieron desde Enero de 2002 a Diciembre de 2011, de madres residentes en Salta Capital. La fuente de información fue la Hoja Matriz de nacimientos del Hospital Público Materno Infantil (HPMI). El análisis estadístico incluyó cálculo de medidas descriptivas, de tendencia central y dispersión.
Resultados: La prevalencia
de neonatos con PIN en Salta Capital, fue de 18,8% en el decenio
estudiado. La tendencia a través de los años fue decreciente excepto en los
años 2009 y 2010. En este último año se registró un valor que alcanzó prácticamente
el del inicio del período estudiado y coincidió con una disminución en el
promedio de peso al nacer, un incremento en la SG promedio de captación para
CPN, y un leve aumento de la EG de los neonatos con PIN. Las madres de RN con
PIN tuvieron en su mayoría edad, talla y estado nutricional pregestacional
normales, presencia de una pareja que pueda brindar apoyo durante la gestación,
fueron multigestas, sin hábito de fumar, características que no representarían
un factor de riesgo para el peso
de nacimiento del niño.
Sin embargo el nivel
de formación inadecuado para la edad
podría ser un factor de riesgo para el nivel de alarma que influyera en el
inicio tardío del CPN y en la inadecuada
cantidad en el número de visitas según EG.
Conclusiones: La prevalencia de RN PIN en Salta Capital no varió
sustancialmente a lo largo del período estudiado, pero fue superior a la de
Argentina, al igual que las características maternas. Los datos indican la necesidad de continuar investigando
sobre el PIN, a fin de mejorar los programas de asistencia pre y peri-natal.
Abstract
Introduction: The insufficient
birth weight (IBW) defined as that between 2,500 and 2,999 grams, presents a
risk of significant morbidity and mortality, since it shares several characteristics
and disadvantages of newborns with low birth weight.
Objectives: To describe the
prevalence of IBW in term and post-term neonates, in the decade 2002-2011, born
in the Public Maternal and Child Hospital Public (HPMI) of Salta’s Capital city
(Argentina), and to know biological, obstetric and sociodemographic characteristics and the prenatal care process present in childs and
in mothers.
Methodology: The present study
included 9724 term infants, (between 37 and 41 weeks of gestation) (SG) and
post-term (more than 41 SG), according to classification proposed by WHO, with
insufficient birth weight (2,500 to 2.999g) that were born from January of 2002
to December of 2011, whose mothers lived in Salta’s Capital city. The source of
information was the Birth Matrix Sheet of HPMI. The statistical analysis
included calculation of descriptive measures, central tendency and dispersion.
Results: In the decade under
study, the IBW prevalence in Salta’s Capital city was 18.8%. The trend over the
years was decreasing except in the years 2009 and 2010. In this last year a
value was recorded that reached practically the beginning of the period studied
and coincided with a decrease in the average birth weight, an increase in the
SG average of the first prenatal care visit, and a slight increase in the
gestational age of the neonates with IBW. Mothers of neonates with IBW had, in
their majority, age, size and normal pregestational nutritional status,
presence of a partner that could provide support during pregnancy, were
multigestants, without smoking habit, characteristics that would not represent
a risk factor for weight of the child's birth. However, the inadequate formal
education level for age could be a risk factor for the alarm level that would
influence a late prenatal control and the inadequate number of controls.
Conclusions: The prevalence of
IBW in Salta’s Capital city did not vary substantially during the period
studied, but it was higher than in Argentina, like the maternal
characteristics. The data indicate the need to continue researching the IBW, in
order to improve pre and peri-natal assistance programs.
Introducción
El crecimiento embrio-fetal normal puede ser definido como
aquel que resulta de la división y crecimiento celular sin interferencias y da
como producto final un recién nacido de término, en el cual se ha expresado totalmente
su potencial genético (OMS, 1995).
El peso al nacer es el primer peso del neonato, medido justo
después del nacimiento (OMS, 2005). Es un indicador de salud pública, esencial
para la vigilancia y evaluación de la salud materno infantil, su estudio
resulta fundamental para identificar a la población neonatal en riesgo. El peso
al nacer determina la posibilidad del recién nacido (RN) de sobrevivir, y de
tener un crecimiento sano (Estrada Restrepo, 2016)
Cuando se habla de estudiar el peso al nacer, los estudios
se han centrado en el bajo peso, sus factores de riesgo y consecuencias para la
vida del individuo en el corto y largo plazo como los realizados por Puffer et al, (1975), Restrepo Mesa et al (2009) y Noa Garbey et al, (2017).
Sin embargo, llama la atención la elevada proporción de
niños que nacen con peso insuficiente (PIN); definido como aquel entre 2.500 y
2.999 gramos; cuyo riesgo de morbilidad y mortalidad es también importante, ya
que comparten varias características y desventajas de los recién nacidos con
bajo peso al nacer (Ticona Rendón et al,
2012).
Algunos estudios muestran que los RN con peso insuficiente
tienen mayores riesgos que los nacidos con peso adecuado. Tienen de dos a tres
veces más probabilidades de muerte, una mayor probabilidad de enfermedades
infecciosas, infecciones respiratorias y retraso de crecimiento y desarrollo,
además de mayor posibilidad de ocurrencia de enfermedades crónicas en el
futuro. (Estrada Restrepo, 2016)
Los procesos conducentes a un desarrollo fetal insuficiente
responden a la interacción de múltiples factores y no a una sola y exclusiva
causa. El crecimiento fetal está evidentemente influido por el tamaño, la salud
y la nutrición de la madre (OMS, 1995).
Entre los factores podemos citar: Bajo peso preconcepcional
de la madre, mujeres menores a 16 años o mayores a 35 años, un corto intervalo
intergenésico, tabaquismo y abuso de sustancias, enfermedades como afecciones
cardiovasculares, hipertensión, insuficiencia renal, inmunopatías, anemia,
entre otros.
Edad
materna: las edades en los extremos de la
vida reproductiva son un factor asociado a resultados adversos materno
neonatales.
La mayoría de los estudios demostraron que mientras más
joven (menor a 20 años) es la mujer tiene mayor probabilidad de tener niños con
menor peso, riesgo de prematurez y algunas alteraciones específicas (Fescina et al. 2011). Las mujeres en
adolescencia temprana (menores de 15 años) tienen mayor riesgo de
morbimortalidad vinculada al embarazo y al parto. A la adolescencia se asocian
otros factores sociales que repercuten en el peso de nacimiento, bajo nivel
educacional, control prenatal tardío o ausencia del mismo (Ticona Rendón, 2011).
Talla
materna: se la usa como indicador del
estado nutricional y de salud. En países poco desarrollados, una mujer baja
(< 150 cm.) está expuesta a un alto riesgo de dar a luz un niño con
crecimiento deficiente. La talla baja materna refleja las condiciones adversas
del medio ambiente donde creció la mujer (OMS, 1995).
Estado
nutricional pregestacional:
Estudios recientes han puesto de manifiesto que la mala nutrición materna está
directamente relacionada al desarrollo del feto y tiene repercusiones en el
recién nacido hasta incluso varios años después de su nacimiento (Ticona
Rendón, 2011). El bajo peso pre gravídico, mujeres con un IMC menor a 18,5
Kg/m2, se ha asociado con parto pretérmino y bajo peso al nacer (Fescina et al, 2011)
Nivel
educativo materno: Las
madres con bajo nivel educativo presentan mayor riesgo de PIN. Ticona Rendón
(2011) encontró que madres analfabetas presentaron mayor porcentaje de Peso
Bajo de Nacimiento y PIN que las de educación superior; así, el peso del RN se
incrementa conforme aumenta la escolaridad materna, las analfabetas tienen
recién nacidos con 116 gramos de peso menos que la población general de recién
nacidos. La mayor escolaridad influye en el conocimiento de la mujer sobre la
necesidad de proporcionarse cuidados prenatales y alimentación adecuados,
permite una mejor situación económica y estabilidad matrimonial.
Situación
de pareja: El estado civil soltera es un
factor de riesgo social asociado a PIN, probablemente por desajustes psico
sociales, ya que enfrenta el embarazo sola, por lo general es dependiente de
sus padres y tiene menor nivel educativo, generalmente pertenece a familias
disfuncionales, agregado a tensiones asociadas con el embarazo; por estas
condiciones, estaría más predispuesta a controles prenatales inadecuados,
influyendo negativamente en el resultado de la gestación, así como el peso de
su recién nacido (Ticona Rendón, 2011).
Paridad: ha sido descrita como uno de los factores de riesgo para
la mortalidad perinatal y morbi-mortalidad materna. La primiparidad es otro factor asociado a peso
insuficiente al nacer (Ticona Rendón, 2011). El antecedente de nacimientos
previos se asocia con cambios anatómicos que pueden impactar en la eficiencia
de producción de peso al nacer, una mujer con experiencia de embarazo y nacimiento
previo es capaz de producir salud infantil más eficientemente. La paridad
elevada (cuatro o más embarazos) aumenta al doble el riesgo de defunción fetal
intraparto (Fescina et al, 2011)
Tabaquismo: el hábito de fumar, activo y pasivo afecta tanto al feto
como a la madre. Las mujeres fumadoras tienen mayor riesgo de complicaciones
obstétricas (placenta previa, aborto, espontáneo, parto prematuro) y
complicaciones del feto y RN (bajo peso al nacer, restricción del crecimiento
fetal, aumento de la mortalidad perinatal). Estudios en distintos países
muestran que, en general, el consumo de tabaco en el embarazo se asocia con
algunos factores sociodemográficos como: menor nivel socioeconómico, menor
educación, ser madre soltera y tener una pareja fumadora. También se observa
que existe un sub-registro ya que los médicos no preguntan correctamente
(generalmente usan opción si/no en lugar de opción de respuestas múltiples),
las madres “esconden” el consumo (Fescina et
al, 2011; Dirección Nacional de Maternidad e Infancia, 2013).
Proceso
de control - Atención de salud:
Inicio y número de Controles prenatales (CPN): se entiende por CPN a la serie
de entrevistas programadas de la embarazada con los integrantes del equipo de
salud, con el objetivo de vigilar la evolución del embarazo y obtener una
adecuada preparación para el parto y la crianza (Dirección Nacional de
Maternidad e Infancia, 2013). Se recomienda iniciar los CPN en el primer
trimestre del embarazo, con una periodicidad según el grado de riesgo que presenta
el embarazo. En mujeres con embarazo de bajo riesgo se recomienda realizar 5
controles como mínimo y con alto riesgo 9 controles como mínimo (Fescina et al, 2011).
La mayoría de estudios coinciden en señalar que un control
prenatal inadecuado o la no realización del control prenatal conllevan a riesgo
materno neonatal. En lo que respecta a morbimortalidad, además es un factor
importante para menor peso en el RN; este hallazgo también fue encontrado por
Antonio et al (2009) en Brasil y
González et al (1995) en México y la
mayoría de estudios que abarcan el control prenatal (Ticona Rendón, 2011).
Objetivos
Describir la prevalencia del peso insuficiente
de neonatos a término y postérmino, en el decenio 2002-2011, nacidos en el
Hospital Público Materno Infantil de Salta, cuyas madres residían en la ciudad
de Salta Capital.
Conocer características biológicas,
obstétricas, sociodemográficas y del proceso de atención presentes en el niño y
en la madre.
Materiales y métodos
Se llevó a cabo un estudio transversal descriptivo, a partir
de datos obtenidos de la Hoja Matriz de nacimientos del Hospital Público
Materno Infantil (HPMI), cuyas madres residían en
la Ciudad de Salta Capital, al norte de
la República Argentina.
Se incluyeron 9724 neonatos a término (entre 37 y 41 semanas
de gestación) (SG) y postérmino (más de 41 SG), según clasificación propuesta
por OMS (Dirección Nacional de Maternidad e Infancia, 2013) con peso
insuficiente (2.500 a 2.999 g.) que nacieron desde Enero de 2002 a Diciembre de
2011, de madres residentes en Salta Capital. Quedaron excluidos los RN que
nacieron pretérmino, aquellos cuyas madres tuviesen como residencia habitual
otros municipios de la provincia de Salta, otra provincia o país, y los que no
contaron con información completa.
Se estudiaron variables relacionadas al niño (sexo
biológico, edad gestacional y tamaño al nacer), a la madre (edad, peso y estado nutricional preconcepcional,
nivel de educación, situación de pareja, embarazos previos y hábito de fumar) y
del proceso de atención prenatal (adecuación de número controles prenatales,
momento de captación). Su categorización y operacionalización se detallan a
continuación.
Variables del Niño
Sexo
biológico del RN
Varón
Mujer
Edad
gestacional (EG)
A
término (37 – 41 semanas)
Postérmino
(> a 41 semanas)
Tamaño
al momento de nacimiento (Battaglia et al, 1967)
Pequeño
para la edad gestacional PEG (<P10)
Adecuado
para la edad gestacional AEG (P10-P90)
Grande
para la edad gestacional GEG (>P90)
Variables de la madre
Edad
Materna
Adolescente
(≤19 años)
Edad
sin riesgo (20 a 34 años)
Añosa
(≥ 35 años)
Talla
Normal
(≥150 cm)
Baja
(< 150 cm)
Estado
Nutricional pregestacional – IMC
Bajo
Peso (<18,5)
Normal
(18,5 – 24,9)
Sobrepeso
(25 – 29,9)
Obesa
(≥ 30)
Nivel
de Educación (grado más alto completado, dentro del nivel más avanzado cursado)
Adecuado
Inadecuado
Situación
de pareja
Con
pareja
Sin
pareja
Número
de embarazos previos
Primigesta
(ningún embarazo previo)
Multigesta
(uno o más embarazos previos)
Hábito
de fumar durante el embarazo
Presente
(a partir de 1 cigarrillo /día)
Ausente
(ningún cigarrillo)
Variables del proceso de atención prenatal
Inicio
del Control Prenatal (Fescina et al, 2011)
Precoz
(Primer control prenatal realizado durante hasta la semana 12)
Aceptable
(Primer control prenatal realizado entre semana 13 a 20)
Tardío
(Primer control prenatal realizado a partir de semana 21 en adelante)
Número
de Controles Prenatales según EG
Adecuado
(cuando se cumplimentó 1 control mensual o número mínimo de controles recomendados)
Inadecuado
(no se cumplimentó número mínimo de controles recomendados según cronograma por
EG)
El análisis estadístico incluyó cálculo de medidas
descriptivas, de tendencia central y dispersión. Para el procesamiento de
datos, se usó el programa estadístico SPSS versión 21.0.
Resultados
Durante el período 2002-2011, en el Hospital Público
Materno Infantil de Salta Capital, nacieron 51.712 niños de madres residentes
en Salta Capital, de los cuales 9.724
(18,8 %), lo hicieron con 37 o más SG, con un peso entre 2.500 a 2.999 g.,
considerado como PIN (Tabla 1).
Se observa que los RN con PIN nacidos en Salta
Capital, presentaron mayor prevalencia en comparación a los nacidos en todo el
país, destacándose un aumento en el año 2010 (Figura 1).
En la tabla 2 se pueden observar las
características más frecuentes de los niños nacidos con PIN.
|
A término |
Postérmino |
Total |
||
|
N |
% |
N |
% |
|
|
9.657 |
99,3% |
67 |
0,7% |
9.724 |
Tabla 1. RN con peso Insuficiente según Edad Gestacional. HPMI. Salta Capital. 2002 - 2011.
Table 1. Insufficient birth weight neonates
and gestational age.HPMI. Salta Capital. 2002 - 2011.
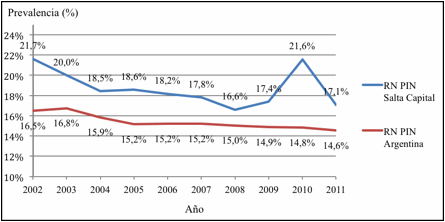
Figura 1. Prevalencia del peso insuficiente al nacer
(PIN), en Salta
Capital (HPMI) y Argentina. 2002-2011.
Figure 1. Insufficient birth weight (IBW)
prevalence in Salta Capital (HPMI) and Argentina. 2002-2011.
|
Características de
neonatos con PIN |
|
|
|
|
|
N |
% |
|
|
Sexo biológico |
|
|
|
|
Varón |
4.256 |
43,8 |
|
|
Mujer |
5.468 |
56,2 |
|
|
Tamaño al momento de nacimiento |
|
|
|
|
Pequeño para la edad gestacional PEG (<P10) |
2.588 |
26,6 |
|
|
Adecuado para la edad gestacional AEG (P10-P90) |
7.136 |
73,4 |
|
|
Grande para la edad gestacional GEG (>P90) |
1 |
0,01 |
|
Tabla 2. Características de neonatos con peso
insuficiente. HPMI, Salta
Capital, 2002-2011.
Table 2. Characteristics of insufficient
birth weight neonates. HPMI,
Salta Capital, 2002-2011.
El mayor porcentaje correspondió a sexo
biológico mujer. Se observó un peso
promedio de 2.675 g. ± 104,5 g. para los PEG y de 2.843 g. ± 115,3 g. para los
AEG. Los pesos máximos fueron de 2.980 g. y 2.990 g. para PEG y AEG respectivamente.
En el período estudiado, se observó que el
mayor porcentaje (29,4%) correspondió a RN con 39 SG, con una media de 38,7 ± 1,1 SG, característica que
sufrió marcadas variaciones (Figura 2).
La media de peso de los neonatos en la década
fue de 2.798,3 g. ± 134,8 g. Se observó una tendencia ascendente en general,
excepto en el año 2010 (Figura 3).
Las características de la madre se describen
en la Tabla 3.
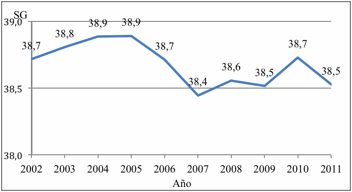
Figura 2. Edad gestacional promedio de neonatos con
PIN. HPMI, Salta
Capital. 2002-2011.
Figure 2. Mean gestational age of IBW
neonates. HPMI, Salta Capital. 2002-2011.
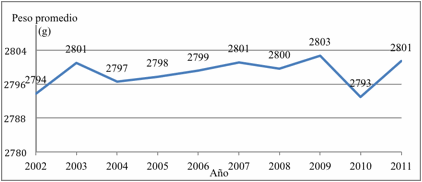
Figura 3. Peso al nacer promedio de neonatos con PIN. HPMI, Salta Capital. 2002-2011.
Figure 3. Mean
birth weight of IBW neonates. HPMI,
Salta Capital. 2002-2011.
|
Características de
madres de neonatos con Peso Insuficiente |
N |
% |
||
|
Edad |
|
|
||
|
Adolescente
(≤19 años) |
2.175 |
22,4 |
||
|
Añosa (≥ 35 años) |
772 |
7,9 |
||
|
Adulta (20 a 34 años) |
6.777 |
69,7 |
||
|
Talla |
|
|
||
|
Normal |
8.177 |
84,1 |
||
|
Baja |
1.547 |
15,9 |
||
|
Estado nutricional pre gestacional (IMC) |
|
|
||
|
Bajo
Peso (<18,5) |
798 |
8,2 |
||
|
Normal
(18,5 – 24,9) |
6.590 |
67,8 |
||
|
Sobrepeso
(25 – 29,9) |
1.519 |
15,6 |
||
|
Obesidad
(≥ 30) |
602 |
6,2 |
||
|
Nivel
de educación alcanzado |
|
|
||
|
Adecuado |
3.550 |
36,5 |
||
|
Inadecuado |
6.174 |
63,5 |
||
|
Situación
de pareja |
|
|
||
|
Con
pareja |
6.858 |
60,5 |
||
|
Sin
pareja |
2.866 |
29,5 |
||
|
Número
de embarazos previos |
|
|
||
|
Primigesta
(embarazada por primera vez) |
3.861 |
39,7 |
||
|
Multigesta
(embarazada por segunda vez o más) |
5.863 |
60,3 |
||
|
Hábito
de fumar durante el embarazo |
|
|
||
|
Presente |
182 |
1,9 |
||
|
Ausente |
9.542 |
98,1 |
||
Tabla 3. Características
maternas de neonatos con PIN. HPMI. Salta Capital. 2002-2011.
Tabla 3. Maternal characteristics of IBW neonates. HPMI, Salta Capital. 2002-2011.
Se observa que al menos dos tercios de las
madres presentaron factores biológicos (edad, talla, IMC) y ambientales (en pareja,
ausencia de hábito de fumar) no considerados de riesgo, sin embargo se destaca
el alto porcentaje con un nivel de
educación inadecuado para la edad y un porcentaje considerable (22,4%) de
madres adolescentes.
Las madres con sobrepeso pregestacional
tuvieron niños con el mayor peso promedio, pero con un valor muy próximo al de
las madres con estado nutricional normal (Figura 4).
Analizando la
evolución del peso promedio de los neonatos respecto a la edad de la madre se
observó tendencias más estables en las madres adolescentes y añosas, cuyos RN
registraron mayores variaciones de PIN a través de los años (Figura 5).
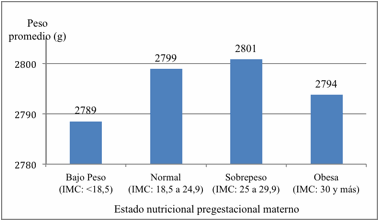
Figura 4. Peso al nacer promedio de neonatos con PIN,
según estado nutricional pregestacional materno. HPMI, Salta Capital.
2002-2011.
Figura 4. Mean birth weight of IBW neonates and
maternal pregestational nutritional status.HPMI, Salta Capital. 2002-2011.
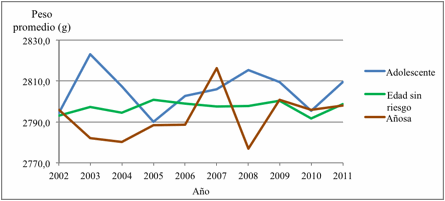
Figura 5. Peso promedio de neonatos con PIN y edad de
la madre. HPMI. Salta
Capital. 2002-2011.
Figura 5. Mean birth weight of IBW neonates
and maternal age. HPMI. Salta
Capital. 2002-2011.
La tendencia del peso promedio de acuerdo a los embarazos
previos de la madre, fue variable tanto en primigestas como en multigestas,
observándose al final del período estudiado que las primigestas tuvieron niños
con menor peso (Figura 6).
Los resultados de las variables del proceso de atención
prenatal se presentan en la Tabla 4.
El promedio de semanas de captación de la madre para el
inicio del CPN en todo el período fue de 18,9 ± 7,8 SG. La tendencia fue en
descenso hasta el año 2006, en que se registra la captación más temprana
(Figura 7).
Teniendo en cuenta el número óptimo de visitas prenatales y
que en los años estudiados gran parte de las mujeres iniciaron su atención
prenatal luego de la 17 SG es que se consideró como inadecuado el CPN.
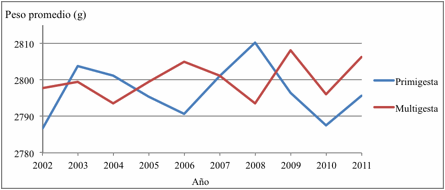
Figura 6. Peso promedio de neonatos con PIN y
embarazos previos de la madre. HPMI. Salta Capital, Argentina. 2002-2011.
Figura 6. Mean birth weight of IBW neonates and maternal previous pregnancies. HPMI. Salta Capital, Argentina. 2002-2011.
|
Características del
proceso de atención prenatal |
N |
% |
||
|
Inicio del control prenatal |
|
|
||
|
Precoz (hasta semana 12) |
2.752 |
28,3 |
||
|
Aceptable (Semana 13-20) |
3.580 |
36,8 |
||
|
Tardío (≥ semana 21) |
3.392 |
34,9 |
||
|
Número de controles prenatales según edad
gestacional |
|
|
||
|
Adecuado |
1.290 |
13,3 |
||
|
Inadecuado |
8.434 |
86,7 |
||
Tabla 4. Características del proceso de atención prenatal de madres de neonatos PIN. HPMI. Salta Capital. 2002-2011.
Table 4. Characteristics of the prenatal
care process of IBW neonates. HPMI.
Salta Capital. 2002-2011.
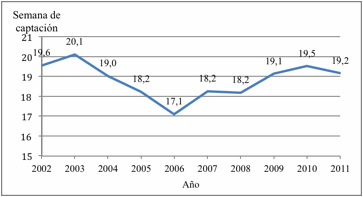
Figura 7. Semana de
inicio de control prenatal. Neonatos con PIN. HPMI, Salta Capital. 2002-2011.
Figura 7. Week of start prenatal care. IBW
neonates. HPMI, Salta Capital. 2002-2011.
Discusión
La prevalencia de neonatos con PIN en Salta Capital, fue de 18,8 % en el decenio estudiado, resultando superior a la reportada en Argentina en el mismo período (15,4%) y en estudios realizados en Tacna, Perú en un período de similar (Ticona Rendón et al, 2011) e inferior a la encontrada en investigaciones efectuadas en Brasil (Costa et al, 2013; Da Silva Barbas et al, 2009) y en Colombia (Estrada Restrepo et al, 2016).
Se observó en general una tendencia decreciente en la prevalencia del peso insuficiente durante el período estudiado en Argentina. En el caso de Salta Capital, la tendencia también fue decreciente excepto en los años 2009 y 2010. En este último año se registró un valor que alcanza prácticamente el del inicio del período estudiado, que coincidió con una disminución en el promedio de peso al nacer, un incremento en la SG promedio de captación para CPN y un leve aumento de la EG de los neonatos con PIN.
Hubo predominancia de PIN en el sexo femenino, coincidentemente con otros estudios (Azenha et al, 2008; Reis de Góes et al, 2009; Da Silva Barbas et al, 2009).
La EG promedio de nacimiento en el período (38,7 SG), fue similar a la encontrada por el estudio de Costa et al, en Brasil, mientras que el PN promedio (2798,3 g), resultó inferior al del estudio citado.
La proporción de neonatos PIN que nacieron PEG (26,6%) fue muy superior a la hallada en el estudio de Costa et al (2013), mientras que la proporción de AEG fue similar a la encontrada por Mendoza et al (2010).
Dos tercios de las madres presentó un estado nutricional
pregestacional normal, proporción similar a la encontrada por Mendoza et al (2010).
Es bien conocido el efecto de la paridad en el tamaño al
nacer, el primogénito nace de tamaño relativamente menor al segundo o tercer
hijo (OMS, 2006); Estrada Restrepo et al
(2016) encontró más de la cuarta parte de RN PIN en madres primigestas.
El nivel inadecuado de educación fue coincidente con el perfil estudiado por Ticona Rendón et al (2011), de que una madre con baja escolaridad incrementa el riesgo de tener un bebé con PIN; contrario a lo encontrado por Estrada Restrepo et al (2016) en Colombia, donde la mayor proporción de PIN se manifestó en mujeres con estudios de posgrado.
Si bien el 98,1 % de las madres no presentó el hábito de fumar durante el embarazo, este dato podría ser subjetivo, ya que en muchos casos, las mismas rehúsan a declarar que fuman o bien pueden ser fumadoras pasivas, dato que no está consignado en la Hoja Matriz del HPMI.
La SG promedio de captación para el CPN (18,9 ± 7,8
SG), fue similar a la encontrada por Ticona Rendón et al (2011), en Tacna. Si bien
en 2005 se implementa en Argentina el Plan Nacer (actualmente Programa Sumar),
que brinda cobertura de salud a embarazadas
que no tienen obra social, en los datos analizados en el presente estudio no se manifiesta una mejora sustancial en la captación
precoz para CPN. Es importante destacar que el
primer CPN debe efectuarse tempranamente, en lo posible durante el primer
trimestre de gestación. Esto permite la ejecución oportuna de las
acciones de promoción, protección y recuperación de la salud que constituyen la
razón fundamental del control. Además, torna factible la identificación
temprana de los embarazos de alto riesgo, aumentando por lo tanto la
posibilidad de planificar eficazmente el manejo de cada caso en cuanto a las
características de la atención obstétrica que debe recibir. (Dirección Nacional
de Maternidad e Infancia, 2013).
Según esta consideración, el inicio de la atención prenatal luego de la 17 SG se consideró como inadecuado. La ausencia o control prenatal inadecuado y tardío, según las investigaciones de Ticona Rendón y Estrada Restrepo incrementa la probabilidad de PIN. No obstante, la SG promedio puede considerarse como aceptable de acuerdo al cronograma de visitas mínimas sugeridas por el CLAP, organismo que indica como límite a la 20 Sg para comenzar el CPN.
Como limitación del presente estudio se destaca que no se pudo contar
con la información de patologías maternas gestacionales, como hipertensión arterial
o preeclampsia, que son factores de riesgo para un insuficiente peso al momento
de nacer. De la misma manera los pocos trabajos que abordan la problemática de
niños nacidos con un peso entre 2.500 a 2.999 g., limitan la comparación de los
resultados obtenidos.
Conclusiones
La prevalencia de RN PIN en Salta Capital no demostró variar sustancialmente a lo largo del período estudiado. Debe considerarse que el PIN, si bien se considera dentro de la categoría de peso normal al nacer, no debe dejar de preocuparnos, por cuanto algunos de estos RN podrían haber sufrido alguna noxa durante el último período de crecimiento intrauterino no habiendo podido expresar todo su potencial genético. En este sentido la periodicidad adecuada de controles prenatales puede contribuir a la identificación temprana de factores de riesgo que pueden alterar el peso de nacimiento, o al menor lograr una disminución en su prevalencia.
Las madres de RN con PIN tuvieron en su mayoría edad,
talla y estado nutricional pregestacional normales, presencia de una pareja que
pueda brindar apoyo durante la gestación, fueron multigestas, sin hábito de
fumar, características que no representarían un factor de riesgo para el peso
de nacimiento del niño. Sin embargo el nivel de formación inadecuado para
la edad podría ser un factor de riesgo para el nivel de alarma que influyera en
el inicio tardío del CPN y en la
inadecuada cantidad en el número de visitas según EG.
Bibliografía
Antonio R, Zamolli ML, Carwel EF, Moreno A. 2009. Fatores
associados ao peso insuficiente ao nascimento. Rev Assoc Med Bras; 55(2):
153-157
Azenha VM, Mattar MA, Cardoso VC, Barbieri MA, Ciampo LA,
Bettiol H., 2008. Peso insuficiente ao nascer: estudo de fatores asociados em
duas coortes de recém-nascidos em Ribeirão Preto, São Paulo. Rev Paul Pediatr.; 26 (1) 27-35.
Battaglia FC, Lubchenco LO. 1967. A
practical classification of newborn infants by weight and gestational age. J Pediatr; 71:159-163.
Costa R S, Caldevilla D, Rogério Gallo P, Figueiredo Sena B,
Leone C., 2013, Incidência e características dos recém-nascidos de peso
insuficiente de uma coorte de neonatos de um hospital público regional de área
metropolitana. Journal of Human Growth and Development. 23(2), 238-244.
Da Silva Barbas D,
Leal Costa J, RaggioLuiz R,
Kale PL., 2009. Determinantes do peso
insuficiente e do baixo peso ao nascer na cidade do Rio de Janeiro. Epidemiol.
Serv. Saúde, Brasília, 18(2), 161-170.
Dirección Nacional de Maternidad e Infancia, 2013.
Recomendaciones para la práctica del control preconcepcional, prenatal y
puerperal. Primera Edición. Argentina.
Estrada Restrepo, A.; Restrepo-Mesa, S.; Ceballos Feria, N.,
y Mardones Santander, F., 2016, Factores maternos relacionados con el peso al
nacer de recién nacidos a término, Colombia, 2002-2011. Cadernos de Saúde
Pública; 32(11):e00133215
Fescina, R. H., De Mucio, B., Díaz Rosello, J. L., Martínez,
G., Serruya S., Durán, P. 2011. Salud Sexual y Reproductiva. Guías para el
continuo de atención de la mujer y el recién nacido focalizada en APS. 3a Ed.
(Publicación CLAP/SMR, 1577) Montevideo, Uruguay: CLAP/SMR. pp 20-34;40.
González G, Vega M. 1995. Factores de riesgo del peso al
nacer desfavorable en áreas periféricas de Guadalajara, México. Cad Saude Publ,
Rio de Janeiro; 11(2): 271-280.
Mendoza L, Pérez B y Sánchez Bernal S, 2010. Estado
nutricional de embarazadas en el último mes de gestación y su asociación con
las medidas antropométricas de sus recién nacidos. Pediatr. (Asunción), Vol. 37
(2), 91-96.
Noa Garbey, M., Bravo Hernández, N., Álvarez Lestapi, Y.,
Lloga, G., de la Caridad, T., Frómeta Orduñez, D. 2017. Comportamiento de bajo
peso al nacer en el Policlínico Universitario “Omar Ranedo Pubillones”,
Guantánamo 2015-2016. Revista Información Científica, 96(5), 826-834.
OMS (Organización Mundial de la Salud) 1995, El estado físico: uso e interpretación de la
antropometría. (Ginebra: Organización Mundial de la Salud). Pág. 51.
OMS (Organización Mundial de la Salud), 2005, World health statistics 2005. http://www.who.int/gho/publications/world_health_statistics/whostat2005en.pdf?ua=1(accedido
el 27/Dic/2018).
OMS (Organización Mundial de la Salud), 2006, Promoción del
desarrollo fetal Óptimo. Informe de una reunión consultiva técnica. Ginebra.
Pág. 13-23
Puffer, R., Serrano C., 1975. Datos del peso al nacer y de
la mortalidad en hospitales utilizados como indicadores de los problemas de
salud en la infancia. Boletín de la Oficina Sanitaria Panamericana. Washington,
DC. Vol VIII (4): 93-118.
Reis de Gòes, M., Antonio, M., Zanolli M., Carniel E. y
Moreno Morcillo A., 2009, Fatores associados ao peso insuficiente ao
nascimento. Rev Assoc Med Bras., 55(2),153-157.
Restrepo Mesa, S. L., Parra Sossa, B. E. (2009). Maternal
nutritional status impacts infant birth-weight. Perspectivas en Nutrición
Humana, 11(2), 179-186.
Ticona Rendón, M. y Huanco Apaza, D. 2011, Características
del Peso al Nacer en el Perú. Incidencia, factores de riesgo y morbimortalidad.
Consejo Nacional de Ciencia, tecnología e innovación tecnología. Perú. pp. 8-9;
145-150.