
Coulibaly, S.K.,Thera, T., D’Almeida,
A.C.M., Traoré, M., Soulaymani, A.,
Maiga, A.I., 2016. Toxicovigilance dans le service de gynécologie-obstétrique
du Centre Hospitalier Universitaire de Point G, Bamako, Mali. Antropo, 36,
77-83. www.didac.ehu.es/antropo
Toxicovigilance dans
le service de gynécologie-obstétrique du Centre Hospitalier Universitaire de
Point G, Bamako, Mali
Toxicovigilance in the
obstetrics and gynecology department of University Hospital Point G, Bamako,
Mali
Sanou Khô Coulibaly1,2,
Tiounkani Thera1,3, Ayih Ceti Masse D’Almeida4, Mamadou Traoré3,
Abdelmajid Soulaymani2, Ababacar Ibrahim Maiga4
1 Faculté
de Médecine et d’Odontostomatologie, Université des Sciences, des Techniques et
des Technologies de Bamako, Mali
2 Laboratoire
de Génétique et Biométrie, Faculté des Sciences, Université Ibn Tofail,
Kénitra, Maroc
3 Service de
gynécologie-obstétrique, Centre Hospitalier Universitaire Point-G, Bamako, Mali
4 Faculté
de Pharmacie, Université des Sciences, des Techniques et des Technologies de
Bamako, Mali
Auteur correspondant: Sanou Khô Coulibaly, Faculté
de Médecine et
d’Odontostomatologie, BP 1805,
Université des Sciences, des Techniques et des Technologies de Bamako, Mali.
Email: sanoucoul@yahoo.fr
Mots clés:
Toxicovigilance, Médicaments, Femme enceinte, Mali.
Keywords: Toxicovigilance, Drugs, Pregnant women’s, Mali.
Résumé
En
vue d’étudier le risque de toxicité liée aux prescriptions médicamenteuses, une
étude prospective descriptive et transversale a été faite, auprès des femmes
enceintes (FE) reçus pour consultation prénatale (CPN) et des prescripteurs
assermentés. Elle s’est déroulée sur une période de 06 mois (02 Février - 31
Juillet 2015) dans le service de gynécologie obstétrique du Centre Hospitalier
Universitaire de Point G, Bamako. Les données ont été saisies sur le tableur
Excel qui a servi aussi à effectuer les figures et les tableaux. L’analyse
statistique a été effectuée sur SPSS.10. La méthode OMS d’imputabilité applicable
en pharmacovigilance a été adoptée. Durant cette étude, 332 FE ont été incluses
avec une moyenne d’âge de 27 ± 6. La plupart
d’entre elle avait un niveau scolaire souhaitable (59% des cas), dans 64% des
cas, c’étaient des multipares et dans 90%, mariées (χ2= 47,01; P < 0,05). Le
nombre moyen de prescription était de 4±1 médicaments par ordonnance avec 5 ± 2
contre-indications médicamenteuses. Les anti-inflammatoires non stéroïdiens
(AINS) qui peuvent entrainer une fermeture prématurée du canal artériel au cours
du 2ème trimestre de la grossesse, ont été prescrits dans 5% des
cas. Dans 11%, les médicaments ont été prescrits sans motif en rapport avec les
cas d’avortement spontané (26%) et d’interaction médicamenteuse (9%) à
corrélation statistiquement significative (χ2
= -0,302, P = 0,04). Les évenements
indésirables étaient notés dans 26% des cas dont 24% peu probablement liés aux
médicaments, selon la méthode OMS d’imputabilité.
Summary
In order to study the toxicity risk associated with drug
prescriptions, a descriptive and prospective cross-sectional study was
conducted, for pregnant women received for antenatal care and prescribers. It
took place over a period of six months (February 2 to July 31, 2015) in
obstetric gynecology department of the University Hospital Point G, Bamako. The
data were entered into an Excel spreadsheet that was also used to make the
figures and tables. Statistical analysis was performed on SPSS.10. The accountability
method for the WHO pharmacovigilance was adopted. During this study, 332
pregnant women’s were included with a mean age of 27 ± 6. Most of it was a
desirable school level (59%) in 64% of cases, they were multiparous and 90%
married (χ2= 47.01, P <0.05). The average number of prescription was 4
± 1 per prescription medications with 5 ± 2 against drug-indications.
No-steroidal anti-inflammatory drugs which may cause premature closure of
ductus arteriosus during the 2nd trimester of pregnancy were prescribed in 5%
of cases. In 11%, the drugs were prescribed without cause in connection with
cases of spontaneous abortion (26%) and drug interaction (9%) with
statistically significant correlation (χ2 = -0.302, P = 0.04). Adverse
events were recorded proven in 26% of cases and 24% somewhat likely related to
drugs, according to the WHO method of accountability.
Introduction
Au
Mali comme dans d’autres pays, des études réalisées ont montré un nombre élevé
de médicaments prescrits au cours de la grossesse. Souvent les médecins et
sages-femmes sont dépourvus d’informations pertinentes et suffisantes en
matière de prescription de médicaments pendant la grossesse. L'évaluation des
risques liés pendant cette période, se heurte à l'absence presque complète
d'essais cliniques et à l'insuffisance des données épidémiologiques (Lacroix et al., 2007).
Les
drames du Thalidomide et du Distilbène, largement utilisés pendant la décennie
1970-80, se sont révélés tératogènes sur plusieurs générations pour le fœtus.
Elles ont ainsi servi de jurisprudences et ont remis en cause la notion de
barrière fœto-placentaire. Le placenta qui assure les principaux échanges
physiologiques entre la mère et le fœtus permet également le passage de la
plupart des médicaments administrés à la mère. La quantité de médicaments
atteignant le fœtus dépend de leurs caractéristiques physico-chimiques, des
paramètres pharmacocinétiques, de la durée de prise et des facteurs
placentaires variables en fonction du terme de la grossesse. Parmi les
médicaments consommés par les femmes enceintes fort est de constater ceux
prescrits par les professionnels de santé et les cas d’automédication. Les
choix thérapeutiques et la prévision d’une toxicité potentielle des molécules
doivent tenir compte de ces facteurs (Haute Autorité Sanitaire, 2005; Jacqz,
1988; Rongier, 2013).
L’objectif
de ce travail est d'explorer le risque de toxicité des médicaments à travers
une étude sur la prescription médicamenteuse chez les FE dans le service de
gynécologie du Centre Hospitalier-Universitaire (CHU) de Point G. Ceci devrait
permettre, de proposer un début de solution pour l’utilisation plus rationnelle
et plus sécurisée de ces produits à l’endroit de cette couche plus vulnérable
au Mali.
Patients et
Méthodes
Il
s’agit d’étude prospective descriptive et transversale auprès des FE reçus pour
consultation prénatale et des prescripteurs assermentés, sur une période de 06
mois (02 Février au 31 Juillet 2015) dans le service de gynécologie
obstétricale du Centre Hospitalier Universitaire Point G, Bamako.
Les
données ont été saisies sur le tableur Excel qui a servi à effectuer les
figures et tableaux. L’analyse statistique a été effectuée sur le Logiciel
SPSS.10. Le lien entre deux variables qualitatives a été étudié par le test χ2 de Pearson.
La
méthode OMS d’imputabilité applicable en pharmacovigilance a été adoptée en
utilisant certains documents montrant les résumés sur les caractéristiques du
produit (RCP), les interactions et les contre-indications médicamenteuses (Martindale,
2014; Vital-Durand et Le Jeune, 2015; Vidal, 2012).
Résultats
Durant
cette étude, 332 FE ont été incluses avec une moyenne d’âge de 27 ± 6 ans. Le
tableau 1 récapitule quelques paramètres épidémiologiques des FE au cours des
CPN.
|
Femmes
enceintes |
Effectifs
(%) |
|
|
Niveau scolaire |
Non
scolarisée |
119
(36%) |
|
Primaire |
18
(5%) |
|
|
Secondaire |
103 (31%) |
|
|
Supérieur |
92
(28%) |
|
|
Parité |
Primipare |
119
(36%) |
|
Multipare |
213
(64%) |
|
|
Terme de grossesse (trimestre) |
1 |
58
(17%) |
|
2 |
148
(45%) |
|
|
3 |
126
(38%) |
|
|
Avortement spontané (nombre de fois) |
Néant |
257
(77,4%) |
|
1 |
51
(15,3%) |
|
|
2 |
21
(6,3%) |
|
|
3
et plus |
3
(1%) |
|
Tableau 1. Paramètres
épidémiologiques des F.E au cours des CPN.
Table
1. epidemiological parameters of pregnant women in
antenatal clinics.
Les femmes non scolarisées ont été legèrement plus
répresentée (36% des cas). Néanmoins, la plupart d’entre elle avait un niveau
(secondaire et superieur) souhaitable, 59% des cas. Les multipares (64%
des cas) et les FE au 2ème trimestre (45% des cas) étaient les plus
nombreuses. Il a été noté 75 cas d’avortement spontané (soit 23%). Le tableau 2 montre le statut matrimonial et
professionnel des gestantes lors des CPN.
|
Statut professionnel |
Statut matrimonial |
Total |
||
|
Mariées |
Célibataires |
|||
|
Fonctionnaires |
58 |
4 |
62 |
|
|
Commerçantes |
25 |
0 |
25 |
|
|
Elèves |
32 |
17 |
49 |
|
|
Etudiantes |
42 |
3 |
45 |
|
|
Ménagères |
132 |
5 |
137 |
|
|
Autres |
11 |
3 |
14 |
|
|
Total |
300 |
32 |
332 |
|
Tableau 2. Répartition
des F.E en fonction de leur situation matrimoniale et professionnelle.
Table 2. Distribution
of pregnant women according to their marital and professional.
Ces
FE étaient mariées dans 300 cas (soit 90%) et ménagères dans 41% (soit 137 cas)
avec une liaison statistique significative (χ2 = 47,01; P <
0,05; ddl: 5). Le tableau 3 montre le nombre de prescription médicamenteuse (en
classes thérapeutiques) en fonction du terme de grossesse chez les FE, lors des
CPN.
Le
nombre moyen de prescription était de 4 ± 1 par ordonnance avec 5 ± 2
contre-indications médicamenteuses. Certains médicaments tels les vitamines et
compléments alimentaires, les antifongiques et antibiotiques, ont été prescrits
à des proportions presque identiques (20%). Les AINS ont été prescrits dans 5%
des cas au cours du 2ème trimestre de la grossesse.
Les
médicaments étaient prescrits sans motifs valables dans 11% des cas. Le figure 1
montre la distribution des événements indésirables et de l’avortement spontané
en fonction des médicaments sans motif de prescription.
Selon
le résultat, 86 cas d’avortement spontané et 30 cas d’interaction
médicamenteuse (avec une corrélation de Pearson,
χ2 = -0,302, P = 0,04 statistiquement significative)
et 13 cas d’événements indésirables de types troubles gastriques (diarrhée et
constipation, nausée, vomissement, douleurs, contractures et crampes
abdominales) ont été notés en rapport aux médicaments sans motif de leur
prescription.
|
|
Terme de grossesse |
|
||
|
Classes thérapeutiques |
T1 |
T2 |
T3 |
Effectif (%) |
|
AINS |
0 |
44 |
89 |
133 (8%) |
|
Antipaludéens |
45 |
25 |
61 |
131 (8%) |
|
V.C.A. |
63 |
144 |
131 |
338 (20%) |
|
Antiacides |
41 |
44 |
73 |
158 (9%) |
|
Antibiotiques |
58 |
145 |
126 |
325 (19,5%) |
|
Antifongiques |
58 |
141 |
126 |
329 (20%) |
|
Vasculoprotecteurs |
36 |
142 |
81 |
259 (15,5%) |
|
Total |
301 |
685 |
687 |
1673 |
Tableau 3. Répartition des
classes thérapeutiques prescrites aux F.E en fonction du terme de grossesse,
lors des CPN. T1, T2, T3: 1er 2èm, 3èm Trimestre; AINS: Anti-inflammatoires non
stéroïdiens; V.C.A.: Vitamines et Compléments Alimentaires.
Table 3. Distribution of
therapeutic classes prescribed to pregnant women according to the term of
pregnancy during antenatal consultations.
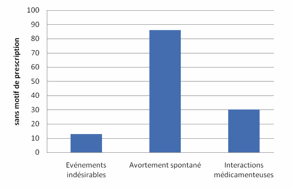
Figure 1. Répartition des
événements indésirables et d’avortement spontané en fonction des médicaments
sans motif de prescription
Figure 1. Distribution
of adverse event and spontaneous miscarriage according to drugs without
prescription motif
Selon
la méthode OMS, la figure 2 montre l'imputabilité des évenements indésirables
médicamenteuses. Les évenements indésirables
avérées (troubles gastriques) étaient notés dans 86 cas (soit 26%). La plupart
d’entre eux, 24% étaient peu probablement liés aux médicaments.
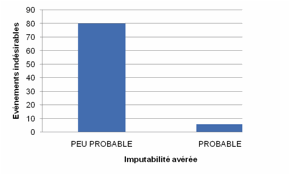
Figure 2. Méthode OMS d’imputabilité des évenements indésirables
médicamenteuses (troubles gastriques)
Figure 2.
Method WHO of imputability adverse drug events (stomach upset)
La figure 3 montre les plaintes obstétricales chez les FE
sous traitement au moment de l’enquête. Selon le résultat, la plupart (105 cas) des FE sous traiement se
plaignaient de leucorrhée.
La figure 4 répresente les antécédants pathologiques des FE.
61% des FE soufraient d’autres pathologies (sinusites, coliques néphretiques,
colopathie fonctionnelle…).
La figure 5 montre la qualité des prescripteurs chez les FE. Les
prescripteurs étaient connues dans 78% des cas.
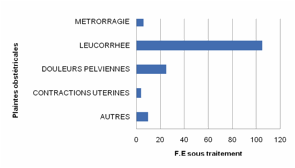
Figure 3. Plaintes obstétricales chez les FE sous traitement au
moment de l’enquête.
Figure 3.
Obstetrical complaints of pregnant women taking drugs at the moment of
investigation
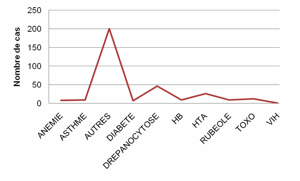
Figure 4. Répartition des antécédants pathologiques des FE.
Figure 4. Distribution of disease histories of pregnant.
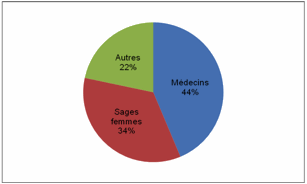
Figure
5. Qualité des prescripteurs chez les FE.
Figure
5. Qualification medical prescribers for pregnant women.
Discussion
Au cours de cette étude, il a été recencé 332 FE lors des CPN
avec une
moyenne d’âge de 27 ± 6 ans. La plupart d’entre
elle et selon d’autres études, avait un niveau scolaire souhaitable (59% des
cas); les multipares (64%) et celle venue au 2ème trimestre
(45%) étaient majoritaire et à 90%, mariées (P < 0,05) (Goïta, 2006; Lancry,
1997; Vial et Jonville-Bera, 2012).
Selon nos résultats, comme dans d’autres
études, le nombre moyen de prescription était de 4 ± 1 médicaments par
ordonnance avec 5 ± 2 contre-indications médicamenteuses. Les AINS qui peuvent
entrainer une fermeture prématurée du canal artériel (donc fortement
contre-indiqués) au cours du 2ème trimestre de la grossesse, ont été
prescrit dans 5% des cas. Il en est de même pour les antibiotiques (3,5% au 1er
trimestre) sans mesurer le bénéfice-risque et dont certains pourraient être fœtotoxiques
ou tératogènes. Toute fois, à cause des effets sympathiques et des infections
assez fréquentes, les vitamines et compléments alimentaires, les antifongiques étaient
largement prescrits (Beyens et al., 2003; Cretinon et Malek, 2012; Gremmo et al., 2003; Lacroix et al., 2007).
Certains
médicaments ont été prescrits sans motif (11% des cas) en rapport avec les cas
d’avortement spontané (26%) et d’interaction médicamenteuse (9%) à corrélation
statistiquement significative, P<10-3, N = 0,04.
Les évenements indésirables étaient notés dans 26% des cas
(dont 24% peu probablement liés aux médicaments et 2% possibles) selon la méthode
OMS d’imputabilité en pharmacovigilance (Centre Anti Poison et de
Pharmacovigilance, Centre National de Pharmacovigilance de Rabat, Maroc, 2012).
Les plaintes obstétricales chez ces FE sous traitement au
moment de l’enquête étaient de 105 cas. La plupart de ces femmes (61%)
soufraient d’autres pathologies (sinusites, coliques néphretiques, douleurs
otéo-articulaires…) pouvant expliquer la fréquence des prescriptions AINS,
antipaludéens, antiacides. Ces données s’approchent légèrement à celles de Lacroix et al., (2007) et Damase et al., (2000).
Les prescripteurs étaient identifiables dans 78% des cas (44%
médecins et 34% sages femmes) à travers les ordonnances. Cet état de fait met
en evidence une inattention lors de prescription des médicaments (Beyens et al.,
2003).
Conclusions
Plus le nombre de
prescription augmente, plus les interactions et les effets indésirables ne
seront pas négligéables. Afin de bien mesurer le bénéfice/risque et de diminuer
le nombre de consommation des médicaments chez les FE, une vigilance
phamaco-toxicologique des prescripteurs serait nécessaire.
Conflit d’intérêt: Aucun
Références
Beyens,
N., Guy, C., Ratrema, M., et Ollagnier, M., 2003, Prescription médicamenteuse
pendant la grossesse en France: étude HIMAGE. Thérapie, 56 : 505-11.
Centre
Anti Poison et de Pharmacovigilance, Centre National de Pharmacovigilance de
Rabat, Maroc., 2012, Le manuel des bonnes pratiques de pharmacovigilance.
Méthode OMS d’imputabilité, p.31-2.
Cretinon,
S., et Malek, S., 2012, Les maux de la grossesse : actualités. Dossier thématique remis par le Collège National des
Sages Femmes (CNSF), p.5-10.
Damase,
MC., Lapayre, MC., Moly, C., Fournie A., et Monstastruc, JL., 2000,
Consommation de médicaments pendant la grossesse : enquête auprès de 250 femmes
en consultation dans un Centre Hospitalier Universitaire. Journal de
gynécologie obstétrique et biologie de la reproduction, 29 : 77-85.
Goïta,
N., 2006, Evaluation de la qualité des consultations prénatales au service de
gynécologie – obstétrique du Centre de Santé de Référence de la Commune V
du district de Bamako. Thèse de médecine, M210. p.102.
Gremmo,
FG., Dobrzynski, M., et Collet, M., 2003, Allaitement maternel et médicaments.
Journal de gynécologie obstétrique et
biologie de la reproduction, 32: 466-75.
Haute
Autorité Sanitaire (HAS)., 2005, Comment mieux informer les femmes enceintes?
Recommandation par les professionnels de santé. Paris, HAS, p.134.
Jacqz,
AE., 1988, Transfert placentaire des médicaments et risques fœtaux. Médecine
thérapeutique, 4(9) : 1-15.
Lacroix,
I., Damase, MC., et Hurault, C., 2007, Prescription de médicaments pendant la
grossesse: étude à partir d’une nouvelle base de donnée française EFEMERIS.
Centre Midi-Pyrénées de Pharmacovigilance, de Pharmaco-épidémiologie et
d’Information sur le Médicament, 37 allées Jules Guesde, 31000 Toulouse.
Lancry,
PJ., 1997, Âge, temps et normes: une analyse de la prescription pharmaceutique.
Économie & prévision, 129 : 3-4.
Martindale,
W. 2014. The complete drug Reference 38th ed. London: Pharmaceutical Press.
Rongier,
E. 2013. Prévalence de la consommation médicamenteuse (médicaments prescrits et
automédication) chez la femme enceinte en fonction du trimestre de grossesse:
étude de faisabilité. Ph.D. Thesis, Université de Clermont I.
Vial,
T., et Jonville-Bera, AP., 2012, Médicaments et grossesse: prescrire et évaluer
les risques. Issy-Les-Moulineaux: Elsevier Masson, p.1-20.
Vidal
2012. Le dictionnaire. 88ème édition. Paris: Vidal
Vital-Durand,
D., Le Jeune, C., 2015. Dorosz Guide pratique des médicaments. 34e édition. Paris:
Maloine.