Zimmer Sarmiento, M.C., Silvia Valdiviezo,
M., Couceiro, M., 2016. Relación de factores preconcepcionales maternos y peso
al nacer en el Primer Nivel de Atención de Salta-Capital, Argentina, 2013.
Antropo, 35, 9-18. www.didac.ehu.es/antropo
Relación de factores preconcepcionales
maternos y peso al nacer en el Primer Nivel de Atención de Salta-Capital, Argentina, 2013
Relationship between preconceptional maternal
factors and birth weight in the primary care health level. Salta, Argentina, 2013
María del C. Zimmer Sarmiento, María Silvia Valdiviezo, Mónica Couceiro
Dirección institucional de los Autores: Consejo de Investigaciones. IIENPo (Instituto de Investigaciones en
Evaluación Nutricional de Poblaciones). Universidad Nacional de Salta. Avenida
Bolivia 5150 (4400). República Argentina.
Autor encargado de la correspondencia: Mst. María del Carmen Zimmer Sarmiento. Avenida Bolivia 5150 (4400).
Salta. República Argentina: Email: mzimmerc@yahoo.com.ar.
Palabras claves: embarazo, factores preconcepcionales de riesgo, peso al nacer.
Key words: pregnancy, preconceptional risk factors, low
birth weight.
Resumen
Justificación: Un factor de riesgo es una característica o atributo biológico,
ambiental o social que estando presente, se asocia a un aumento de la probabilidad
de sufrir un daño a la madre, feto o ambos. Sumado a esto, el análisis de
indicadores socioeconómicos de la
provincia de Salta (Argentina), llevó a formular este trabajo.
Objetivo: Analizar el comportamiento de variables preconcepcionales maternas biológicas,
obstétricas y socioeducativas, en el peso al nacer (PN) de sus hijos, en centros primarios del sistema público de salud.
Material y método: Estudio observacional, transversal y
correlacional. Muestreo no probabilístico de casos consecutivos (921 nacidos
vivos en 24 de 60 centros de salud). Revisión de historias clínicas de < 2
años y perinatales de sus madres. Variables estudiadas: i) Niños: edad
gestacional, PN. ii) Biológicas Maternas: edad, estatura e IMC preconcepcional.
iii) Obstétricas: gestas y
abortos previos, antecedentes de hijos con bajo y alto PN, intervalo intergenésico.
iv) Socioeducativas: situación
de pareja y nivel de instrucción. Se analizaron variables cuantitativas por
medio de parámetros, y cualitativas por χ2
(95%).
Resultados: Los recién nacidos (RN) presentaron una edad gestacional media de 38,79 semanas,
peso medio de nacimiento de 3199 g. Se relacionaron variables simples y
complejas maternas con el peso de nacimiento, encontrándose en algunos casos
asociación estadísticamente significativa (p< 0,05).
Conclusion: Los factores de riesgo
preconcepcionales, edad materna de riesgo, bajo nivel de instrucción y
primiparidad se asociaron con mayor proporción de niños con bajo peso al nacer.
Abstract
Justification: A risk factor is a characteristic or
biological, environmental and social attribute, which, being present, is
associated with an increased probability of damage to the mother, fetus or
both. Added to this, the analysis of socio-economic indicators in the province
of Salta (Argentina), led us to formulate this paper.
Objective: Analyze the behavior of biological, socio
obstetric and maternal preconceptional variables in birth weight of their
children in public primary health system.
Materials and methods: Observational, transversal
and correlational study. Non-probability sampling of consecutive cases (921
alive newborn children in 24 of the 60 health primary health centers). Review
of medical records of children under 2 years and perinatal histories of their
mothers. Variables studied: i) Children: gestational age, birth weight. ii) Biological
maternal: age, self-referred height and prepregnancy BMI. iii) Obstetric: deeds
and previous abortions, previous children with low and high birth weight, birth
interval. iv) Social and environmental: marital status and educational level.
Quantitative variables were analyzed using their parameters, and χ2
(95%) for qualitative variables.
Results: Newborns had a mean gestational age of 38.79
weeks, an average birth weight of 3,199 g. There was related simple and complex
maternal variables with birth weight, some of them with statistical significant
association p < (0.05).
Conclusion: Maternal risk age, primiparity and low scholar
level were related to higher prevalence of low birth weight.
Introducción
La Provincia de Salta se ubica al noroeste de la República Argentina. Limita al norte con la provincia de Jujuy y la República de Bolivia; al
este con las provincias de Chaco y Formosa y la República de Paraguay, al sur
con las provincias de Catamarca y Tucumán, y al oeste con la República de
Chile. Es una de las provincias de mayor superficie del país (155.488 km2),
con 1.215.207 habitantes, representando un tercio de la superficie de la región del Noroeste
Argentino (NOA) y la cuarta parte de su población, y viviendo en su territorio
el 2,8% de la población del país. Se divide políticamente en 23 departamentos y
58 municipios, presenta un Índice de Desarrollo Humano provincial de 0,681, el
31,6% de población presenta Necesidades
Básicas Insatisfechas (NBI) llegando en algunos departamentos a 65%. El 47,6%
de la población no está cubierta por obra social, es decir que aproximadamente
5 de cada 10 personas requieren servicios de salud de efectores públicos; tasa
de desocupación entre 9,2% y 10,6%; tasa de mortalidad materna de 5,8‰, el
coeficiente de Gini de mortalidad materna es 0,238; la tasa de mortalidad
infantil es de 12,8℅0 y
un coeficiente de Gini de 0,088, la tasa de mortalidad neonatal es de
7,6‰; la tasa de mortalidad posneonatal es de 5,2‰, la tasa de mortalidad
perinatal es de 10,5‰ (Kosacoff
et al, 2004; Ministerio de Salud de
la Nación, 2012)
La Tasa de Mortalidad Infantil y en particular su componente
postneonatal, son indicadores de las condiciones ambientales y socieoeconómicas
en las que trascurre el primer año de vida del niño. En la provincia de Salta,
ambos valores superan las tasas nacionales, y ello se traduce en un contexto
provincial de condiciones de vida deficitarias (Ministerio de Salud de
la Nación, 2012).
En el 2000, la
Organización de Naciones Unidas (ONU) estableció ocho Objetivos de Desarrollo
del Milenio, dos de los cuales son la reducción de la mortalidad infantil y la
mejora de la salud materna, algunos de los indicadores definidos para el
monitoreo de las metas del milenio que se mencionaron anteriormente; no fueron
satisfactorios en nuestro país, al igual que en la provincia de Salta donde la
tasa de mortalidad neonatal fue similar a la tasa nacional (Ministerio de Salud
de la Nación, 2012).
Muchos de los factores de riesgo
materno no sólo influyen en la morbilidad y la mortalidad materna, fetal,
neonatal e infantil, sino que pueden dejar secuelas en el desarrollo ulterior
del infante
(OMS, 2003; Barker et al,
2004)
Por ello es importante
identificar los factores de riesgo
preconcepcionales que algunos autores (Couceiro et al, 2010; Domínguez et
al, 2005; Velázquez et al,
2004) señalan,
como: edades extremas de la vida reproductiva, inmadurez o envejecimiento;
espacio intergenésico menor a 24 meses o
mayor a 49 meses, multiparidad y
embarazo no deseado, peso al nacer <2500 gr, y/ o prematurez, la macrosomía
de 4000 gr o más, al mismo tiempo que un efecto socioeconómico adverso,
desnutrición y otras complicaciones maternas durante embarazos anteriores, bajo
nivel de instrucción, madres solteras o solas, tabaquismo, así como la presencia
de enfermedades crónicas asociadas al embarazo, las cuales actúan negativamente
sobre el proceso reproductivo (Soto Rebollar et al, 2010).
El Indice de masa corporal (P/T2)
pregestacional deficiente en las madres,
aumenta el riesgo de déficit y bajo peso al nacer (BPN), mientras que el sobrepeso, aumenta el riesgo
de preeclampsia y diabetes gestacional.
Una buena atención prenatal y un mejor control del riesgo
preconcepcional, contribuirá a mejorar la salud de las madres (Domínguez et al,
2005)
En la Capital de la provincia de Salta reside el 44% de la población
total. Los servicios de salud de los efectores públicos que realizan el control
prenatal, así como el monitoreo del crecimiento y desarrollo infantil son los
centros de salud dependientes de la Dirección de Primer Nivel de Atención. Esta
Dirección, en el momento del estudio se encontraba dividida en dos regiones
sanitarias: Norte y Sur, cada una con sus correspondientes centros de salud de
diversa complejidad y su hospital cabecera de región que funcionan como
referencia para el primer Nivel de Atención.
Teniendo en cuenta que un factor de riesgo es una característica o
atributo biológico, ambiental o social que cuando está presente se asocia a un
aumento de la posibilidad de sufrir un daño a la madre, al feto o ambos, esta
investigación tuvo como propósito analizar el comportamiento de las variables preconcepcionales
maternas biológicas, obstétricas y socioeducativas, relacionadas con el PN de
su hijo, en los Centros de salud de Primer Nivel de Atención, a los fines de
aportar información para la toma de decisiones, sobre todo para minimizar el
efecto de las variables reducibles y parcialmente reducibles con políticas
públicas.
Objetivo General
Analizar el
comportamiento de variables preconcepcionales maternas (biológicas, obstétricas
y socioambientales) y su relación con el peso del recién nacido en los centros
de salud de primer nivel de atención de Salta Capital, Argentina, 2013.
Objetivos específicos
Caracterizar los riesgos
preconcepcionales biológicos, obstétricos y socioambientales en embarazadas
controladas en Primer nivel de atención de la ciudad de Salta.
Evaluar el peso de nacimiento de los niños de las
embarazadas controladas en las instituciones públicas de Primer Nivel de
Atención de Capital.
Conocer la asociación entre las variables de riesgo
preconcepcional materno y el peso del recién nacido.
Material y
Método
Se realizó un estudio observacional, transversal y
correlacional sobre 921 nacidos vivos atendidos en diferentes centros de salud
dependientes del Primer Nivel de Atención de la ciudad de Salta, en el norte de
la República Argentina. En la capital se encuentran 60 centros de Salud,
correspondientes a la dirección de Primer Nivel de Atención de la ciudad,
además de diferentes Hospitales, actuando dos de ellos como referencia de cada
una de las zonas sanitarias para el primer nivel de atención. Fueron
seleccionados 12 centros de salud de cada zona sanitaria, lo que hizo una
muestra total de 24 de los 60 servicios del Primer Nivel de Atención.
En cada uno de los servicios se revisaron todas las
historias clínicas de los niños menores de 2 años cuyas madres tuviesen sus
correspondientes historias clínicas perinatales del embarazo del niño en
estudio en el hospital de referencia.
Las variables estudiadas se relacionan a continuación.
Variables del RN
Biológicas: edad
gestacional (<37 semanas, 37-41 semanas y > a 41 semanas), peso al nacer
expresadas en gramos por día.
Variables preconcepcionales maternas
Biológicas: edad,
estatura e IMC preconcepcional. Obstétricas: gestas y abortos previos,
antecedentes de hijos con bajo (BPN) y
alto peso al nacer (APN), intervalo intergenésico corto (menos de 24
meses) y largo (más de 49 meses).
Variables
socioambientales
Situación de pareja (con pareja: casada o unión de hecho y
sin pareja: sola) y nivel de instrucción: bajo (sin instrucción o primaria
completa), medio (secundario), alto (terciario o universitario).
Se recategorizaron las variables de la madre en:
Riesgo
biológico materno, se consideró
presente cuando la madre tuvo una estatura < 150 cm y/o edad
menor a 15 años o mayor a 35 años y/o IMC < 18,5 ó >30 y ausente cuando
la madre tuvo una estatura >150 cm, edad entre 15 a 35 años e IMC entre18,5
y 24,9.
Riesgo
obstétrico materno, se consideró presente cuando la historia
clínica perinatal de la embarazada presentase alguna de las siguientes
condiciones: mayor a tres gestas previas, abortos previos, hijos con bajo peso
al nacer, hijos con alto peso al nacer, intervalo intergenésico corto (menor de 24 meses) y largo (más de 49
meses) y ausente cuando en la historia clínica de la madre no figurase
ninguna de las condiciones anteriores.
Riesgo
socioeducativo materno, presente cuando la madre no tuvo pareja
y/o presentó bajo nivel de instrucción para su edad, y ausente cuando
tuvo pareja y un nivel de instrucción adecuado.
A los fines estadísticos se analizaron las variables
cuantitativas por medio de promedios y desvíos estándares. Para las variables
cualitativas se aplicó la prueba estadística de χ2 con un nivel
de confianza del 95%.
Resultados
El análisis de las 921 historias clínicas perinatales de
embarazadas consultadas muestra en la tabla 1, una edad gestacional promedio de
38,79 semanas de gestación, con valores entre 26 a 42 semanas, presentando 6,8%
de los niños menos de 37 semanas de gestación (prematurez) y 1,3% superando las
41 semanas (post término).
|
Variables |
Media |
Mediana |
DS |
Valor mínimo |
Valor máximo |
|
|
|||||
|
Edad estacional (semanas) |
38,79 |
39,00 |
1,65 |
26,00 |
42,00 |
|
Peso de nacimiento (gramos) |
3199,46 |
3250,00 |
39,12 |
900,00 |
4620,00 |
|
Talla al nacimiento (cm) |
47,82 |
48,00 |
2,74 |
33,00 |
54,00 |
Tabla 1. Descriptivos de
variables cuantitativas del recién nacido estudiadas en Primer Nivel de
Atención. Salta-Capital. Argentina. 2013.
Table 1. Descriptive
quantitative variables studied newbornin primary care level. Salta Capital.
Argentina. 2013.
El peso promedio de los RN fue de 3199 gramos, con valores entre 900 y 4620 gramos, siendo la talla
promedio de 47,82 cm ± 2,74. El 9,4% de
los RN (n=84) presentó BPN (inferior a 2500 g) y el 3,6% (n=34) APN (superior a
4000 g).
Al relacionar el PN con la edad gestacional (EG)
se encontró que el 50% de los niños con BPN nacieron con menos de 37 semanas de
gestación, no encontrándose niños con BPN post término, como tampoco niños con APN
que fuesen pretérmino, las diferencias encontradas fueron estadísticamente
significativas con un χ2: 290,92, p: 0,00 (Tabla 2).
|
Edad gestacional |
Peso de
Nacimiento |
|||||||
|
(semanas) |
Bajo peso |
Normopeso |
Altopeso |
Total |
||||
|
|
N |
% |
N |
% |
N |
% |
N |
% |
|
<37 |
43 |
4,67 |
20 |
2,17 |
- |
- |
63 |
6,84 |
|
37-41 |
43 |
4,67 |
763 |
82,84 |
30 |
3,26 |
836 |
90,77 |
|
>41 |
- |
- |
19 |
2,06 |
3 |
0,33 |
22 |
2,39 |
|
Total |
86 |
9,34 |
802 |
87,07 |
33 |
3,59 |
921 |
100 |
Tabla 2. Peso de nacimiento
según edad gestacional. Primer Nivel de
Atención. Salta-Capital, 2013.
Table 2. birth weight for gestational age. First Level
of Care. Salta Capital, 2013.
En la tabla 3 puede observarse que la media de edad materna
fue de 25,3 años encontrándose casos extremos entre 13 y 49 años de edad. 50%
de las madres fueron menores de 24 años; el 29%
eran adolescentes y otro porcentaje similar fueron añosas. Entre las
adolescentes (n=181), cinco tenían menos de 15 años de edad y entre las añosas
el 1,3% presentó más de 40 años.
|
Variables |
Media |
Mediana |
DS |
Mínimo |
Máximo |
|
Biológicas |
|||||
|
Edad (años) |
25,30 |
24,00 |
6,30 |
13,00 |
49,00 |
|
Estatura (cm) |
155,27 |
155,00 |
5,88 |
138,00 |
184,00 |
|
IMC pregestacional (P/T2) |
23,62 |
22,86 |
4,30 |
14,97 |
49,30 |
|
Obstétricas |
|||||
|
Gestas previas (Nº) |
2,91 |
2,00 |
2,09 |
1,00 |
12,00 |
|
Abortos previos (Nº) |
1,31 |
1,00 |
0,75 |
1,00 |
7,00 |
|
Intervalo Intergenésico (meses) |
47,68 |
36,00 |
36,09 |
7,00 |
226,00 |
Tabla 3. Descriptivos de
variables cuantitativas maternas estudiadas en el Primer Nivel de Atención.
Salta-Capital. Argentina. 2013.
Table 3.
Descriptive quantitative maternal variables studied in the first level of care.
Salta Capital . Argentina. 2013.
La estatura materna
presentó media y mediana similares con
extremos comprendidos entre 138 cm y 184
cm, con un desvío aproximado de 5,88 cm,
hallándose 13% de madres con estatura considerada de riesgo reproductivo, es
decir por debajo de 150 cm.
Entre las madres que presentaron menos de 150 cm de
estatura, el 3% (n=25) tenía menos de 145 cm, lo que implica mayor riesgo aún.
El IMC preconcepcional
promedio fue de 23,62 Kg/m2, presentando valores entre 14,97 Kg/m2
(importante grado de deficiencia nutricional) y 49,30 Kg/m2
(obesidad mórbida) con un DS de 4,3 Kg/m2. De las embarazadas
valoradas nutricionalmente, 31% presentaron algún grado de malnutrición (4,3% deficiencia y 26,7% exceso).
Al relacionar en la tabla 4 el peso de
nacimiento con la edad materna se encontró que el 11% de madres adolescentes
dieron a luz niños con BPN y solo el 2% con APN. El porcentaje de BPN fue mayor
entre las madres añosas (13,6%) y muy superior en los APN con un 8%. Estas
diferencias fueron estadísticamente significativas con un valor de χ2
: 9,78 p: 0,044 para 4 grados de libertad.
Al relacionar el PN con
la talla materna, se observó que el 13,6%
de las madres con estatura menor a 150 cm dieron a luz niños con BPN,
contra solo 2,4% de APN. Por el contrario las madres con estatura sin riesgo
reproductivo dieron a luz un 8,5% de BPN y casi el doble de APN (4,0%), sin
embargo no se encontraron diferencias estadísticamente significativas (p: 0,08).
|
Variables biológicas |
Peso de nacimiento de RN |
|||||||
|
Bajo peso |
Normopeso |
Alto peso |
Total |
|||||
|
Edad (años) |
N |
% |
N |
% |
N |
% |
N |
% |
|
Adolescentes |
21 |
11,60 |
156 |
86,20 |
4 |
2,20 |
181 |
100 |
|
Edad sin riesgo |
54 |
8,28 |
575 |
88,19 |
23 |
3,53 |
652 |
100 |
|
Madres añosas |
12 |
13,60 |
69 |
78,40 |
7 |
8,00 |
88 |
100 |
|
Total |
87 |
9,50 |
800 |
86,80 |
34 |
3,70 |
921 |
100 |
|
Estatura (cm) |
|
|||||||
|
< 150 |
23 |
13,60 |
142 |
84,00 |
4 |
2,40 |
169 |
100 |
|
≥ 150 |
64 |
8,50 |
658 |
87,50 |
30 |
4,00 |
752 |
100 |
|
Total |
87 |
9,50 |
800 |
86,80 |
34 |
3,70 |
921 |
100 |
|
IMC pregestacional (kg/m2) |
|
|||||||
|
≤ a
18,49 |
4 |
10,00 |
36 |
90,00 |
0 |
0.00 |
40 |
100 |
|
18,50 - 24,99 |
61 |
9,50 |
559 |
86,90 |
23 |
3,60 |
643 |
100 |
|
25,00 - 29,99 |
16 |
9,10 |
152 |
86,40 |
8 |
4,50 |
176 |
100 |
|
30,00-39,99 |
6 |
10,50 |
48 |
84,20 |
3 |
5,30 |
57 |
100 |
|
≥ 40,00 |
0 |
0,00 |
5 |
100,00 |
0 |
0,00 |
5 |
100 |
|
Total |
87 |
9,50 |
800 |
86,80 |
34 |
3,70 |
921 |
100 |
Tabla 4 Peso de nacimiento según
variables biológicas de la madre. Primer Nivel de Atención,
Salta-Capital. 2013.
Table 4 Birth weight as biological variables of the mother. Primary care, Salta Capital. 2013.
El 10% de madres con
bajo IMC dieron a luz niños con BPN, no presentando ninguna de ellas niños con
APN, aumentando la proporción de niños con APN a medida que aumentaba el IMC
pregestacional, aunque sin diferencias estadísticamente significativas p=
0,788.
Las variables obstétricas estudiadas se
muestran en la tabla 5.
|
Variables obstétricas |
Peso de nacimiento de recién nacido |
|||||||
|
Bajo peso |
Normopeso |
Alto peso |
Total |
|||||
|
N |
% |
N |
% |
N |
% |
N |
% |
|
|
Gesta previa |
||||||||
|
Nulíparas |
45 |
12,46 |
307 |
85,04 |
9 |
2,49 |
361 |
100 |
|
1 a 2 hijos |
24 |
7,50 |
286 |
89,10 |
11 |
3,40 |
321 |
100 |
|
>2 hijos |
18 |
7, 50 |
207 |
86,60 |
14 |
5,90 |
239 |
100 |
|
Total |
87 |
9,40 |
800 |
86,90 |
34 |
3,70 |
921 |
100 |
|
Aborto previo |
||||||||
|
SI |
15 |
8,24 |
161 |
88,46 |
6 |
3,30 |
182 |
100 |
|
No |
72 |
9,70 |
639 |
86,50 |
28 |
3,80 |
739 |
100 |
|
Total |
87 |
9,40 |
800 |
86,90 |
34 |
3,70 |
921 |
100 |
|
Antecedente de hijos con bajo peso |
||||||||
|
Si |
5 |
15,60 |
27 |
84,40 |
0 |
0,00 |
32 |
100 |
|
No |
82 |
9,20 |
773 |
87,00 |
34 |
3,80 |
889 |
100 |
|
Total |
87 |
9,40 |
800 |
86,90 |
34 |
3,70 |
921 |
100 |
|
Antecedentes de
hijo con alto peso |
||||||||
|
Si |
6 |
8,60 |
60 |
85,70 |
4 |
5,70 |
70 |
100 |
|
No |
81 |
9,50 |
740 |
87,00 |
30 |
3,50 |
851 |
100 |
|
Total |
87 |
9,40 |
800 |
86,90 |
34 |
3,70 |
921 |
100 |
|
Intervalo intergenesico |
||||||||
|
<24 meses |
12 |
9,20 |
116 |
88,50 |
3 |
2,30 |
131 |
100 |
|
24-48 meses |
16 |
8,20 |
165 |
84,60 |
14 |
7,20 |
195 |
100 |
|
>48 meses |
10 |
6,10 |
149 |
90,90 |
5 |
3,00 |
164 |
100 |
|
Total |
38 |
9,40 |
430 |
86,90 |
22 |
3,70 |
490 |
100 |
Tabla 5 Peso
de nacimiento según variables obstétricas maternas. Primer Nivel de Atención.
Salta-Capital. 2013.
Table 5 According to birth weight maternal obstetric variables.
First Level of Care. Salta Capital. 2013.
El 39,20% de madres evaluadas
eran nulíparas, y el 60,8% presentaron alguna gesta previa, con una media de hijos
de 2,91, una mediana de 2,0 y una desviación típica de 2,09, con valores
extremos entre 1 y 12 hijos. Al relacionar las gestas previas con el peso de
nacimiento se encontró que un 9,4% de madres con gestas previas tuvieron niños con
BPN y un 3,7% RN con APN. Estos resultados muestran diferencias
estadísticamente significativas χ2: 10,557 p: 0,032 por lo que
las madres primíparas tuvieron mayor proporción de BPN y menor de APN.
El antecedente de aborto
se presentó en el 19,76% (n=182) de las
madres estudiadas, oscilando entre 1 a 7 abortos previos. El 9,20% de madres con abortos previos dieron
a luz niños BPN y solo el 3,3% APN. No se encontró asociación estadística significativa
entre abortos previos y PN del RN vivo p: 0,777.
El 3,5% (n=32) de embarazadas presentaron como antecedente hijos BPN y el 7,6% (n=70),
antecedentes de APN. El 15,6% de las madres que dieron a luz con anterioridad niños
BPN, repitieron la historia en el presente embarazo, mientras que esto ocurrió
solo en el 8,6% de las que presentaron antecedentes previos de niños APN, sin
diferencias estadísticamente significativas (p: 0,274 y p: 0,17).
Al relacionar el período intergenésico con el PN, se observó que el menor
porcentaje de niños con bajo peso correspondió a madres que presentaban período intergenesico
largo (6,1%), mientras que en aquellas con intervalo corto la proporción subió
al 9,2%, sin diferencias estadísticamente significativas (p: 0,467).
En cuanto a variables socioambientales maternas puede observarse en la
figura 1 que el
6,5% de las embarazadas fueron analfabetas o no finalizaron la escuela primaria,
el 53,8% completaron el nivel primario,
el 34% el secundario completo y un 5,6% alcanzaron el nivel terciario o
universitario, cumplimentándolo una pequeña proporción. Por otra parte, más del
50% de las madres tuvieron una pareja estable. Al relacionar en la tabla 6 estas
variables con el PN, pudo observarse que la prevalencia de niños con BPN
disminuye a medida que aumenta el nivel de instrucción materno y por el
contrario aumenta la prevalencia de APN, con diferencias estadísticamente
significativas (χ2: 19,29 p: 0,013).
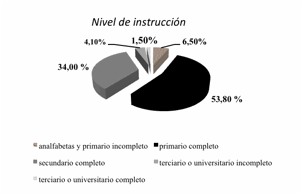
Figura 1. Nivel de instrucción y situación de pareja en madres. Primer Nivel de Atención,
Salta-Capital. 2013.
Figure 1.
Level of education and marital status mothers. Primary care, Salta Capital. 2013.
Por otra parte las
madres con pareja estable tuvieron menor proporción de niños con BPN y mayor de
APN, pero no alcanzándose la significancia estadística necesaria para poder
afirmar que fueran estadísticamente diferentes (p: 0,059).
Al recategorizar las
variables simples y transformarlas en variables complejas, con el objeto de
construir las variables relativas a los riesgos biológico, obstétrico y
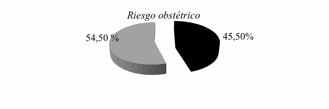
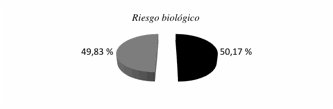
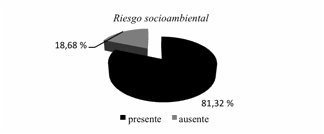
socioambiental, se observó en la figura 2 que el 45,5% de gestantes presentaron
riesgo obstétrico, el 50,17% riesgo biológico y el 81,32% riesgo
socioambiental.
Al relacionar estas variables con el PN,
no se observaron diferencias significativas con el riesgo obstétrico (p: 0,83)
tampoco con el riesgo biológico (p: 0,22) pero sí hubieron diferencias
estadísticamente significativas entre el riesgo socioambiental y el BPN, con un
χ2: 4,44 p: 0,035, por lo que una madre con riesgo
socioambiental presentó dos veces más probabilidad de presentar un niño con BPN,
que si no lo tuviese (IC: 1,039 – 4,312).
|
Nivel de instrucción |
Peso al nacer |
|||||||
|
Bajo peso |
Peso normal |
Alto peso |
Total |
|||||
|
N |
% |
N |
% |
N |
% |
N |
% |
|
|
Analfabeta o primario incompleto |
13 |
17,33 |
56 |
74,67 |
6 |
8 |
75 |
100 |
|
Primario completo |
49 |
10,08 |
422 |
86,83 |
15 |
3,09 |
486 |
100 |
|
Secundario completo |
24 |
7,82 |
275 |
89,58 |
8 |
2,60 |
307 |
100 |
|
Terciario o universitario incompleto |
1 |
2,70 |
35 |
89,20 |
3 |
8,10 |
39 |
100 |
|
Terciario o universitario completo |
0 |
0,00 |
12 |
85,70 |
2 |
14,30 |
14 |
100 |
|
Total |
87 |
9,40 |
800 |
86,90 |
34 |
3,70 |
921 |
100 |
|
Situación de pareja |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
Sola |
49 |
10,94 |
388 |
86,61 |
11 |
2,45 |
448 |
100 |
|
Pareja estable |
38 |
8,03 |
412 |
87,10 |
23 |
4,86 |
473 |
100 |
|
Total |
87 |
9,44 |
800 |
86,86 |
34 |
3,70 |
921 |
100 |
Tabla 6 Peso de nacimiento según variables socioambientales de la madre. Primer Nivel de Atención, Salta-Capital. 2013
Table 6 Birth weight as social and environmental variables of the mother. Primary care, Salta Capital. 2013.
|
|
|
|
|
|
Figura
2.
Prevalencia de riesgos obstétrico,
biológico y socioambiental en
madres. Primer Nivel de Atención, Salta-Capital. 2013.
Figure 2. Prevalence of obstetric,
biological and socio-environmental risk mothers. Primary care , Salta Capital .
2013
Discusión
Si bien para obtener la muestra de
estudio se seleccionaron cuidadosamente las historias clínicas de niños menores
de 2 años cuyas madres tuvieran sus correspondiente historias clínicas
perinatales, en algunos casos no se registraban los datos necesarios por lo
cual fue dificultoso poder llegar a un número de casos más elevado. Existen
muchos estudios que relacionan factores de riesgo preconcepcionales con RN y BPN.
En este estudio se encontró que el 50%
de los RN con BP nació con menos de 37 semanas de gestación; resultados similares
se encontraron en el estudio de López et
al (2004). Las mayorías de niños APN nacieron con 37 a 41
semanas de gestación y un mínimo porcentaje con más de 41 semanas. Al analizar
la edad de la madre, la mayoría de las que dieron a luz niños BPN se
encontraban en el grupo de adolescentes y la mayoría de APN en madres añosas, en correspondencia con
trabajos que señalan tanto a madres adolescentes como añosas como factor de
riesgo que afectarían el PN, ocasionando RN, BPN o APN respectivamente,
obtenidos por López et al (2004) y Rodriguez Dominguez et al (2006) Las madres con talla < 150cm presentaron
mayor prevalencia de BPN, sin diferencias significativas; resultados similares
se encontraron en el estudio de Soto
Rebollar et al (2010).
El estado nutricional preconcepcional materno tampoco mostró asociación estadística
con el PN. Contrariamente a los resultados encontrados por diversos estudios (Soto
Rebollar et al 2010; Rodriguez
Dominguez, et al 2006; Masud Yunes et al
2111; Fajardo Luig et al.
2008; Gala Vidal et al. 2010; Sánchez Macías et al. 2010.)
Con respecto a las variables obstétricas (Domínguez et
al 2005; Lopez et al 2004;
Álvarez Fumero et al 2001) no se encontraron diferencias significativas entre el
PN y los abortos previos, la existencia
anterior de hijos con BPN, ni de APN. Sin embargo las mujeres primíparas
tuvieron mayor proporción de BPN y menor de APN. Estudios consultados plantean
que a menor nivel de escolaridad (analfabetismo, educación primaria) de la
madre mayor es la probabilidad de tener niños con bajo peso. En este estudio el
60% presento bajo nivel de escolaridad y a menor nivel de escolaridad mayor
proporción de BPN, coincidente con los resultados de Soto Rebollar et al (2010). La mayor proporción de BPN
se encontró en mujeres solas (Velázquez et
al 2004). Al recategorizar las variables en riesgos biológico, obstétrico y
socioambiental, quedó demostrado que este último mostró diferencias
estadísticamente significativas en el PN, según estuviese presente o ausente,
demostrando la importancia que el contexto educativo y de pareja influencia
significativamente a las mujeres.
|
Riesgo preconcepcional |
Peso de nacimiento |
|||||||
|
|
||||||||
|
Bajo peso |
Peso Normal |
Alto peso |
Total |
|||||
|
Biologico: |
N° |
% |
N° |
% |
N° |
% |
N° |
% |
|
Presente |
48 |
10,4 |
393 |
85,1 |
21 |
4,5 |
462 |
100 |
|
Ausente |
39 |
8,5 |
407 |
88,7 |
13 |
2,8 |
459 |
100 |
|
Obstetrico: |
|
|||||||
|
Presente |
37 |
8,8 |
366 |
87,4 |
16 |
3,8 |
419 |
100 |
|
Ausente |
50 |
10,0 |
34 |
86,5 |
18 |
3,6 |
502 |
100 |
|
Socioambiental |
|
|||||||
|
Presente |
78 |
10,4 |
643 |
85,8 |
28 |
3,7 |
749 |
100 |
|
Ausente |
9 |
5,2 |
157 |
91,3 |
6 |
3,5 |
72 |
100 |
Tabla
7
Riesgo preconcepcional materno según
peso de nacimiento. Primer Nivel de Atención. Salta-Capital. 2013.
Table
7
Preconception maternal risk as birth weight. First Level of Care.
Salta-Capital. 2013
Bibliografia
Álvarez Fumero R, Urra Cobas LR,
Aliño Santiago M. 2001. Repercusión de los factores de riesgo en el bajo peso
al nacer. Resumed, 14(3), 117-24.
Barker, DJP., Godfrey, KM., 2004.
Nutrición Materna, Programación Fetal y Enfermedades Crónicas del Adulto. En
Nutrición y Salud Pública, editado por MJ. Gibney, BM. Margetts, JM. Kearney y
L. Arab, Zaragoza: Acribia. p.345-361.
Couceiro M, Zimmer M, Passamai M,
Villagrán E, Valdiviezo M, Tinte E. 2010 Determinantes preconcepcionales
maternos del peso del recién nacido. Antropo, 23: 77-87.
http://www.didac.ehu.es/antropo/23/23-7/Couceiro.htm
Domínguez, L., Vigil-De Gracia,
P. 2005. El intervalo intergenésico: un factor de riesgo para complicaciones
obstétricas y neonatales. Clínica e Investigación en Ginecología y Obstetricia,
32(3), 122-126.
Fajardo Luig R, Cruz Hernández
J, Gómez Sosa E , Isla Valdés A,
Hernández García P. 2008. Factores de riesgo de bajo peso al nacer, estudio de
tres años en el municipio Centro Habana. Rev Cubana Med Gen Integr; 24(4):1-17
Gala Vidal, H., Crespo Mengana,
E., García Díaz, R. D. L. C., Bertrán Bahades, J., Valón Rodríguez, Á. O. 2010.
Factores de riesgo asociados al bajo peso al nacer en una comunidad venezolana.
Medisan, 14(2)
Kosacoff, M., Cejas C., Roa R.,
Triano S., 2004 Diagnóstico socio-sanitario de la provincia de Salta. Octubre
2004. Centro de implementación de
políticas públicas para la equidad y el crecimiento. Buenos Aires: CIPPEC.
http://cippec.org/files/documents/Otras%20Publicaciones/Salta.pdf
Lopez JI, Lugones Botell M,
Valdespino Pineda LM, Virella Blanco J. 2004. Algunos factores maternos con el
bajo peso al nacer. Rev Cubana de Obstet y Ginecol. 30(1):1-10.
Masud Yunes JL, Barrios Reyes, A,
Ávila Reyes R, Duarte Ortuño A. 2011. Efecto del estado nutricional de la madre
sobre el neonato. Pediatría de México. 13: 1-12.
Ministerio de Salud de la
Nación, 2012. Indicadores básicos de
Argentina 2012. Serie 5 Nº 54/11:
http://www.bvs.org.ar/pdf/indicadores2012.pdf.
OMS, 2003. Dieta, Nutrición y
Prevención de Enfermedades Crónicas. Serie de informes técnicos, 916. Ginebra:
OMS.
http://www.who.int/nutrition/publications/obesity/WHO_TRS_916_spa.pdf
Rodríguez Domínguez P, Hernández
Cabrera J: Reyes Pérez A. 2006. Bajo Peso: Algunos Factores Asociados a la
Madre. Rev Cubana Obstet, Ginecol. 32 (3).
Sánchez Macías N, Castellanos
Oñate C. Vera Noda CR., Enríquez Benítez M de los A. 2010. Principales factores
de riesgo que inciden en la aparición del bajo peso al nacer . Medicentro 2010. 14: 20-26.
Soto Rebollar E, Ávila Esquivel J
F, Gutiérrez Gómez V M. 2010 Factores de riesgo asociados al bajo peso al
nacer. Archivos de Investigación materno Infantil. México. II: 117-122.
Velázquez QNI, Yunes ZJLM, Ávila
RR. 2004 Recién nacidos con bajo peso; causas, problemas y perspectivas a
futuro. Bol Med Hosp Infant Mex 61: 73-86,