
Coulibaly,
S.K., Simaga, I., Hami, H., Denfaga, B., Ouologueme, Y., Soulaymani-Bencheikh,
R., Soulaymani, A., Maïga, A.I., 2015. Envenimations ophidiennes: expérience du
Centre de Santé de Référence de Kati, Mali, à propos de trois cas. Antropo, 34,
61-67. www.didac.ehu.es/antropo
Envenimations ophidiennes: expérience du
Centre de Santé de Référence de Kati, Mali, à propos de trois cas
Ophidian
envenomation: Experience Health Reference of Kati Center, Mali. Report of three
cases
S.K. Coulibaly1, 2, I. Simaga3,
H. Hami2, B. Denfaga3, Y. Ouologueme3, R. Soulaymani-Bencheikh4,
A. Soulaymani2, A.I. Maïga5
1 Faculté de Médecine et d’Odontostomatologie,
Université des Sciences, des Techniques, et des Technologies de Bamako (USTTB),
Mali
2 Laboratoire de Génétique & Biométrie, Université
Ibn Tofaïl, Kénitra, Maroc
3 Centre de Santé
de Référence de Kati, région de Koulikoro, Mali
4 Centre Anti Poison et de
Pharmacovigilance de Maroc, Rabat Maroc
5 Faculté de Pharmacie,
USTTB, Mali
Auteur
correspondant: Dr Sanou Khô Coulibaly, Médecin, Ph.D. Toxicologie,
Faculté de Médecine et d’Odontostomatologie de Bamako, BP 1805, USTTB. Mali.
Email: sanoucoul@yahoo.fr
Mots clés: Morsures,
serpents, gestes inappropriés, préfecture Kati, Mali
Keywords: Snakes bites, inappropriate
gestures, Kati Prefecture, Mali
Résumé
Les morsures de serpent demeurent problématiques surtout en
Afrique où il existe encore des retards d’admission mais aussi, des confusions
entre morsures blanches et envenimations ophidiennes. Au Mali, certains gestes
ancestraux et inappropriés (des garrots très serrés, application des talismans)
sont actuellement visibles sur des victimes de morsures de serpent.
Dans la préfecture de Kati, les envenimations ophidiennes
sont particulièrement gravissimes, compte tenu des difficultés d’accès aux
centres de soins, de l’insuffisance de plateaux techniques et de formation du
personnel soignant et la présence de certaines espèces dangereuses.
Nos trois descriptions cliniques de morsures de serpent
enregistré en 2014 dans le Centre de Santé de Référence de Kati, est de mieux
préciser les caractéristiques cliniques, l’intérêt du test de coagulabilité sur
tube sec et la réalité des pratiques traditionnelles infligées aux victimes.
Selon nos observations et la plupart des cas rapportés dans
la littérature, il existe des retards d’admission pour des raisons diverses et
de l’insuffisance de précaution pour les promenades nocturnes surtout en milieu
rural. Malgré les difficultés d’identification de l’espèce
responsable et selon d’autres auteurs, les éléments cliniques et biologiques
ont été importants pour le diagnostic et le succès thérapeutique.
Abstract
Snake bites remain problematic
especially in Africa where there are still delays intakes but also confusion
between bites and white ophidian envenomation. In Mali, some ancestral and
inappropriate gestures (tight tourniquets, application of talismans) are now
visible on the victims of snake bites.
In the prefecture of Kati, the
ophidian envenomation are particularly very serious, due to difficulties of
access to health facilities, inadequate technical facilities and training of
health workers and the presence dangerous species.
Our three clinical descriptions
recorded snake bites 2014 in the Health reference of Kati Center is to better
define the clinical, interest of clotting test dry tube and the reality of
traditional practices inflicted victims.
According to our observations and
most cases reported in the literature, there are admission delays for various
reasons and the precautionary insufficient for evening strolls especially in
rural areas. Despite the difficulties identifying the species responsible and
according to other authors, clinical and biological factors have been important
in the diagnosis and treatment success.
Introduction
La situation des morsures de serpent demeure problématique
surtout en Afrique. Les envenimations qui en résultent, constituent par leur
fréquence et leur gravité un problème de santé publique. Selon l’OMS, bien que
les chiffres soient sous-estimés, il existe plus d’un million de morsures de
serpent chaque année, 600.000 cas d’envenimations et plus de 20.000 décès sur
le continent (Chippaux et Goyffon, 2006; Chippaux, 1999; Lallié et al., 2011). Il ressort pour la
plupart des cas, un retard d’admission mais aussi, une confusion entre morsures
blanches (sans envenimation nécessitant simplement une observation) et
envenimations ophidiennes (urgence médico-chirurgicale). Le Mali n’en demeure
pas moins épargné où les gestes ancestraux et inappropriés sont encore visibles
chez les victimes de morsures de serpent (Coulibaly et al., 2013).
Nous nous proposons de décrire trois cas cliniques des
morsures de serpent enregistrés en 2014
dans le Centre de Santé de Référence (CSRéf) de Kati, région de Koulikoro pour
mieux préciser les caractéristiques cliniques, monter l’intérêt du test de
coagulabilité sur tube sec (TCTS) et la réalité des pratiques traditionnelles
infligées aux victimes.
Observation 1
Une femme de 40 ans, ménagère dans la commune rurale de
Faladjè (préfecture de Kati, région de Koulikoro) a été mordue au pied droit,
le 24 Août 2014 vers 6 heures du matin par un serpent. Le siège de la morsure a
été localisé au niveau du 2ème orteil droit (Fig.1 et 2). L’accident
s’est produit lors des travaux de jardinage à 3 Km du village. La patiente a
été admise le même jour à 14 heures au service de consultation externe du CSRéf
de Kati. A l’arrivée, son examen physique a montré:
- une patiente
consciente et lucide, une corde traditionnelle de protection divine (talisman)
autours de la jambe droite œdémateuse (noté grade 2)
- une goutte de
sang noir desséché sur le point de morsure
- un orteil droit insensible au pic-touche, très
noir, œdémateux avec un étranglement à la racine du pied, laissant apparaitre
les traces du garrot très serré
- une hypotension
artérielle (100/50 mm Hg)
- une fièvre
(38°C)
- des pouls
pédieux et tibiaux bien perçus.
Les figures 1 et 2 montrent le siège de la morsure.
Le bilan
parasitologique a montré une goutte d’épaisse positive (30 éléments/champs).
Le bilan
biologique est mentionné dans le tableau 1.
Selon ces
résultats, il y’a une anémie régénérative; une hypoglycémie; une thrombopénie et un temps de céphaline (TCA) activé allongé à 1 minute.
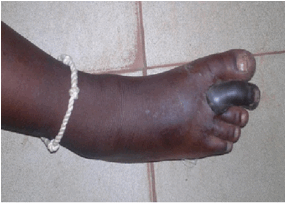
Figure 1. Nécrose sèche de
l’orteil droit avec une corde traditionnelle de protection divine (talisman)
autours de la jambe œdémateuse; Source: Ouologueme Y., Centre de Santé de
Référence de Kati, région de Koulikoro
Figure 1. Dry necrosis of the right toe with a traditional rope divine
protection (talisman) goshawks the oedematous leg; Source: Ouologueme Y., health
of reference center of Kati (Koulikoro region)
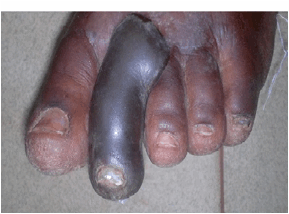
Figure 2. Orteil droit nécrosé
(vue de face); Source: Ouologueme Y., Centre de Santé de Référence de Kati,
région de Koulikoro
Figure 2. necrosis toe right (front view); Source: Ouologueme Y., health of reference
center of Kati (Koulikoro region)
|
Bilan |
Résultats |
|
|
Glycémie |
3,4 mmol/l |
|
|
Taux d’hémoglobine (Hb) |
09 g/dl |
|
|
Taux d’hématocrite |
27% |
|
|
Plaquettes |
112 000/ mm3 |
|
|
Taux de prothrombine (TP) |
56% |
|
|
Temps de céphaline activé (TCA) |
1 minute |
|
|
Uricémie |
5,7 mmol/l |
|
|
Créatininémie |
110 mmol/l |
|
Tableau 1. Résultat de
l’examen biologique
Table 1. Results of the blood test
L’espèce a été reconnue (vipère), mais non identifiable pour la
classification en genre (la tête littéralement écrasée) selon la figure 3.
Le TCTS réalisé dès son admission a montré un sang avec des caillots
friables (incoagulable).
La conduite à tenir a consisté à une perfusion de sérum glucosé (250 ml)
contenant un flacon (10 ml) de sérum antivenimeux (Fav Afrik Sanofi, anti
Echis, Bitis, Naja et Dendroaspis) pendant 1 heure de temps. Le TCTS (avec 5 ml de sang) réalisé après
cette 1ère perfusion a montré le sang encore friable. Ce qui a
permis à une seconde dose d’antivenin conduisant à la normalisation de l’état
hémodynamique. La sérothérapie était couplée à une couverture d’antibiothérapie
(Métronidazole et Pénicilline G) et d’antalgique pour le traitement et la prévention
des infections opportunistes et cela pendant une semaine depuis son admission.
Une amputation chirurgicale de l’orteil nécrosé fut réalisée avec succès à
partir de la 2ème semaine. Après deux semaines d’observation la
patiente fut libérée.

Figure 3. Espèce responsable de morsure; Source: Coulibaly S.K., Faculté de
Médecine et d’Odontostomatologie de Bamako
Figure 3. Responsible
bite of Species; Coulibaly S.K., Faculty of
Medicine and Dentistry of Bamako
Observation 2
Un homme de 43 ans, cultivateur à Mpièbougou (préfecture de Kati) a été
admis au CSRéf de Kati pour morsure de serpent à la main droite. La morsure
était survenue le soir vers 19 heures dans un champ maraîcher le 14 Septembre
2014. L’examen physique a retrouvé un patient très lucide mais anxieux; une
petite lésion de grattage et un garrot autours du doigt (majeur) mordu selon la
figure 4. Par ailleurs, aucune autre symptomatologie n’était décelable. Le
serpent en fuite a été non identifié par la victime.
Après ablation du garrot et désinfection du point de morsure, la victime a
été mise sous 24h d’observation puis libéré. Un suivi de 72 heures n’a révélé
aucune anomalie.

Figure 4. Garrot autours du doigt mordu (majeur droit); Source: Ouologueme Y.,
Centre de Santé de Référence de Kati, région de Koulikoro
Figure 4. Garrote around the bitten finger (right middle finger); Source: Ouologueme
Y., health of reference center of Kati (Koulikoro region)
Observation 3
Un garçon de 18 ans a été mordu par un serpent au cours d’une promenade
nocturne, le 29 Septembre 2014 vers 21h. Par inattention, il aurait marché sur
le serpent dans l’obscurité. Selon les figures 5 et 6, la blessure siège sur le
pied gauche montrant les traces de crochets.
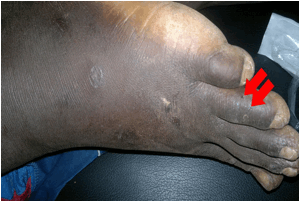
Figure 5. les traces de crochets de serpent sur le 4ème orteil gauche; Source: Ouologueme
Y., Centre de Santé de Référence de Kati, région de Koulikoro
Figure 5. traces of snake hooks on the left fourth toe; Source: Ouologueme Y., health
of reference center of Kati (Koulikoro region)
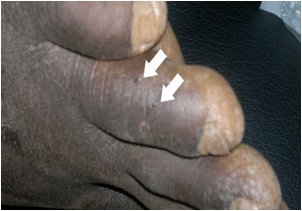
Figure 6. Les traces de crochets de serpent sur le 4ème orteil gauche
(vue de profil);
Source: Ouologueme Y, Centre de Santé de Référence de Kati, région de Koulikoro
Figure 6. Traces of snake hooks
on the left fourth toe (seen in profile); Source: Ouologueme
Y, Centre de Santé de Référence de Kati, région de Koulikoro
Admis trois jours plus tard au CSRéf de Kati vers 13h, le patient
présentait un pied gauche modérément œdémateux avec des traces de crochets bien
visibles. En dehors d’une tachycardie sinusale et d’une pâleur conjonctivale,
le reste des examens physiques étaient sans particularité.
Les examens biologiques avaient montrés: une anémie avec un taux
d’hémoglobine à 10 g/dl et l’hématocrite à 26%; une hyper leucocytose (>10.103/mm3).
L’urémie, la créatininémie et la glycémie étaient respectivement à 3,3 mmol/l,
105 mmol/l et à 3,10 mmol/l. Les TP étaient à 40% et le TCA était 1,9 min. Le
taux des plaquettes à 70.000/mm3.
Le TCTS réalité dès son admission a montré des caillots de sang légèrement
friables occasionnant une perfusion de sérum glucosé (250 ml) contenant une
dose de 10 ml de sérum antivenimeux (Fav Afrik Sanofi, anti Echis, Bitis, Naja
et Dendroaspis) en 1h de temps. Un autre test réalisé a montré un sang
parfaitement coagulable sans caillot anormal. Le traitement antivenimeux était
associé aux traitements symptomatiques (désinfection de la plaie, antalgique,
anti-inflammatoire).
Discussion
L’expansion démographique et les mesures d’urbanisation sont des facteurs
qui perturbant le biotope des animaux venimeux et non négligeables dans les
morsures de serpents. Les activités humaines représenteraient une menace pour
ces animaux qui vont mordre par peur ou en quête de nourriture (Dabo et al., 2005). Nos deux dernières
observations en sont des illustrations.
Dans la
préfecture de Kati, les envenimations ophidiennes sont particulièrement
gravissimes, compte tenu des difficultés d’accès aux centres de soins (état des
routes défectueuses), de l’insuffisance de plateaux techniques et de formation
du personnel soignant et la présence de certaines espèces dangereuses
(Coulibaly et al., 2013; Trape et
Mané, 2006). Ce sont autant de difficulté qui pourront motiver les
victimes à s’orienter vers les charlatans. Selon ces trois observations, le
talisman autours du pied, le garrot autours du doigt et le retard de
consultation (3 jours plus tard) sont des témoignages précis.
Dans cette étude et selon les données de la littérature, certains gestes
importants (TCTS, bilan biologique, parage et désinfection des points de
morsures) ont été effectués (Chippaux et
al., 1998).
Dans cette observation comme dans la plupart des cas, il existe un problème
d’identification. L’animal est soit en fuite, soit abattu et abandonnée, non
identifiable (Fig. 3). Dans ce cas les éléments cliniques seraient un point
important pour le diagnostic et la prise en charge (Leclerc et al., 2008).
Selon la
littérature, la prise en charge des morsures de serpents est essentiellement
symptomatique. Mais l’immunothérapie antivenimeuse reste le seul traitement
efficace contre les envenimations ophidiennes. Ces indications sont
actuellement bien claires. Une première dose suffit en générale pour supprimer
les signes généraux et les signes biologiques. Parfois, il arrive parfois que
l’œdème ou les perturbations biologiques continuent à progresser; dans ce cas
une seconde dose et même plus, sont justifiables (Chippaux, 2005; Larreché et al., 2008). Ces données sont
corroborées par les gestes thérapeutiques dans notre observation (cas 1 et 3).
Conclusion
Afin de mieux orienter la conduite à tenir face aux morsures de serpent,
des moyens logistiques au niveau des structures de santé de proximité pourront
diminuer l’emprise des sciences occultes sur les victimes.
Références
Chippaux,
J.P., 1999, L’envenimation ophidienne en Afrique: épidémiologie, clinique et
traitement. Ann Inst Pasteur-Actualités, 10(2):161-71.
Chippaux,
J.P., 2005, Evaluation de la situation épidémiologique et des capacités de
prise en charge des envenimations ophidiennes en Afrique subsaharienne francophone.
Bull Soc Pathol Exot, 98(4): 263-268.
Chippaux,
J.P., Amadi-Eddine, S., et Fagot, P., 1998, Validité d’un test de diagnostic et
de surveillance du syndrome hémorragique lors des envenimations vipérines en
Afrique Sub-saharienne. Med Trop., 58(4): 369-371.
Chippaux,
J.P., Goyffon, M., 2006, Envenimations et intoxications par les animaux
venimeux et vénéneux. I. Généralité. Med trop, 66(3): 215-220.
Coulibaly,
S.K., Hami, H., Hmimou, R., Mokhtari, A., Soulaymani, R., Maiga, A., et
Soulaymani, A., 2013, Les envenimations ophidiennes dans la région de Koulikoro
au Mali. Antropo, 29, 41-47.
www.didac.ehu.es/antropo.
Dabo,
A., Diawara, S.I., Dicko, A., Katilé, A.,
Diallo, A., et Doumbo, O., 2005, Evaluation des morsures de serpent et de leur
traitement dans le village de Bancoumana au Mali. Bull Soc Pathol Exot, 95(3):
160-162.
Lallie,
H., Hami, H., Soulaymani, A., Chafiq,
F., Fekhaoui, F., Mokhtari, A., Esmaili M., Soulaymani, R., 2011,
Epidémiologie des envenimations ophidiennes au Maroc. Med Trop, 71(3): 267-271.
Larréché,
S., Mion, G., et Goyffon, M., 2008, Indications de l'immunothérapie
antivenimeuse dans le cadre des envenimations ophidiennes proposition d'une gradation clinico-biologique.
Med Trop, 68(4): 391-392.
Leclerc,
T., Debien, B., Perez, J.P., Petit, M.P., et Lenoir, B., 2008, Envenimation
cobraïque en France Métropolitaine: Repenser la prise en charge des
envenimations exotiques. Annales Françaises d’Anesthésie et de Réanimation,
27(4): 323-325.
Trape,
J.F., Mané, Y., 2006, Guide des serpents d’Afrique occidental, Savane et
Désert. Identification des serpents. Paris, Ed IRD, pp. 31.