
Harir, N., Belkacem, A., Dahmani, N., Hadef,
F.Z., 2014. Wilaya d’El Bayadh (Sud-ouest Algérien): étude des facteurs de
risque de faible poids de naissance au cours du dernier trimestre de la
grossesse. Antropo, 32, 79-87. www.didac.ehu.es/antropo
Wilaya d’El Bayadh (Sud-ouest Algérien):
étude des facteurs de risque de faible poids de naissance au cours du dernier
trimestre de la grossesse
Wilaya
of El Bayadh (Algerian south-west): study of risk factors of low birth weight
in the last trimester of pregnancy
Noria
Harir, Anfal Belkacem, Naima
Dahmani, Fatima Zohra Hadef
Laboratoire
de Microbiologie Moléculaire, Proteomics et Santé, Département de Biologie,
Université Djillali Liabès de Sidi Bel Abbes (UDL-SBA), Algérie. Email:
harirnouria@yahoo.fr. Email: nanoukika1991@hotmail.fr
Mots clés: faible poids de
naissance, paramètres socio-économique, paramètres anthropométriques, état
nutritionnel maternel, wilaya d’El Bayadh.
Keywords: low birth weight, socio-economic parameters, anthropometric parameters,
maternal nutritional status, wilaya of El Bayadh.
Résumé
But
Evaluer l’effet des paramètres socio-économique,
anthropométriques et l’état nutritionnel maternel sur le poids de naissance.
Matériel et méthode
Il s’agit d’une étude épidémiologique prospective d’un
échantillon composé de 407 femmes gestantes au dernier trimestre de leur
grossesse, effectué dans le service de gynéco-obstétriques de la maternité de
la wilaya d’El Bayadh.
Résultats
Le faible poids à la naissance a été noté à 25,06% dans notre étude. Chez les deux
groupes d’étude, l’apport nutritif en-dessous des recommandations était
souligné pour l’apport énergétique, protéique et hydrique, en revanche d’un
apport élevé en glucide et en lipide. De même, une carence en apport vitaminique et en tous les sels
minéraux a été également notée. Selon les valeurs du
coefficient r issues d’une analyse de corrélation
entre la variable du faible poids de naissance (variable dépendante) et les
variables (indépendantes) telles que: âge de la mère (r=0,39); gestité (r=0,51);
parité (r=0.54); intervalle intergénésique (r=0,45); on en conclu à l’existence
de relation quoique positive, mais demeure faible (r=0,50) à assez faible (r=0,39)
entre les variables suscitées.
Conclusion
L’éducation sanitaire, le développement socioéconomique, la
nutrition maternelle, et l'utilisation accrue des services de santé pendant la
grossesse, sont tous importants pour le bon déroulement de la grossesse et le
développement fœtal.
Abstract
Objectives
estimate the effect of the
anthropometric, socioeconomic parameters and the maternal nutritional state on
the born weight.
Materials and methods
This is a prospective
epidemiological study of a sample of 407 pregnant women in the last quarter of
their pregnancy, conducted in the obstetrics and gynecology department of the
maternity of the wilaya of El Bayadh.
Results
Low birth weight was noted at 25.06%
in our study. In both study groups, nutrient intake below recommendations was
stressed for energy, protein and fluid intake, however a high intake of
carbohydrate and lipid. Similarly, a deficiency in vitamin intake and all the
mineral salts was also observed in both groups of women. Depending on the
values of the coefficient r from a correlation analysis between the
variable low birth weight (dependent variable) and variables (independent) such
as maternal age (r = 0.39); gravidity (r = 0.51); parity (r = 0.54); birth
interval (r = 0.45). We concluded that although the existence of positive
relationship, but remains low (r = 0.5) to low (r = 0.39) between the variables
raised. Conclusion: health education, socioeconomic development, maternal
nutrition, and increased use of health services during pregnancy, are all
important for the success of pregnancy and fetal development.
Introduction
Le poids de naissance est un moyen simple pour évaluer le
déroulement d’une grossesse et estimer les risques que court le nouveau-né à
court et long terme. C’est un indicateur important de la santé du nourrisson,
car il constitue probablement le facteur le plus important de mortalité
néonatale et de la morbidité infantile.
Le poids de naissance peut être un marqueur très sensible de la situation
socio- économiques familiale au cours de la gestation et de la carrière socio- économique future ainsi que les
résultats biologiques du développement intra-utérin (Bartley et al., 1994). Les chercheurs qui se
sont penchés sur les raisons de taux régulièrement inchangé de faible poids de
naissance au cours des dernières décennies ont conclu que outre les soins
médicaux efficaces en période prénatale, l'importance des facteurs socio-
économiques, tels que l'éducation maternelle, le statut matrimonial, le revenu,
l'emploi, la situation professionnelle, l’appui sociale, le lieu de résidence
et l'interaction entre certaines de ces variables, sont à prendre en
considération (Tuntiseranee et al., 1999; Peabody et al.,1997; Andersson et
al., 2000).
La croissance et le développement
fœtale dans une large mesure sont également influencées par le statut
nutritionnel maternel, les caractéristiques anthropométriques de la mère, et
les complications de la grossesse comme l’anémie, le diabète gestationnel,
l’hypertension artériel, le pré éclampsie, les avortements etc… (Bernabé et al.,
2004; Dickuté et al., 2004).
En effet, la
variation du poids maternel avant la grossesse peut être considérée comme un
indicateur de sa balance énergétique et de son statut nutritionnel au moment de
la conception (Villamor et Cnattingius 2006; Hull et al., 2008). Les femmes
pourraient commencer la grossesse avec des IMC comparables mais avec des
dynamiques de poids différentes: dans une phase de gain de poids, de perte de
poids ou de stabilité pondérale. C’est pourquoi, étudier un effet spécifique de
la variation de poids avant la grossesse sur le poids de naissance pourrait
permettre de mieux comprendre la relation entre le statut nutritionnel maternel
et la croissance fœtale.
Dans la
littérature, en particulier dans nos pays (en voie de développement), peu
d’études se sont intéressées à l’évaluation de l’impact des facteurs
anthropométriques, socio-économiques et nutritionnels sur la grossesse et
encore moins à leurs effets sur la trophicité fœtal. D’où l’initiation de ce
travail préliminaire pour caractériser
l’impact des facteurs nutritionnels, socio-économiques et anthropométriques de
407 femmes sur le poids de leurs enfants à la naissance dans la wilaya d’El Bayadh (Sud-ouest d’Algérie).
Matériels et méthodes
En vue d’évaluer l’effet des paramètres socio-économique,
anthropométriques et l’état nutritionnel maternel sur le poids de naissance, une étude prospective a été effectuée
dans le service de gynéco-obstétriques de la maternité d’El Bayadh (région des
hautes plaines steppiques du Sud-Ouest Algérien). Notre population est composée
de 407 femmes enceintes au dernier trimestre de leur grossesse. Dans notre
étude le poids de naissance reparti en deux groupes: des nouveau-nés de poids
normal supérieur à 2500g (74,93%) et d’autres de faible poids inférieur à 2500g
(25,06%). Pour identifier les différents facteurs et leur effet sur le poids de
naissance on a réalisé une enquête à travers plusieurs mesures: mesures
anthropométriques maternel et gestationnels (l’âge, IMC, intervalle
intergénésique, parité, gestité, la nature du dernier accouchement), mesures
socioéconomiques (niveau d’instruction, profession de la mère, profession du conjoint
et le revenu mensuel), prévalence de l’anémie et l’apport nutritionnel maternel
en fin de grossesse. La consommation alimentaire des femmes enceintes a été
estimée par la méthode de rappel de 7 jours. Avec laquelle nous avons analysé
les apports maternel en fer, en éléments minéraux et en vitamines; tous en les
comparant aux apports normalement conseillés (ANC). Puis par analyse multivariée
on a étudié la corrélation entre ces facteurs et le poids de naissance.
L'analyse des donnees
de l'enquête alimentaire a été réalisée en utilisant le programme Nutrisurvey
(2007) (logiciel de nutrition Professionnel allemande (EBISPRO) qui dispose
1065 aliments). L'exploitation statistique des résultats a été effectuée par le
logiciel Statview 1997.
Résultats
La prévalence du faible poids à la naissance
Durant la période d’étude, un échantillon de 407 femmes
enceintes (acceptants de donner leur consentement verbal) a été inclut dans
l’étude. L’âge des femmes était variable de 18 à 48 ans. Toutes les femmes ont
accouché d’un nouveau-né vivant (n=407). 74,93% des nouveaux nés avaient un
poids supérieur à 2500g. En revanche 25,06% des nouveau-nés avaient un poids inférieur
à 2500g. Aucun cas de macrosomie n’a été noté (figure 1).
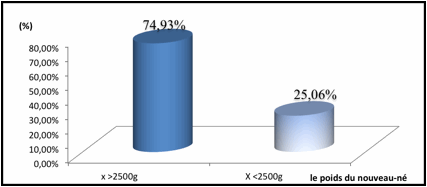
Figure 1. Prévalence du
faible poids à la naissance.
Figure 1. Prevalence of low birth weight.
Comparaison
des résultats de l’enquête alimentaire selon le poids du nouveau-né
Notre étude a souligné un apport nutritif légèrement au-dessous des recommandations
pour l’apport énergétique chez les deux groupes d’étude (tableau 1). Un
apport élevé en glucide a été note chez les femmes ayants des nouveaux nés
(NNs) de faible poids de naissance. En revanche pour celles ayants des NNs de
poids normal, leur apport glucidique est proche des recommandations. L’apport lipidique dépasse largement les
recommandations chez les deux groupes. L’apport protéique et légèrement au-dessus
des recommandations chez les deux groupes. L’apport hydrique quotidien moyen de
2502,88 g/j était inférieur aux recommandations pour les deux groupes d’étude
(tableau 1)
Une carence en apport vitaminique (en
particuliers en Vit B1, B6 et B9) et en tous les sels minéraux chez les deux
groupes des femmes a été également notée (tableau 2).
|
Mères avec poids du NN<2500g (n=102) |
Mères avec poids du NN>2500g (n=305) |
p |
|
|
AET(Kcal) ± ET Recommandations |
2579,13 ± 118,44 2600 |
2564,78 ± 148,33 2600 |
0,61 |
|
Glucides (g/j) ± ET Recommandations |
319,69 ± 20,04 300 |
296,87 ± 40,26 300 |
0,48 |
|
Lipide (g/j) ± ET Recommandations |
110,87 ±14,73 70 |
122,97 ±
20,93 70 |
0,06 |
|
Protéines (g/j) ± ET Recommandations |
70,55 ± 6,35 60 |
63,53 ± 7,68 60 |
0,09 |
|
Eau ml/j ± ET Recommandations |
2538,66 ± 487,41 2660 |
2483,47 ± 478,71 2660 |
0,22 |
Tableau 1. Apport en
nutriments énergétiques et hydrique.
Table 1. Contribution of energy nutrients
and water.
|
Mères avec poids du NN<2500g (n=102) |
Mères avec poids du NN>2500g (n= 305) |
p |
|
|
Apport vitaminique |
|||
|
Vitamine B1 mg/j ± ET Recommandations |
1,12 ± 0,12 1,5 |
1,00 ± 0,1 1,5 |
0,06 |
|
Vitamine B2 mg/j ± ET Recommandations |
0,55 ± 0,24 1,4 |
1,38 ± 0,27 1,4 |
0,65 |
|
Vitamine B6 mg/j ± ET Recommandations |
1,50 ± 0,14 1,9 |
1,28 ± 0,2 1,9 |
0,51 |
|
Vitamine B9 µg/j ± ET Recommandations |
353,28 ± 55,65 400 |
308,83 ± 65,86 400 |
0,6 |
|
Vitamine C mg/j ± ET Recommandations |
91,31 ± 9,94 90 |
84,97 ± 12,04 90 |
0,61 |
|
Vitamine E mg/j ± ET Recommandations |
11,75 ± 1,86 12 |
12,39 ± 2,11 12 |
0,34 |
|
Apport en sels minéraux |
|||
|
Magnésium mg/j ± ET Recommandations |
331,49 ± 48,19 400 |
277,08 ± 44,59 400 |
0,86 |
|
Fer mg/j ± ET Recommandations |
20,23 ± 1,82 30 |
17,13 ± 2,93 30 |
0,06 |
|
Zinc mg/j ± ET Recommandations |
12,05 ± 1,22 14 |
10,88 ± 1,46 14 |
0,08 |
|
Calcium mg/j ± ET Recommandations |
720,23 ± 110,08 1000 |
676,61 ± 108,03 1000 |
0,06 |
Tableau 2. Apport
vitaminique et en sels minéraux chez les deux
groupes d’étude.
Table 2. Vitamin and mineral intake in both studied groups.
Comparaison des
mesures anthropométriques et gestationnelles selon le poids du nouveau-né
La majorité des
NNs de faible poids étaient issues de grossesse à terme, surtout chez le groupe
des femmes ayants un âge maternel entre 39 à 46 ans soit pour 34 cas. Un grand
nombre de nouveau-né de faible poids de naissance (80 bébé) a été noté chez les
mères ayant un nombre de grossesse supérieur à 4 contre un nombre de 22 pour
celles ayants un nombre de grossesse inférieur à 4. En ce qui concerne la
parité, nous avons noté un nombre de 70 de
nouveau-nés de faible poids à la naissance chez les femmes multipare
contre 32 chez les primipares. De même, une grande proportion de nouveau-né de
faible poids à la naissance a été notée chez les mères ayants un intervalle
intergénésique inférieur à 18 mois soit chez 87 cas (tableau 3).
L’analyse de la répartition de la population selon l’IMC a
montré que une grande portion des NNs de faible poids à la naissance était
issue de mères en surpoids (IMC entre 25 à 29,9 kg/cm2) soit 38 NNs,
suivie de celle issue de femmes maigres avec IMC inférieur de 18,5 kg/cm2
soit 37 NNs (tableau 3).
|
<2500 g
n= 102 (25,06%) |
>2500 g n=305 (74,93%) |
p |
|||||
|
Intervalle |
Nombre |
Moy de NN ±ET |
Nombre |
Moy de NN ±ET |
|||
|
Géstité |
<G4 |
22 |
2218±150,03 |
103 |
3844±346,89 |
0.470 |
|
|
>G4 |
80 |
2183±253,80 |
202 |
3750±273,51 |
<0.001 |
||
|
Parité |
primipare |
32 |
2203±142,52 |
121 |
3847±364,94 |
0.434 |
|
|
Multipare |
70 |
2185±267,72 |
184 |
3738±245,78 |
<0.001 |
||
|
L’espace inter génésique |
< 18 mois |
87 |
2186±220,55 |
37 |
3724±281,27 |
<0.0001 |
|
|
> 18 mois |
15 |
2240±150,23 |
143 |
3829±347,99 |
0.021 |
||
|
IMC |
<18,5 kg/cm2 |
37 |
2200±141,42 |
24 |
3754±376,45 |
0.040 |
|
|
18,5-24 Kg/cm2 |
13 |
2092±411,22 |
164 |
3810±327,02 |
0.018 |
||
|
25-29,9 kg/cm2 |
38 |
2200±188,88 |
115 |
3700±244,36 |
0.037 |
||
|
> 30 kg/cm2 |
14 |
2235±322,50 |
02 |
3550±210,71 |
0.121 |
||
Tableau 3. Données
générales (anthropométriques et gestationnels) maternelles selon le poids de
naissance des NNs (n=407)
Table 3. General maternal data
(anthropometric and gestational) by birth weight (n = 407)
Comparaison des
facteurs pathologiques et socio-économiques familiaux selon le poids
du nouveau-né
Dans notre étude toutes les femmes donnant naissance à un
nouveau-né de faible poids étaient non anémiques.
En ce qui concerne les niveaux d’instruction, nous n’avons
pas noté une différence dans les deux groupes d’étude. La grande majorité des
femmes n’exerçaient aucune activité professionnelle chez les deux groupes des femmes,
par contre la majorité des conjoints exerçaient une activité professionnelle.
La population ayant un revenu mensuel inférieur
à 40000 Da était la plus fréquente dans les deux groupes
d’étude (tableau4).
|
|
<2500 g n= 102 (25,06%) |
>2500 g n= 305 (74,93%) |
p |
|||
|
Nombre |
Moy de NN±ET |
Nombre |
Moy de NN±ET |
|||
|
Niveau d’instruction |
Analphabéte |
18 |
2222±151,67 |
128 |
3834±356,43 |
0,134 |
|
Primaire |
21 |
2195±135,92 |
15 |
3700±240,43 |
0,402 |
|
|
Moyenne |
19 |
2400±338,72 |
63 |
3736±254,14 |
0,225 |
|
|
Secondaire |
24 |
2204±278,94 |
67 |
3780±271,67 |
0,273 |
|
|
Supérieur |
20 |
2150±281,84 |
32 |
3646±188,34 |
0,527 |
|
|
Fonction de la mère |
Fonction |
31 |
2209±139,89 |
19 |
3626±175,88 |
0,645 |
|
Sans fonction |
71 |
2183±266,71 |
286 |
7391±307,10 |
0,712 |
|
|
Fonction de mari |
Fonction |
96 |
2186±239,12 |
225 |
3806±316,02 |
0,672 |
|
Sans fonction |
06 |
2266±150,55 |
80 |
3711±25207 |
0,303 |
|
|
Revenu mensuel |
Sans revenu |
00 |
00 |
87 |
3900±242,50 |
0,858 |
|
<40000 Da |
62 |
2193±172,60 |
174 |
3813±340,57 |
0,4291 |
|
|
>40000 Da |
40 |
2187±310,65 |
44 |
3647±206,28 |
0,3034 |
|
Tableau 4. Données
socio-économiques familiale selon le poids de naissance (n= 407).
Table 4. Socio-Economic family data by birth
weight (n = 407).
Corrélation entre les différents paramètres
étudiés et le poids de naissance
Selon les valeurs du coefficient r issues d’une analyse de
corrélation entre la variable poids de naissance (variable dépendante) et les variables
(indépendantes) telles que: âge de la mère (r=0,39); gestité (r=0,51); parité
(r=0,54); intervalle intergenegique (r=0,45). On en conclu à l’existence de
relation quoique positive, mais demeure faible (r=0,5) à assez faible (r=0,39)
entre les variables suscitées.
L’analyse de corrélation entre la variable poids de
naissance et les variables: âge de grossesse et l’IMC met en évidence une
liaison positive mais très faible avec des coefficients de corrélations
respectifs de r=0,18 et r=0,29.
Discussion
Pour déterminer les facteurs qui influencent le
poids de naissance, nous avons travaillé avec un échantillon aléatoire composé
de 407 femmes d’âge moyen de 29,33 ± 5,52 ans venues en consultation au sein de
la maternité de la wilaya d’El Bayadh, et ceci en utilisant une enquête
alimentaire et les variables anthropométriques et socioéconomiques.
Une prévalence du faible poids de naissance de
25,06% a été notée au cours de notre
étude. Cette valeur ce rapproche plutôt aux valeurs estimées par l’OMS dans les
pays en voie de développement (OMS, 1992). En revanche, elle est beaucoup plus
élevée par rapport à la moyenne nationale chiffrée par l’OMS à 7 % en 2004
(UNICEF et l’OMS, 2004). Cette différence peut être expliquée par le type de
l’étude prospective et l’échantillon aléatoire inclus dans l’enquête et
également par la nature rurale de la région dans laquelle l’étude a été
réalisée.
De nombreuses
études ont démontré l’impact de l’alimentation sur la sante de la mère et de
l’enfant. Tout déséquilibre de l’alimentation chez la mère se répercute sur la
santé de l’enfant. Pour l’évaluation de l’apport nutritionnel, nous avons
utilisé le rappel de 7 jours. On demande au sujet de se rappeler et de
rapporter tous les aliments et boissons consommés pendant les 7 jours qui ont
précédé l’entretien. Cette étude a permis de mettre en évidence une carence
nette dans les apports en oligoéléments et le rapport calorique quotidien dans notre population par apport aux ANC.
L’étude des apports alimentaires journaliers a montré un apport calorique
quotidien moyen de 2568 Kcal/j, (ANC=2600 Kcal/j). Selon Perrin et Simon, les
apports énergétiques conseillés chez une femme de poids normal sont de l’ordre
de 2000 à 2500 Kcal ce qui se rapproche de celui rapporté par notre étude (Perrin
et Simon, 2002). L’apport hydrique quotidien moyen de 2502,88 g/j était inférieur
aux recommandations. Un bon apport hydrique réduit les risques d’infection
urinaires et de constipation et permet de faire face aux pertes dues à la
respiration et à la transpiration. Un rapport protidique et glucidique moyen de
65,27 g/j et de 302,65 g/j se rapprochant des normes. En revanche un apport
lipidique moyen de 95,47g/j dépassant largement les recommandations. Cela est
en contraste avec les apports quotidiens en oligoéléments insuffisant. En effet, les apports quotidiens en Fer dans
cette population était de 17,88 mg/j, ils étaient nettement inférieurs aux ANC.
Notre étude n’a pas permis de mettre en évidence de corrélation significative
entre les apports en Fer et le poids de naissance. Cela confirme le résultat de
certaines études qui n’ont pas pu démontrer d’effet
significatif de ces apports sur le poids de naissances (Godfrey et al.,
1996; Mathews et al.,1999). De plus,
dans notre population toutes les femmes ayant donné naissance à un NNs de
faible poids de naissance étaient non anémiques. La diminution en Fer peut être
expliquée par une baisse de consommation des viandes, lentilles, abats, et les
céréales complètes. Sur l’ensemble de notre population, les apports en vitamine
B9 étaient inférieurs aux ANC (319,31ug/j). Cette vitamine impliquée dans le
métabolisme d’unités mono carbonés intervient en particulier dans la synthèse
des acides nucléiques. Ses besoins sont augmentés au cours de la grossesse (Rehema
et al., 1998), les déficits d’apports
sont fréquentes: 23% selon Hercberg et al.
en 1996. Notre étude n’a pas permis de mettre en évidence de corrélation
significative entre les apports en B9 et le poids de naissance. L’apport
quotidien en vitamines en dessous des recommandations, est probablement dû à une insuffisance ou inexistence de
consommation de légumes et de fruits frais.
D’autre part, notre enquête alimentaire montre que la consommation en sels minéraux est également insuffisante notamment en
calcium, magnésium et zinc chez toutes les femmes enceintes comparés à l’apport
nutritionnel conseillé (ANC). Un apport faible en calcium chez toutes les
femmes de 686,47 mg/j. Les résultats des études sur l’effet du calcium ou de sa
supplémentassions durant la grossesse sur le poids fœtal sont divergents. Dans
une revue de la littérature incluant dix
études, la plupart ne montent pas d’effet sur le poids de naissance (Hofmeyer et al., 2002). L’insuffisance en apports
calciques est expliquée par la consommation insuffisante des produits laitiers
qui sont la principale source de calcium ce qui pourra constituer un groupe a
risque pour l’hypertension artérielle.
Les apports en
zinc dans notre population étaient inférieurs aux ANC (11,16%), nous n’avons pas pu montrer une corrélation entre
les apports en zinc et le poids de naissance; pourtant cet oligo-élément joue
un rôle important dans la transcription de plusieurs protéines indispensables à
l’embryogénèse, la différenciation cellulaire et la croissance fœtale (Favier et Hininger-Favier., 2002). Plusieurs publications
sur ce thème, ont rapporté une corrélation significative entre le poids de
naissance et divers indicateurs du statut maternel en zinc (King, 2000). En
revanche, ces études n’ont pas permis de montrer un effet bénéfique net de la
supplémentassions en zinc au cours de la grossesse.
L’apport en magnésium dans notre population était inférieur à celui
recommandé, il se rapproche de celui noté en France «250mg/j » ( Galan et al., 1999). La supplémentassions
magnésique permet de réduire de 30% le risque de retard de croissance intra
utérine (Durlach,2004). Nous n’avons pas également noté une corrélation entre
le taux du zinc, du magnésium et le
poids de naissance.
Notre étude
s’est intéressée à l’évaluation de l’apport nutritionnel chez les femmes
enceintes en dernier trimestre de grossesse et c’est ce qui pourrait expliquer
l’insuffisance d’apports nutritifs chez les deux groupes de parturientes et le
poids des nouveau-nés répartis selon le
seuil de l’OMS. Aucune différence entre l’état nutritionnel des femmes qui ont
donné naissance à des nouveaux nés à faible poids et ceux de poids normal n a
été noté dans notre étude. La richesse de l’apport alimentaire en fin de
grossesse en oligoéléments et minéraux est importante, elle ne semble pas selon
cette étude corrélée au poids de naissance et l’état du nouveau-né. Ces résultats concordent avec l’étude de Denguezli
et al. en 2007.
En revanche et
en comparant les facteurs anthropométriques, gynéco-obstétriques et
socioéconomiques des deux populations (faible poids et le poids normal); nos
résultats ont indiqué que dans la sous-population des nouveau-nés de poids
inférieur à 2500g, le petit poids du nouveau-né est relié de façon
significative à l’âge de la mère, le nombre de parité, le nombre de gestité et
l’espace inter génésique. Concernant
l’âge de la mère, plusieurs études montrent que le jeune âge de la mère,
inférieur à 18 ans et l’âge supérieur à 38 ans sont associés au faible poids à
la naissance (Letaief
et al., 2001; Khan et al.,2003). Dans notre étude, la proportion des nouveau-nés de
faible poids de naissance était élevée dans la tranche d’âge maternel plus de
38 ans. Nous avons également constaté
que la multiparité était fortement associée au faible poids de naissance,
plusieurs études montrent que la primiparité et la multiparité sont corrélées
au faible poids de naissance (Senga et al.,1989; Odukogbe et al., 2001). En ce
qui concerne l’intervalle intergénésique, la plupart des études publiées
jusqu'à présent montrent de façon consistante qu'un court laps de temps entre
deux grossesses est associé à un faible poids de naissance, mais les résultats
sont beaucoup plus inconsistants pour un intervalle prolongé entre deux
grossesses (Zhu et al., 1999). Au
cours de notre étude, nous avons
également constaté que la proportion des nouveau-nés de faible poids de
naissance était élevée (85,29%) chez les mères ayant un intervalle intergénésique
inférieur à 18 mois, contre 14,70% chez celles qui ont un intervalle
intergénésique supérieur à 18 mois. Cette situation pourrait être expliquée par
le fait qu’un intervalle court entre deux grossesses pourrait avoir un effet
néfaste sur l’état nutritionnel de la mère et favoriser le stress du
post-partum.
Enfin, notre étude montre que la multigestité (un nombre de
grossesse supérieur à quatre) est une cause principale du faible poids de
naissance. En effet la proportion des nouveau-nés de faible poids de naissance
était élevée (78,43%) chez les mères ayant déjà accouchaient plusieurs fois, contre (21,56%) chez celles
qui ont un nombre de gestité inférieur à quatre grossesse. En ce qui concerne
l’âge gestationnel, nous avons constaté que l’âge gestationnel inférieur à 37
SA constitue l’un des facteurs associé au faible poids de naissance soit pour
32 cas, cette constatation rejoint celles rapportées par d’autres auteurs (Letaief
et al., 2001).
En ce qui concerne les facteurs socio-économiques, plusieurs études montrent qu’un faible niveau d’instruction de
la mère est corrélé au faible poids à la naissance, le niveau d’instruction
influence plusieurs comportements touchant la santé et qui sont susceptibles
d’avoir un impact sur l’issue de la grossesse. En effet, la proportion des
nouveau-nés de faible poids à la naissance varie considérablement selon le
niveau d’instruction de la mère (Tietche et
al., 1998), par contre, au cours de notre étude, le niveau d’instruction de
la mère n’était pas significativement associé au faible poids de naissance. Nous n’avons noté aucune relation entre le
niveau socio-économique telle que la fonction de la mère, fonction du conjoint
et le revenu mensuel et le petit poids à la naissance.
Conclusion
Due aux faites que divers risques, pour
la santé des femmes enceintes ainsi que pour leurs futurs nouveau-nés, peuvent
être identifiés avant la grossesse, l’éducation sanitaire, le développement
socioéconomique, la nutrition maternelle, et l'utilisation accrue des services
de santé pendant la grossesse, sont tous importants pour le bon déroulement de
la grossesse et le développement fœtal. De même, et afin de réduire le taux des complications
néonatales dont le faible poids à la naissance il faut insister sur la nécessité
d’installation de programme de planning
familial accessible aux femmes enceintes pour éviter les grossesses
rapprochées.
Références
Andersson SW., Niklasson A., Lapidus L., Hallberg L., Bengtsson C.,
Hulthén L., 2000, Sociodemographic characteristics influencing birth outcome in
Sweden, 1908–1930. J Epidemiol Community Health; 54: 269-78.
Bartley M., Power C., Blane D., Smith GD.,
Shipley M., 1994, Birth weight and later
socioeconomic disadvantage: evidence from the 1958 British cohort study. BMJ; 309:
1475-8.
Bernabé JV.,
Soriano T., Albaladejo R., Juarranz M., Calle ME., Martinez D., Dominguez-Rojas
V., 2004, Risk factors for low birth weight: a review. Eur J Obstet Gyneacol
Rep Biol; 116: 3-15
Denguezli W,
Faleh R, Hajjaji A, Saidani Z, Ketaief M, Haddad A, Laajili H, Sakouhi M.
Alimentation maternelle. J Gynecol Obstet Biol Reprod 2007; 36: 473-478
Dickuté J., Padaiga Z., Grabauskas V.,
Nadisauskiene RJ., Basys V., Gaizauskiené A., 2004, Maternal socio-economic
factors and the risk of lowbirth weight in Lithuania. Medicina (Kaumas); 40(5):
475-82.
Durlach J.,
2004, New data on the importance of gestational Mg deficiency.J Am Col Nutr;
23: 694-700.
Favier M.,
Hininger-favier I., 2005, Zinc et grossesse. Gyn Obstet Fert; 33: 253-8.
Galan P., Lafond
J-L., Arnaud J., Preziosi P., Durlach V., 1999, Apports alimentaires et statut
biologique en magnésium dans la population adulte en France. Cah Nutr Diet; 34:
88-93.
Godfrey K.,
Robinson S., Barker DJP., Osmond C., Cox V., 1996,Maternal nutrition in early
and late pregnancy in relation to placental and fetal growth. BMJ; 312: 410-3.
Hercberg S.,
Bichon L., Galan P., 1996, Iron and folates status of pregnant women:
relation-ship with dietary intakes. NutrRep Int; 35: 915-30.
Hofmeyer G.,
Atallah A., Duley L., 2002, Calcium supplementation in pregnancy for preventing
hypertensive disorders and related problems. The Cochrane library; 13: 4-16.
Hull H.R.,
Dinger, M. K., Knehans, A. W., Thompson, D. M. et Fields, D. A. 2008, Impact of
maternal body mass index on neonate birthweight and body composition. Am J
Obstet Gynecol, 198(4): 416 e1–6.
Khan N., Jamal
M., 2003, Maternal risk factors associated with low birth weight. J Coll
Physicians Surg Pak.; 13(1): 25-28.
King JC., 2000,
Determinants of maternal zinc status during pregnancy. Am J Clin Nutr;71
(suppl): 1334-1343.
Letaief M.,
Soltani MS., Ben salem K., Bchir A., 2001, Epidémiologie de l’insuffisance
pondérale à la naissance dans le Sahel tunisien. Santé publique; 13: 359-366.
Mathews F.,
Yudkin P., Niel A., 1999, Influence of maternal nutrition on outcome of
pregnancy: prospective cohort study. BMJ; 319: 339-43.
Odukogbe AA., Adewole IF., Ojengbede OA.,
Olayemi O., Fawole BO., Ahmed Y., Owoaje E., 2001, Grandmultiparity: trends and
complications: a study in two hospital settings. J Obstet Gynaecol.; 21(4):
361-7.
OMS. Low birth
weight: a tabulation of available information. Maternal health and safe mother
hood program. 199 WHO, New York. UNICEF, 1992.
Peabody JW.,
Gertler PJ., 1997, Are clinical criteria just proxies for socioeconomic status?
A study of low birth weight in Jamaica. J Epidemiol Community Health; 51: 90-5.
Perrin AE.,
Simon C., 2002, Nutrition de la femme enceinte. Cah Nutr Diet; 37: 559-64
Rehema A.,
Zimler M., Zimler K.,1998, Could long-term alimentary iron overlaod have an
impact on the parameters of oxidative stress? Ann Nutr Metab; 42: 40-3.
Senga P., Mayanda HF., Djouob S., Malonga H.,
1989, Faible poids de naissance à Brazzaville: facteurs déterminants, pronostic
immédiat. Pub Méd Afr.; 102: 20-23
Tietche F.,
Goufack G., Kago I., Mbonda E., Koki Ndombo PO., Leke RI., 1998, Facteurs
étiologiques associés au retard de croissance intra-utérin à Yaoundé
(Cameroun): Etude préliminaire. Médecine d'Afrique Noire; 45 (6).
Tuntiseranee P.,
Olsen J., Chongsuvivatwong V., Limbutara S., 1999, Socioeconomic and work
related determinants of pregnancy outcome in Southern Thailand. J Epidemiol
Community Health; 53: 624-9.
UNICEF et l’
OMS: Low Birth weihght: Country, Regional and Global Estimates, 2004
Villamor E. et
Cnattingius S., 2006, Interpregnancy weight change and risk of adverse
pregnancy outcomes: a population-based study. Lancet, 368(9542): 1164–70.
Zhu BP., Rolfs
RT., Nangle BE., Horan JM., 1999, Effect of the interval between pregnancies on
prenatal outcomes. N Engl J Med; 340: 589-594.