
Couceiro, M.E., López, L.B.,
Ávila Blas, O.J., 2014. Distribución del bajo peso para la edad gestacional en
el municipio capital de la provincia de Salta. República Argentina.. Antropo,
32, 55-67. www.didac.ehu.es/antropo
Distribución del bajo peso para la edad gestacional en el municipio capital
de la provincia de Salta, República Argentina
Low weight-for-gestational age´s distribution, in the capital municipality
of the province of Salta, Argentina Republic
Mónica Elena Couceiro1,
Laura Beatriz López2, Orlando José Ávila Blas3
1Profesora Titular. Facultad de Ciencias de la Salud. Universidad Nacional
de Salta. Av. Bolivia 5150 Salta Capital. Argentina.
2Profesora Titular. Facultad de Medicina. Universidad de Buenos Aires. Paraguay
2155. Ciudad Autónoma de Buenos Aires. Argentina.
3Profesor Asociado. Facultad de Ciencias Exactas. Universidad Nacional de
Salta.Av. Bolivia 5150 Salta Capital. Argentina.
Autora encargada de la correspondencia: Mónica
Elena Couceiro. Avenida Bolivia 5150
Salta Capital. Argentina. E-mail: monicacouceiro@yahoo.com.ar
Palabras clave: Bajo peso para la edad gestacional,
factores de riesgo, embarazo.
Key words: Low birth weight for gestational
age, risk factors, pregnancy
Resumen
Con
el objeto de analizar el comportamiento del bajo peso para la edad gestacional
y sus factores asociados en el municipio capital de la provincia de Salta, en
el norte de la República Argentina, se procedió a realizar un estudio ecológico
tomando como agregados cada barrio del municipio capital, distribuidos en cinco
regiones geográficas.
Para ello, se recogieron datos de todos los recién nacidos durante el
periodo comprendido entre enero de 2002 a Diciembre de 2009 en el hospital público
materno infantil de la provincia (HPMI), ya que fue el período durante el cual
el hospital funcionó financiado por presupuesto público y gerenciado por un
modelo de gestión privada. Los datos fueron obtenidos de la Hoja matriz de
nacimientos del HPMI, excluyéndose todos los neonatos cuyas madres tuviesen
como residencia habitual otros municipios de la provincia de Salta, otra
provincia u otro país. Las variables estudiadas del recién nacido fueron: peso
al nacer, edad gestacional, peso para la
edad gestacional. Las variables maternas estudiadas fueron: edad, estatura,
situación de pareja, nivel de instrucción, paridad, IMC pregestacional,
ganancia de peso gestacional, captación del embarazo, y controles prenatales.
Los resultados mostraron que no existieron diferencias estadísticamente
significativas en el peso al nacer, la edad gestacional y el peso para la edad
gestacional por regiones de la capital. Sin embargo si hubieron diferencias
significativas en cada uno de los factores asociados, mostrando que ninguna
región aglutina la mayoría de los factores asociados.
Abstract
In
order to analyze the behavior of low weight-for-gestational age and its
associated factors in the capital municipality of the province of Salta, in the
north of the Argentine Republic, proceeded to perform an ecological study
taking as aggregates each neighborhood of the capital municipality, divided
into five geographical regions. So, data were collected from all newborns
during the period from January 2002 to December 2009 in the maternal and child
infantil public hospital of the province (HPMI), because, among this period,
the hospital had been operated funded by public budget and managed by a private
management model.
Data
were obtained from the parent Sheet of births of the HPMI, excluding all the
neonates whose mothers had as usual residence other municipalities in the
province of Salta, another province, or another country. The studied variables
of the newborn were: birth weight, gestational age, weight for gestational age.
Maternal
variables studied were: age, height, marital status, level of education,
parity, pregestational BMI and gestational weight gain and antenatal checks.
The
results showed that there were no statistically significant differences in
birth weight, gestational age and weight-for-gestational age by regions of the
capital. However, there were significant differences in each of the associated
factors, showing that no region encompasses the majority of the associated
factors.
Si bien la medición de
salud a partir de indicadores pediátricos positivos como el crecimiento y
desarrollo, el peso al nacer, y la maduración psiconeurológica en la primera
infancia, serían más valiosos de utilizar porque implican pensar el desarrollo
de un país a partir de buenas condiciones en la vida de los niños, en países
como el nuestro aún hay que valerse de instrumentos como la mortalidad
infantil, mortalidad neonatal (precoz y tardía) y mortalidad fetal con sus tres
componentes: temprano, intermedio y tardío.
En Argentina, la tasa de
mortalidad infantil ha tenido un franco decrecimiento, ya que partíamos con
tasas del 60 ‰ en la década del 70, llegando a menos del 12 ‰ para el año 2011,
existiendo una marcada inequidad entre jurisdicciones, que condiciona que ese
descenso no sea tan significativo en todo el país.
Al analizar la
mortalidad neonatal en Argentina, se advierte que no ha descendido en la misma
proporción, manteniéndose sin variaciones significativas en los últimos años.
Las causas más frecuentes de morbimortalidad perinatal en nuestro país son:
prematurez, asfixia perinatal, infecciones, bajo peso para la edad gestacional
y malformaciones (Morano, 2004).
Los menores de 2500
gramos representan aproximadamente el 7% de todos los nacidos vivos, sin
embargo, contribuyen a la mortalidad infantil con aproximadamente el 50% de las
muertes. Esto permite observar que una pequeña fracción de la población, es
responsable de la mitad de las muertes de los niños menores de un año.
La presencia de niños
con bajo peso al nacer es casi siempre inversamente proporcional al grado de
desarrollo socioeconómico de una comunidad. Se estima que en los países
desarrollados los niños con bajo peso representan casi el 11% de todos sus
recién nacidos, mientras que en los
países no desarrollados el retardo de crecimiento intrauterino representa el
23,8% de todos los embarazos a término. Casi el 75% de los niños afectados son
de Asia Central y del Sur, África y América del Sur (Muñoz y Grisalles, 2004).
Determinantes
del crecimiento fetal
Factores
preconcepcionales
Altura sobre
el nivel del mar
La altura es un factor
que disminuye el crecimiento fetal. Trabajos en la década del 70 de Kruger y
Arias, citados por Ceriani Cernadas en 1999, mostraban que a 4500 metros (m) de
altura el peso promedio de los RN era un 16% menor que el de los nacidos a 500
m. indicando que el Retardo de crecimiento intrauterino (RCIU) se debería a una
disminución de la disponibilidad fetal de oxígeno (Ceriani Cernadas, 1999).
Clase social,
raza, grupo étnico
La clase social tiene un
efecto significativo sobre el peso fetal, tanto que debiera ser considerada
como la variable independiente por excelencia, y las relacionadas con el estado
nutricional materno, las diferencias biológicas y el metabolismo, como
variables asociadas a ella.
Factores concepcionales
Peso materno
y aumento ponderal durante la gestación
Una nutrición materna
adecuada es un prerrequisito para la producción y el crecimiento fetal normal.
Existe una relación positiva entre el estado nutricional (EN) pregestacional,
la ganancia ponderal y el peso del recién nacido (RN). La ganancia ponderal,
varía con el peso previo de la madre, y por consiguiente determina según sea
este, diferentes gradientes en el peso del RN.
Enfermedades
y hábitos maternos
La mayoría de las
enfermedades prolongadas en la embarazada tienen efecto en el peso del
nacimiento. Algunos ejemplos son las cardiopatías severas congénitas o
adquiridas, la enfermedad hipertensiva de la gestación, las enfermedades
pulmonares crónicas y la insuficiencia renal crónica. Sin embargo patologías
infecciosas también pueden influenciar el peso del RN.
El hábito de fumar es un
factor materno que influye significativa y negativamente en el crecimiento
fetal, y puede ser evitado por cambios en el comportamiento de la madre.
El etanol produce un
síndrome de desarrollo anormal del feto dentro del cual el signo más constante
es el bajo peso (BP).
Ejercicio,
estrés
Las catecolaminas
liberadas durante el ejercicio y el estrés pueden causar vasoconstricción
placentaria, con una consecuente disminución del flujo sanguíneo así como de
aportes de oxígeno y nutrientes al feto. Por lo tanto el trabajo extenuante y
el exceso de horas de pié, se han asociado a menor peso de nacimiento.
Placenta
La placenta afecta el
crecimiento fetal, ya sea por su propio crecimiento, como por el crecimiento
del área de intercambio, y por su papel en el aporte de nutrientes.
Hormonas
Las hormonas por un
lado, regulan la forma en que la madre, la placenta y el feto interactúan por
los nutrientes, y por otro, el mecanismo por el cual el feto capta esos nutrientes
y la somatogénesis.
Desde un punto de vista
epidemiológico en los países occidentales desarrollados, la tasa de Recién
nacidos de muy bajo peso de nacimiento (RNMBP) oscila entre el 1 y el 1,3% de
los nacimientos. Por lo tanto, si bien en términos absolutos representan un colectivo
muy pequeño, son responsables de más del 40 % de la mortalidad neonatal,
consumen una parte importante de los recursos sanitarios, y constituyen el
grupo con mayor riesgo de secuelas tanto mayores como menores. Los RNMBP tienen
cuatro veces más probabilidades de ser rehospitalizados antes de cumplir el año
de edad, con frecuencia por complicaciones de infecciones respiratorias que
aquellos con peso adecuado al nacer, persistiendo ese riesgo de hospitalización
fundamentalmente durante la edad escolar temprana (Cloherty, 2007).
Estos RN presentan
reserva disminuida de nutrientes, además de la inmadurez generalizada de
órganos y sistemas. Cuando el ambiente intrauterino es adverso para el feto,
amenaza su vida o le impide crecer adecuadamente, el nacimiento prematuro
espontáneo o la extracción selectiva, en casos muy específicos puede beneficiar
al feto (Hernandez y Hernandez, 2001).
El Retardo de
crecimiento intrauterino (RCIU) es la falta de crecimiento fetal normal causada
por múltiples efectos adversos en el feto, mientras que pequeño para la edad
gestacional se refiere a un lactante cuyo peso es inferior al de los estándares
poblacionales o inferior a un peso límite predeterminado. Estos últimos se
definen como los que tienen un peso al nacer por debajo del percentilo 10 para
la edad gestacional, o > a 2 desvíos estándares (DE) por debajo de la media para la edad gestacional.
Alrededor del 3% al 10%
de todos los embarazos se asocian con RCIU y el 20% de los lactantes mortinatos
tienen retardo del crecimiento. Se estima que 1/3 de los lactantes con peso al
nacer < 2500 g tienen, de hecho, RCIU y no son prematuros. (Torresani, 2001;
Serra Majem y Aranceta, 2006).
Clínicamente se conocen
tres categorías de restricción del crecimiento intrauterino. La tipo I o
simétrica, se refiere al lactante con disminución del potencial de crecimiento;
comienza en un momento temprano del embarazo y el feto es PEG de manera
proporcional, representando entre el 20% y el 30% de todos los fetos con
restricción del crecimiento.
La restricción del
crecimiento tipo II o asimétrica, se identifica en un RN con limitación del
crecimiento y obedece generalmente a insuficiencia uteroplacentaria. Es la
resultante de una noxa que comprometió el crecimiento de manera más tardía que
en el tipo I, produciéndose en general a partir de la semana 28 de gestación.
Restricción del
crecimiento intrauterino intermedia, es una combinación de los tipos I y II, la
noxa suele aparecer en el período intermedio de crecimiento fetal, es decir en el
medio del periodo de hiperplasia e hipertrofia (entre las semanas 20 a 28),
representando entre el 5% y el 10% de todos los casos de restricción del
crecimiento (Reece y Hobbins, 2010).
Existe evidencia
científica que muestra que los PEG tienen el nivel de hierro comprometido, y
por lo tanto un mayor riesgo de desarrollar anemia que los niños AEG debido a
la mayor velocidad de crecimiento (OPS, 2007;
Lejarraga, 2008).
Factores
asociados al RCIU
Factores fetales
Genéticos:El potencial
del crecimiento fetal está determinado en definitiva por la dotación genética.
Los antecedentes raciales y étnicos influyen en el tamaño del bebé al nacer,
independientemente del estado socioeconómico. Los varones pesan en promedio de
150 a 200 gramos más que las niñas cuando nacen, ocurriendo este incremento
avanzada la gestación.
El orden de nacimiento
también afecta el peso al nacer, ya que habitualmente los hijos de madres
primíparas pesan menos que sus hermanos ulteriores. No pueden dejarse de
mencionar que también algunos trastornos genéticos como la acondroplasia se
presentan con RCIU.
Anomalías
cromosómicas: Los
desequilibrios cromosómicos producen una disminución del crecimiento fetal.
Malformaciones
congénitas:La anencefalia, así como la atresia gastrointestinal, el
síndrome de Potter y la agenesia pancreática se encuentran asociadas a RCIU.
Anomalías
cardiovasculares fetales: Habitualmente
se considera que una hemodinamia anormal es la base del RCIU.
Infección
congénita:Las
infecciones TORCH, es decir: toxoplamosis, rubéola, citomegalovirus y el virus
del herpes simple, se asocian a menudo con el RCIU, produciendo el mismo por
diferentes caminos fisiopatológicos.
Errores
congénitos del metabolismo: La diabetes
neonatal transitoria, así como la galactosemia y la fenilcetonuria también
suelen asociarse al RCIU.
Factores maternos
Reducción
del flujo sanguíneo uteroplacentario: La preeclampsia –
eclampsia, enfermedad renovascular crónica y la enfermedad vascular
hipertensiva crónica a menudo producen una disminución del flujo sanguíneo
uteroplacentario y por consiguiente RCIU asociado.
Desnutrición
materna:El
tamaño materno pequeño, manifestado por un bajo IMC pregestacional es un factor
predictivo del RCIU. (Torresani, 2001; Serra Majem, y Aranceta, 2006).
Un déficit nutricional
durante el embarazo provocará un inadecuado aumento del volumen sanguíneo, por
lo que la transferencia de nutrientes será inadecuada, trayendo como
consecuencia un RCIU entre otros riesgos (De Girolami, 2003; Ministerio de
Salud, 1993; Gomella et al.,
2003).
De acuerdo con el
momento de la gestación en el que se produzca el déficit nutricional, el
resultado adverso será diferente, siendo el RN un niño PEG proporcionado, en el
cual el peso es adecuado para su talla. Este es el caso en el cual el déficit
se ha producido en el inicio del embarazo. O bien un niño PEG desproporcionado,
cuando la talla es normal pero el peso es insuficiente. Esto ocurre cuando el
déficit acaeció en la segunda mitad de la gestación (De Girolami, 2003).
Los dos resultados
negativos de principal interés en el embarazo, el RCIU y la prematuridad, son
síndromes heterogéneos en los cuales la malnutrición materna es uno de los
factores causales. Por lo tanto el mejoramiento del estado nutricional materno
tendrá un efecto importante sobre el peso al nacer solamente en casos extremos
(OMS, 1995).
Embarazos
múltiples:
Es evidente que existe una disminución progresiva en el peso de los fetos
únicos, gemelos y trillizos.
Drogas:El abuso
crónico del alcohol y cigarrillos, así como la adicción a la heroína y cocaína
se asocian a RCIU no solo por insuficiencia placentaria, sino también por
efecto tóxico.
Hipoxemia
materna:
Las madres con hemoglobinopatías, a menudo tienen lactantes con RCIU. Así mismo
los lactantes nacidos a grandes alturas sobre el nivel del mar suelen tener
pesos al nacer más bajos para la edad gestacional.
Otros
factores maternos: No menos importantes son la talla materna baja,
la adolescencia materna, los bajos niveles socioeconómicos, la primiparidad y
la gran multiparidad, que se asocian a un peso al nacer por debajo de lo normal
(Mazzafero, 1999; Nelson, 2002; Meneghello, 1995; Gomella et al., 2003).
Los factores socioeconómicos suelen ser los
determinantes más distales, y en muchos casos se desconoce el mecanismo exacto
sobre cómo la situación socioeconómica incrementa este riesgo. Algunos autores
plantean que la marginación, el estrés social, las condiciones de vida en la
primera infancia, la ausencia de redes de apoyo social entre otros factores,
condicionan cambios fisiológicos en los individuos que los hacen mucho más
susceptibles (García Frutos y Royo, 2006).
El riesgo de tener un
niño PEG y con RCIU es el doble en madres de clase baja, por lo tanto disminuye
el peso habitualmente a medida que desciende la clase social.
El embarazo en
adolescentes puede ser en algunos casos más tensionante, (fundamentalmente
cuando ocurren a mayores niveles de urbanización), no solo porque sus sistemas
reproductivos no se encuentran todavía totalmente maduros, sino porque
socialmente no son tan bien aceptados por la mayoría de la población (Gana,
2003).
Algunos estudios han
demostrado que las adolescentes de hasta tres o cuatro años de edad
ginecológica, aún continúan con su crecimiento. Coexistiendo en este caso una
competencia feto materna por la obtención de nutrientes, por lo que se aumentan
las probabilidades de dar a luz un niño con BPN y/o RCIU (Casanueva, 2001;
Herrera, Alvarado y Restrepo, 1995;
Gomella et al., 2003).
Factores placentarios
Insuficiencia
placentaria: Cuando la duración del embarazo excede la capacidad de
nutrición de la placenta se resiente el crecimiento del feto, presentándose
esto principalmente en los embarazos post término.
Problemas
anatómicos: Infartos
placentarios múltiples, inserciones anómalas del cordón umbilical, así como
trombosis vascular umbilical, suelen describirse en lactantes con RCIU. Así
también la separación prematura de la placenta puede disminuir el intercambio
del área de superficie, ocasionando un deterioro del crecimiento fetal (Gomella
et al., 2003).
Se conoce que hay una
tendencia a repetir en un embarazo, el resultado producido en el embarazo
anterior. Por lo que el riesgo reproductivo es mayor cuando la mujer ha tenido
previamente niños con RCIU, o PEG y/o prematuros (Hospital Santus Spiritus,
1999).
Todos los prematuros con
RCIU presentan BP para la EG, aunque no necesariamente todos los PEG tienen RCIU (Torresani; 2001; Cuminsky, et al., 1998).
A pesar de lo anterior,
en la práctica diaria puede observarse muchas veces, un uso indistinto de ambas
denominaciones aunque en el sentido más estricto y riguroso, no son sinónimo,
ya que pueden encontrarse RN de término con BPN asociado con RCIU; también
niños prematuros con BPN pero AEG o ambas condiciones asociadas, es decir,
prematuros con RCIU (Mazzafero, 1999; Rosas, 2003).
Justificación
El Hospital
Público Materno Infantil (HPMI) se encuentra ubicado al norte de la ciudad,
y ha iniciando sus actividades en diciembre de 2000 siendo el centro de
referencia materno neonatal de la provincia, llegando a él derivaciones
toco-ginecológicas y neonatales del interior provincial, y aún de países
limítrofes.
Desde que comenzó sus
actividades y hasta Setiembre de 2010, llevó adelante un modelo de gestión
pública indirecta, mediante la concesión administrativa de la gestión integral
del hospital a una unión temporal de empresas (UTE) española, financiado por el
presupuesto público provincial. En la actualidad, es un Hospital público bajo
la órbita de una sociedad del Estado.
El informe estadístico
demográfico del 2012 del Ministerio de Salud de la Nación, muestra 27790
nacimientos en el 2010 en la provincia de Salta; 68% (18897) en el sector
público, produciéndose el 47% en el hospital. Dado que estos números se han
mantenido estables en los últimos años, este nosocomio representa una
importante fuente de información del BPN en la provincia.
Objetivo
Analizar
la distribución espacial de las prevalencias de niños PEG y sus factores
asociados en el municipio capital de la provincia de Salta.
Metodologia
Periodo de estudio: Enero 2002 a Diciembre de 2009.
Población en estudio: Todos los RN vivos en el HPMI, durante el período
de estudio.
Fuente de información: Hoja
matriz de nacimientos del HPMI.
Criterios de exclusión: Neonatos
cuyas madres tuviesen como residencia habitual otros municipios de la provincia
de Salta, otra provincia u otro país.
Las variables
utilizadas en el estudio se muestran en la tabla 1.
Se aplicó un estudio ecológico, tomando como agregado cada barrio del
municipio Salta Capital de donde provenían las madres, a los efectos de
analizar comparativamente la prevalencia de la variable dependiente peso para la edad gestacional y la de
las distintas variables que explicaron mejor las diferencias en la prevalencia
del peso bajo para la edad gestacional
(Almeida Filho y Rouquayrol, 2008),
analizándolas espacialmente (Aranguez Ruiz, et al
2004/2005).
Para realizar el análisis
geográfico de las variables de estudio se procedió a dividir los barrios de la
ciudad de Salta en 10 regiones a los efectos de facilitar la distribución de
los mismos y el análisis de los resultados encontrados.
En la figura 1 se presentan el
plano de la ciudad de Salta, con su división por barrios, y una imagen
satelital de la ciudad, donde se observan claramente las zonas geográficas que pueden analizarse en la misma
A los efectos de la presentación
de los resultados se procesaron los mismos reunificando los subgrupos de cada
región, quedando de esta manera las regiones anteriores reagrupadas en Norte, Sur,
Este, Oeste y Centro.
|
Variable |
Indicador |
Categoría |
|
Peso
para la edad |
Percentilos
según gráfica de |
PEG
< P 10 |
|
gestacional |
Lubchenco |
AEG
entre P 10 a 90 |
|
|
|
GEG
> P 90 |
|
Peso
al nacer |
Masa
corporal total en gramos |
<
1000 g Extremadamente bajo |
|
|
|
1000
a 1499 g muy bajo |
|
|
|
1500
a 2499 g bajo peso |
|
|
|
2500
a 3000 g peso insuficiente |
|
|
|
3000
a 4000 g peso adecuado |
|
|
|
>4000
g peso alto |
|
Edad
gestacional |
Semanas |
De
término: 37 a 41 semanas |
|
|
|
Pretérmino: < 37 semanas |
|
|
|
Postérmino: ≥ a 42 semanas. |
|
Edad
materna |
Años
cumplidos |
10 a
19 años |
|
|
|
20 a
34 años |
|
|
|
35
años y más |
|
Estatura
materna |
Centímetros |
<
150 cm |
|
|
|
≥
150 cm |
|
Nivel
de instrucción * |
Años
de educación formal cursados |
0 a
n |
|
Paridad |
Nº
total de hijos |
Ninguno |
|
|
|
1-2
hijos |
|
|
|
3 ó
más hijos |
|
Situación
de pareja |
Estado
civil |
Soltera |
|
|
|
Divorciada |
|
|
|
Unión
estable |
|
|
|
Casada |
|
Estado
nutricional previo al |
IMC pregestacional
(kg/m2) |
Bajo
< 18,5 |
|
embarazo
** |
|
Sobre
peso 25 a 29,9 |
|
|
|
Obesidad
≥ 30 |
|
|
|
Normal
18,5 a 24,9 |
|
Ganancia
de peso |
Incremento
en kg según IMC |
12,5-18
Bajo peso (IMC:<18,5) |
|
|
pregestacional |
11,5-16
Normal (IMC: 18,5-24,9) |
|
|
|
7-11,5
Sobrepeso (IMC:25-29,9) |
|
|
|
6-7
Obesidad (IMC:30 y más) |
|
Atención
prenatal |
Atención
médica del embarazo |
Ausente |
|
|
|
Presente |
|
Captación
del embarazo |
Semana
del comienzo del control del |
Precoz
= antes de 14º semana |
|
|
embarazo |
Intermedia
= 14º a 23º semanas |
|
|
|
Tardía
= 24 y + semanas |
|
Entrevista
de la madre con equipo de |
Número
de veces que fue controlada |
<
8 |
|
salud |
|
≥
8 |
*Para el
tratamiento del nivel de instrucción alcanzado se tuvo en cuenta la edad
materna, es decir que para considerarlo adecuado o inadecuado se analizó si
el nivel de instrucción alcanzado
guardaba relación con la edad de la madre al momento del parto.
**El estado
nutricional previo al embarazo se determinó a partir de la relación entre el
peso habitual declarado por la embarazada, presente en la hoja matriz de datos
del hospital en kilogramos divido por el cuadrado de la talla que figura en la misma.
Tabla 1. Variables
bajo estudio (operacionalización y categorías)
Table 1. Variables under study (operationalization and
categories)
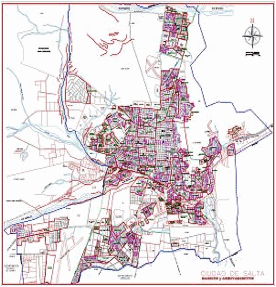
Figura 1. Mapa de la ciudad de Salta. Argentina
Figure 1. Salta´s city map. Argentina
Resultados
En la tabla 2 se presenta la
distribución de los pesos al nacer por región geográfica, en ella pueden
observarse prevalencias similares por zonas, no encontrándose diferencias estadísticamente
significativas.
En la tabla 3 puede observarse que
no se encontraron diferencias estadísticamente significativas por regiones de
la ciudad en las prevalencias de la edad gestacional.
Si se analizan las prevalencias del
estado nutricional al nacer por regiones pueden observarse situaciones
similares a la variable anterior, ya que no se encontraron diferencias
estadísticamente significativas en las prevalencias de bajo, normal y alto peso
de nacimiento para la edad gestacional por regiones de la ciudad (Tabla 4).
|
Zonas |
Peso
al nacer categorizado |
|||||||
|
|
EBPN |
MBPN |
BPN |
PIN |
PAN |
APN |
Total |
|
|
Centro |
N |
38 |
52 |
411 |
1381 |
4886 |
313 |
7075 |
|
% |
0,5 |
0,7 |
5,8 |
19,5 |
69,0 |
4,4 |
100 |
|
|
Norte |
N |
54 |
66 |
564 |
1741 |
6061 |
444 |
8930 |
|
% |
0,6 |
0,7 |
6,3 |
19,5 |
67,9 |
5,0 |
100 |
|
|
Sur |
N |
73 |
84 |
811 |
2638 |
8976 |
606 |
13188 |
|
% |
0,6 |
0,6 |
6,1 |
20,0 |
68,1 |
4,6 |
100 |
|
|
Este |
N |
25 |
28 |
203 |
671 |
2583 |
186 |
3696 |
|
% |
0,7 |
0,8 |
5,5 |
18,2 |
69,9 |
5,0 |
100 |
|
|
Oeste |
N |
30 |
49 |
459 |
1481 |
5197 |
349 |
7565 |
|
% |
0,4 |
0,6 |
6,1 |
19,6 |
68,7 |
4,6 |
100 |
|
|
Total |
N |
220 |
279 |
2448 |
7912 |
27697 |
1898 |
40454 |
|
% |
0,5 |
0,7 |
6,1 |
19,6 |
68,5 |
4,7 |
100 |
|
![]()
Tabla 2. Distribución del peso al nacer según zona geográfica de la ciudad de
Salta. HPMI. Salta. 2002/2009.
Table
2. Birth weight distribution according to geographical area of
Salta´s city. HPMI. Salta. 2002/2009.
|
Zonas |
Edad
gestacional categorizada |
|||||||
|
|
Pretérmino |
A término |
Post término |
Total |
||||
|
|
N |
% |
N |
% |
N |
% |
N |
% |
|
Centro |
387 |
5,5 |
6604 |
93,3 |
84 |
1,2 |
7075 |
100 |
|
Norte |
492 |
5,5 |
8340 |
93,4 |
98 |
1,1 |
8930 |
100 |
|
Sur |
700 |
5,3 |
12333 |
93,5 |
155 |
1,2 |
13188 |
100 |
|
Este |
162 |
4,4 |
3494 |
94,5 |
40 |
1,1 |
3696 |
100 |
|
Oeste |
376 |
5,0 |
7083 |
93,6 |
106 |
1,4 |
7565 |
100 |
|
Total |
2117 |
5,2 |
37854 |
93,6 |
483 |
1,2 |
40454 |
100 |
![]()
Tabla 3. Distribución de la edad gestacional según zona geográfica de la ciudad
de Salta. HPMI. 2002/2009
Table 3. Distribution of gestational age according to
geographical area of Salta´s city. HPMI. 2002/2009
|
Zonas |
Estado
nutricional categorizado |
|||||||
|
|
PEG |
AEG |
GEG |
Total |
||||
|
|
N |
% |
N |
% |
N |
% |
N |
% |
|
Centro |
699 |
9,9 |
5898 |
83,4 |
478 |
6,8 |
7075 |
100 |
|
Norte |
927 |
10,4 |
7353 |
82,3 |
650 |
7,3 |
8930 |
100 |
|
Sur |
1402 |
10,6 |
10871 |
82,4 |
915 |
6,9 |
13188 |
100 |
|
Este |
384 |
10,4 |
3041 |
82,3 |
271 |
7,3 |
3696 |
100 |
|
Oeste |
750 |
9,9 |
6275 |
82,9 |
540 |
7,1 |
7565 |
100 |
|
Total |
4162 |
10,3 |
33438 |
82,7 |
2854 |
7,1 |
40454 |
100 |
![]()
Tabla 4. Distribución del peso para la edad gestacional por zona geográfica de la
ciudad de Salta. HPMI.
2002/2009.
Table 4. Distribution of weight for gestational age
by geographical area of the city of Salta. HPMI. 2002/2009.
La tabla 5 muestra una relación
significativa entre la edad de las madres y la zona geográfica donde viven.
Estas diferencias se presentan a expensas fundamentalmente de una prevalencia
menor de embarazadas adolescentes y mayor de embarazadas añosas en la región centro
con respecto al resto de regiones, pero principalmente con respecto a la región
oeste, que posee una mayor prevalencia de embarazo adolescente y menor de
embarazos en edad sin riesgo reproductivo, siendo estas diferencias
estadísticamente significativas.
Del análisis de la tabla 6 surge que
la situación de pareja y la región donde viven las madres están relacionadas,
ya que se encontraron unas diferencias estadísticamente significativas. Estas
diferencias obedecen a una mayor proporción de mujeres que afrontan solas su
embarazo en las regiones centro y norte con respecto al resto.
La tabla 7 muestra que el nivel de
instrucción y la zona geográfica donde viven las embarazadas están
relacionados, observándose que son diferentes las prevalencias de mujeres con
niveles inadecuados de instrucción, encontrándose valores bajos alrededor del
10 % para las zonas centro y norte, y valores muy altos, entre el 75 % y
superando el 90 % para el resto de regiones, siendo estas diferencias
estadísticamente significativas.
|
Zonas |
Edad
categorizada |
|||||
|
|
Adolescente |
Añosa |
Edad sin riesgo |
|||
|
|
N |
% |
N |
% |
N |
% |
|
Centro |
1206 |
17,0 |
718 |
10,1 |
5151 |
72,8 |
|
Norte |
1555 |
17,4 |
870 |
9,7 |
6505 |
72,8 |
|
Sur |
2468 |
18,7 |
1185 |
9,0 |
9535 |
72,3 |
|
Este |
688 |
18,6 |
357 |
9,7 |
2651 |
71,7 |
|
Oeste |
1481 |
19,6 |
765 |
10,1 |
5319 |
70,3 |
|
Total |
7398 |
18,3 |
3895 |
9,6 |
29161 |
72,1 |
![]()
Tabla 5. Distribución de la edad de las embarazadas por zona geográfica de la ciudad de Salta. HPMI. 2002/2009
Table 5.
Distribution of the age of the pregnant women by geographical area of the city
of Salta. HPMI. 2002/2009
|
Zonas |
Estado
civil dicotomizado |
|||||
|
|
Madre sola |
Madre en pareja |
Total |
|||
|
|
N |
% |
N |
% |
N |
% |
|
Centro |
1904 |
26,9 |
5171 |
73,1 |
7075 |
100 |
|
Norte |
2388 |
26,7 |
6542 |
73,3 |
8930 |
100 |
|
Sur |
3171 |
24,0 |
10017 |
76,0 |
13188 |
100 |
|
Este |
889 |
24,1 |
2807 |
75,9 |
3696 |
100 |
|
Oeste |
1825 |
24,1 |
5740 |
75,9 |
7565 |
100 |
|
Total |
10177 |
25,2 |
30277 |
74,8 |
40454 |
100 |
![]()
Tabla 6. Distribución del estado civil de las
embarazadas por zona geográfica de la
ciudad de Salta. HPMI.
Salta. 2002/2009
Table 6.
Distribution of marital status´s pregnant women by geographical area of the
city of Salta. HPMI. Salta. 2002/2009
|
Zonas |
Nivel
de formación alcanzado |
|||||
|
|
Inadecuado |
Adecuado |
Total |
|||
|
|
N |
% |
N |
% |
N |
% |
|
Centro |
717 |
10,1 |
6358 |
89,9 |
7075 |
100 |
|
Norte |
2576 |
28,8 |
6354 |
71,2 |
8930 |
100 |
|
Sur |
9771 |
74,1 |
3417 |
25,9 |
13188 |
100 |
|
Este |
3419 |
92,5 |
277 |
7,5 |
3696 |
100 |
|
Oeste |
7005 |
92,6 |
560 |
7,4 |
7565 |
100 |
|
Total |
23488 |
58,1 |
16966 |
71,9 |
40454 |
100 |
![]()
Tabla 7. Distribución del nivel de instrucción de las embarazadas por zona geográfica de la ciudad de Salta. HPMI. Salta. 2002/2009.
Table 7. Distribution of level instruction´s pregnant
women by geographical area of the city of Salta. HPMI. Salta. 2002/2009.
A partir de las diferencias en las
prevalencias de mujeres con nivel de instrucción inadecuado, se decidió
analizar el comportamiento de las medias de años cursados por región. A partir
de la tabla 8 se observa que la zona Este es la que tiene el menor promedio de
años cursados en la educación formal, siendo 5 años más bajo que en la zona Centro
y cuatro más bajos que la zona Norte. Por otra parte, las medias de años
cursados por las mujeres de la zona centro fueron significativamente más altas
que la de todas las otras zonas, siguiéndole en el mismo sentido la zona Norte,
siendo esta última solo menor que la zona Centro.
Al aplicar un ANOVA y la corrección de Bonferroni para
analizar las medias de años cursados en la educación formal según regiones de
la ciudad, se puede observar que la media de años cursados por las mujeres en
la zona Este resultó significativamente más baja que la de todas las otras
zonas.
Pudo observarse que el estado
nutricional pregestacional de las embarazadas guarda relación con la zona donde
viven, ya que se observa que las zonas
Centro y Sur son las que tienen mayores prevalencias de mujeres con bajo peso
pregestacional, y la zona Norte presenta la menor prevalencia de obesidad y la
mayor de pesos normales. Estas diferencias fueron estadísticamente
significativas (Tabla 9).
En la tabla 10 se observa la
ganancia de peso de las embarazadas según la región de la ciudad donde viven.
Puede observarse que ambas variables están relacionadas pues se aprecian
mayores prevalencias de ganancias insuficientes de peso en las zonas Oeste y
Sur que en el resto de zonas y menor prevalencias de ganancias excesivas,
siendo estás diferencias estadísticamente significativas.
En la
tabla 11 puede observarse que existe una relación significativa entre el número
de controles prenatales y la zona geográfica a la que pertenecen las
embarazadas, ya que la zona este se diferencia del resto por tener una menor
proporción de insuficientes controles prenatales, siendo estas diferencias
estadísticamente significativas.
|
Rezonificación de la ciudad |
|
Media |
Diferencia de medias |
Error típico |
p Signif. |
Intervalo de confianza al 95% |
|
|
|
|
|
|
|
|
Límite inferior |
Límite superior |
|
Centro |
Norte |
14 |
1,513 |
0,029 |
<0,001 |
1,43 |
1,59 |
|
|
Sur |
|
4,407 |
0,027 |
<0,001 |
4,33 |
4,48 |
|
|
Este |
|
5,464 |
0,037 |
<0,001 |
5,36 |
5,57 |
|
|
Oeste |
|
3,624 |
0,03 |
<0,001 |
3,54 |
3,71 |
|
Norte |
Centro |
13 |
-1,51 |
0,029 |
<0,001 |
-1,59 |
-1,53 |
|
|
Sur |
|
2,895 |
0,025 |
<0,001 |
2,82 |
2,97 |
|
|
Este |
|
3,952 |
0,036 |
<0,001 |
3,85 |
4,05 |
|
|
Oeste |
|
2,112 |
0,029 |
<0,001 |
2,03 |
2,19 |
|
Sur |
Centro |
10 |
-4,407 |
0,027 |
<0,001 |
-4,48 |
-4,43 |
|
|
Norte |
|
-2,895 |
0,025 |
<0,001 |
-2,87 |
-2,92 |
|
|
Este |
|
1,057 |
0,034 |
<0,001 |
0,96 |
1,15 |
|
|
Oeste |
|
-0,783 |
0,026 |
<0,001 |
-0,86 |
-0,71 |
|
Este |
Centro |
9 |
-5,464 |
0,037 |
<0,001 |
-5,57 |
-5,36 |
|
|
Norte |
|
-3,952 |
0,036 |
<0,001 |
-4,05 |
3,85 |
|
|
Sur |
|
-1,057 |
0,034 |
<0,001 |
-1,15 |
-0,96 |
|
|
Oeste |
|
-1,84 |
0,037 |
<0,001 |
-1,94 |
-1,74 |
|
Oeste |
Centro |
11 |
-3,624 |
0,03 |
<0,001 |
-3,71 |
-3,54 |
|
|
Norte |
|
-2,112 |
0,029 |
<0,001 |
-2,19 |
-2,03 |
|
|
Sur |
|
0,783 |
0,026 |
<0,001 |
0,71 |
0,86 |
|
|
Este |
|
1,84 |
0,037 |
<0,001 |
1,74 |
1,94 |
Tabla 8. Distribución las medias de años cursados en la
educación formal por las embarazadas
según zona geográfica de la ciudad de Salta. HPMI. 2002/2009
Table 8.
Distribution of mean years of schooling completed in formal education in
pregnant women depending on the geographic zone of the city of Salta. HPMI.
2002/2009
|
Zonas |
Estado
nutricional pregestacional |
|||||
|
|
Bajo peso |
Peso normal |
Sobrepeso |
Obesidad |
Total |
|
|
Centro |
N |
434 |
4550 |
1387 |
704 |
7075 |
|
% |
6,1 |
64,3 |
19,6 |
10,0 |
100 |
|
|
Norte |
N |
454 |
5875 |
1791 |
810 |
8930 |
|
% |
5,1 |
65,8 |
20,1 |
9,1 |
100 |
|
|
Sur |
N |
835 |
8254 |
2688 |
1411 |
13188 |
|
% |
6,3 |
62,6 |
20,4 |
10,7 |
100 |
|
|
Este |
N |
165 |
2380 |
782 |
369 |
3696 |
|
% |
4,5 |
64,4 |
21,2 |
10,0 |
100 |
|
|
Oeste |
N |
405 |
4853 |
1553 |
754 |
7565 |
|
% |
5,4 |
64,2 |
20,5 |
10,0 |
100 |
|
|
Total |
N |
2293 |
25912 |
8201 |
4048 |
40454 |
|
% |
5,7 |
64,1 |
20,3 |
10,0 |
100 |
|
![]()
Tabla 9. Distribución del estado nutricional pregestacional de las
embarazadas por zona geográfica de la
ciudad de Salta. HPMI.
2002/2009
Table 9. Distribution of pregestational nutritional
status´s pregnant women by geographical area of the city of Salta. HPMI.
2002/2009
|
Zonas |
Ganancia
de peso gestacional |
|||||||
|
|
Insuficiente |
Excesiva |
Adecuada |
Total |
||||
|
|
N |
% |
N |
% |
N |
% |
N |
% |
|
Centro |
2893 |
40,9 |
2010 |
28,4 |
2172 |
30,7 |
7075 |
100 |
|
Norte |
3651 |
40,9 |
2438 |
27,3 |
2841 |
31,8 |
8930 |
100 |
|
Sur |
5786 |
43,9 |
3423 |
26,0 |
3979 |
30,2 |
13188 |
100 |
|
Este |
1552 |
42,0 |
1016 |
27,5 |
1128 |
30,5 |
3696 |
100 |
|
Oeste |
3356 |
44,4 |
1822 |
24,1 |
2387 |
31,6 |
7565 |
100 |
|
Total |
17238 |
42,6 |
10709 |
26,5 |
12507 |
30,9 |
40454 |
100 |
![]()
Tabla 10. Distribución de la ganancia de peso de las embarazadas por zona geográfica de la ciudad de Salta. HPMI. 2002/2009
Table 10. Distribution of weight gain´s pregnant women
by geographical area of the city of Salta. HPMI. 2002/2009
|
Zonas |
Número
de controles |
|||||
|
|
Inadecuado |
Adecuado |
Total |
|||
|
|
N |
% |
N |
% |
N |
% |
|
Centro |
5808 |
82,1 |
1267 |
17,9 |
7075 |
100 |
|
Norte |
7388 |
82,7 |
1542 |
17,3 |
8930 |
100 |
|
Sur |
11147 |
84,5 |
2041 |
15,5 |
13188 |
100 |
|
Este |
2947 |
79,7 |
749 |
20,3 |
3696 |
100 |
|
Oeste |
6325 |
83,6 |
1240 |
16,4 |
7565 |
100 |
|
Total |
33615 |
83,1 |
6839 |
16,9 |
40454 |
100 |
![]()
Tabla 11. Distribución de la adecuación del número de controles prenatales por zona geográfica de la ciudad de Salta. HPMI. 2002/2009
Table 11. Distribution of the adequacy of the number
of prenatal checks by geographical area of the city of Salta. HPMI. 2002/2009
Conclusiones
Del análisis geográfico de las prevalencias del estado
nutricional al nacer, quedó demostrado en este estudio que no existieron
diferencias significativas por regiones, a pesar de que sí hubieron diferencias
en el comportamiento de las variables asociadas.
Esto fue debido a que no existe una zona en la ciudad en la
cual todas los factores condicionantes se comporten de manera similar, sino que
los factores de riesgo se distribuyeron de manera desigual, prevaleciendo en
las zonas oeste, este y sur: la edad adolescente y el bajo nivel de
instrucción; en la zona centro y norte las madres solas y de bajo peso
pregestacional; en el sur y oeste la ganancia de peso insuficiente, y el inadecuado control prenatal en todas las
regiones de manera similar.
Por consiguiente, estos hallazgos permiten comprobar que el
hecho de la inexistencia de una zona en la cual converjan la mayoría de los
factores de riesgo, ha provocado que las prevalencias de niños PEG no hayan
sido diferentes de manera estadísticamente significativa.
Es importante concluir que de la manera como el organismo de
toda embarazada pueda responder a las demandas del feto y de su propio cuerpo,
dependerá la salud del niño, su peso al nacer y la posibilidad de alimentarlo
exitosamente en los primeros meses. Por lo tanto, el cuidado que se le brinde a
la mujer durante la gestación a partir de los controles prenatales, le ayudará
a enfrentar nuevos embarazos en el resto de su etapa reproductiva, pero también
la ayudará a prevenir enfermedades degenerativas de la vejez.
Bibliografía
Almeida Filho, N y Rouquayrol, MZ, 2008, Introducción a la
Epidemiología. (Buenos Aires, Lugar Editorial) pp
Aránguez Ruiz,
E, Soto Zabalgogeazcoa, MJ, Iriso Calle, A,
Paz Collantes, C, Frutos García, J, 2005, Sistemas de información
geográfica y salud pública en la comunidad de Madrid. Serie Geográfica Nº 12:
137-46. Madrid. España.
Casanueva E. Kaufer-Horwitz, M, Pérez Lizaur, AB, Arroyo P, 2001, Nutriologia Medica. 2 ed. (Mejico,
Editorial Medica Panamericana).
Ceriani Cernadas JM., 1999,
Neonatologia Práctica. 3 ed (Buenos Aires Editorial Médica Panamericana).
Cloherty J., 2007, Manual de cuidados neonatales. 4 ed. (Madrid,
Editorial Masson).
Cusminsky M., Moreno E y E. Suarez Ojeda, 1998, Crecimiento
y Desarrollo. Hechos y Tendencias. Publicacion Cientifica 510. (Washington Editorial
OPS/OMS).
De Girolami D., 2003, Fundamentos de Valoracion Nutricional
y Composicion Corporal. 1 ed. (Buenos Aires Editorial El Ateneo).
Gana A. 2003, Factores de Riesgo y Estado Nutricional de la
Mujer Embarazada asistida en Centros de Salud n° 1 y 6 de la ciudad de Salta.
[tesis licenciatura en Nutrición] Salta
(Ar): Universidad Nacional de Salta.
Garcia Frutos J y Royo, MA, 2006, Salud Publica y
Epidemiologia. Manuales de Dirección Medica y Gestion Clinica 1 ed. (Madrid,
Editorial Diaz de Santos).
Gomella TL., Cunningham MD., Eyal FG y Zenk K, 2003,
Neonatologia 4 ed ( Buenos Aires,
Editorial Panamericana).
Hernandez Rodríguez H., y Hernandez
Rodríguez, M, 2001,
Alimentación Infantil. 1 ed. (Barcelona, Ediciones Diaz de Santos).
Herrera J., Alvarado J. y Restrepo, W., 1995, “Riesgo
Biopsicosocial Prenatal y Preeclampsia” en
Atención Primaria Volumen 16 (9) pp. 66- 9.
Hospital Ginecobstétrico Provincial de Sanctus Spiritus, 1999,
“Factores de Riesgo de Bajo Peso de Nacimiento” en Revista Panamericana de
Salud Publica Volumen 6 (2) pp 27- 35.
Lejarraga H,(editor), 2008,
Desarrollo del niño en contexto 1º reimp (Buenos Aires, Editorial Paidós).
Mazzafero V. , 1999, Medicina y Salud Publica. 1 ed. (Buenos
Aires, Editorial Eudeba).
Meneghello J, 1995, Pediatría. Volumen 1. 3 ed. (Santiago de
Chile, Editorial Mediterráneo).
Ministerio de Salud y Acción Social de la Nación; Dirección
de Salud Materno Infantil, 1993, Propuesta Normativa Perinatal. Atención del
Embarazo Normal, Parto de Riesgo y Atención Inmediata del Recién Nacido, Tomo
1. (Buenos Aires, Editorial Artes Graficas).
Morano J., 2004,
Tratado de pediatría. 3° ed. (Buenos
Aires, Editorial Atalante).
Muñoz F. y Grisales H, 2004, “Supervivencia de niños con
bajo peso al nacer en una unidad de cuidados intensivos neonatal, Medellín,
1997 – 2001” en Rev Facultad
Nacional de Salud Pública Universidad de Antioquía. Medellín Colombia Volumen
22 (1): Enero-Junio 2004. pp. 35-46.
Nelson W, 2002, Tratado de Pediatria Tomo I. 4 ed. (Barcelona,
Editorial Salvat).
Organización Panamericana de la
Salud, 2007, Más allá de la supervivencia: Prácticas integrales durante la
atención del parto, beneficiosas para la nutrición y la salud de madres y
niños. 1 ed (Washington, OPS Editorial).
Organización
Mundial de la Salud (1995) El Estado Físico. Uso e Interpretación de la
Antropometría. Serie de Informes Técnicos. Publicación Científica 854 (Ginebra,
OMS Editorial).
Reece A. y Hobbins, J., 2001, Obstetricia clínica. 3 ed. (Buenos
Aires, Editorial Médica Panamericana).
Rosas R., 2003, Pediatría del Niño Sano, el Niño Enfermo. 1
ed. (Buenos Aires, Editorial Grupo Guía).
Serra Majem L. y Aranceta Bartrina, J., 2006, Nutrición y
Salud Publica. Métodos, bases científicas y aplicaciones. 2 ed. (Barcelona,
Editorial Masson).