
Belkacem, A., Harir, N., Bendahmane, M., 2014. Complications
materno-fœtales associées à la surcharge pondérale chez des femmes enceintes
dans la région de Tiaret. Antropo, 31, 69-75. www.didac.ehu.es/antropo
Complications
materno-fœtales associées à la surcharge pondérale chez des femmes enceintes
dans la région de Tiaret
Maternal and fetal complications associated with
overweight among pregnant women in the region of Tiaret
Anfal Belkacem, Noria Harir, Malika
Bendahmane
Faculté de Science de la Nature et de la Vie, Département de Biologie, Université Djillali Liabes Sidi bel abbes, Algérie.
nanoukika1991@hotmail.fr - harirnouria@yahoo.fr.
Mots clés: obésité, complication maternelle, complications fœtale, région de
Tiaret.
Keywords: obesity, maternal complications, fetal
complications, region of Tiaret.
Résumé
Objectifs
Evaluer les conséquences d’une
surcharge pondérale maternelle qu’elle soit un surpoids, une obésité modérée,
sévère ou massive sur le déroulement de la grossesse, de l’accouchement, des
suites de couches et les critères néonataux.
Matériel et
méthode
Il s’agit d’une étude
épidémiologique prospective de 1928 patiente, durant une période de 3 mois,
mené au niveau d’Etablissement Hospitalier Spécialisé gynéco-obstétrique AOUARI
Zahra de la ville de Tiaret.
Résultats
Notre étude a révélé une
augmentation de la fréquence d’hypertension gravidique (24,80%) et du diabète gestationnel (6,05%) chez les femmes en surcharge
pondérale, une diminution du risque d’accouchement prématuré (0,69%) avec une
augmentation de la fréquence des dépassements de terme (4,96%). On a trouvé que
plus l’IMC est important chez une femme, plus le risque de césarienne augmente.
La fréquence des hémorragies de la délivrance est élevée (26,59%) dans la
population de surpoids et obèses par rapport aux femmes de corpulence normale
(3,04%). Pour les critères néonataux, le poids moyen et la fréquence de la
macrosomie sont augmenté en fonction d’IMC. En suites de couches, il faut
craindre l’hypertension artérielle chez les femmes en surcharge pondérale
(10,52%).
Conclusion
Cette étude semble confirmer qu’un
IMC, avant la grossesse, supérieur à la normale, est responsable de complications
obstétricales pouvant nuire au pronostic maternel et fœtal, et devront faire
considérer ces grossesses comme à risque. Une prise en charge précoce, adaptée
et multidisciplinaire est indispensable.
Abstract
Objective
Estimate
the consequences of a maternal excess weight whether it is an overweight, a
moderate, severe or massive obesity on the progress of the pregnancy, the
childbirth, the puerperium and neonatal cretiria.
Material and Methods
It is a forward-looking
epidemiological study of 1928 patients during a period of 3 months was
conducted at the level of Obstetrics and Gynecology Hospital AOUARI Zahra of
the region of Tiaret.
Results
Our study
revealed an increased incidence of gravidic hypertension (24.80%) and
gestational diabetes (6.05%) among overweight women, a reduced risk of preterm
delivery (0.69%) with an increase in the frequency of overtakings of term (4.96%). We found that more the BMI is
important at a woman's, the more the risk of caesarian increases. The frequency
of the anomalies of the delivery is raised (26,59 %) in the population of
overweights and obese women with regard to the women of normal corpulence (3,04
%). For neonatal criteria, the average weight and frequency of macrosomia are
increased according to the BMI. In puerperium, it is necessary to be afraid of
the arterial high blood pressure at the women in excess weight (10,52 %).
Conclusion
This study
seems to confirm that BMI before pregnancy, upper to the normal, is responsible
for obstetric complications that may affect the maternal and fetal prognosis,
and will make considered these pregnancies to be at risk. An early, sensitive
and multidisciplinary care is essential.
Introduction
L’obésité correspond à une augmentation excessive de la masse grasse de
l’organisme, dans une proportion telle qu’elle peut avoir une influence sur
l’état de santé. En épidémiologie, l’excès de masse grasse définissant
l’obésité est le plus souvent estimé à partir de critères anthropométriques (WHO,
1995). Les indices de masse corporelle (IMC) de la forme poids/taille2,
qui ont pour but de transformer le poids en une valeur indépendante de la
taille, un IMC supérieur à 25 kg/m2 est la valeur seuil retenue actuellement
pour définir la surcharge pondérale chez l’adulte (Seidell, 1997)
Aujourd’hui, a l’échelle mondiale 5 % des enfants sont obèses et 11 % en
surpoids, et en Algérie un enfant sur 6 est obèse (http://www.algerie-focus.com).
Ces données situent dès à présent et plus encore pour l’avenir l’importance de
la prise en charge de la grossesse à risque survenant chez la femme en surpoids
ou obèse.
L’équipe obstétricale doit adapter sa conduite à tenir face à cette
pathologie. En effet, l’obésité a de nombreuses répercussions sur le
déroulement de la grossesse (diabète gestationnel, hypertension, prééclampsie
et apnées de sommeil) (Hamon et al.,
2005). Les études sur l’association entre obésité et prématurité sont
contradictoires. En revanche, il est démontré de manière significative que les
femmes obèses dépassent plus volontiers leur terme que les femmes de poids
normale (Johnson et al., 1987). Le
déroulement du travail est lui aussi perturbé avec un pourcentage plus élevé de
césarienne (Gross et al., 1980). Concernant
les données fœtales, la totalité des auteurs retrouvent une répercussion de
l’obésité sur la croissance fœtale (O’Brien et
al., 2003, Garbaciak et al.,
1985). La proportion de macrosomes oscille entre 15 et 30% selon les études (Gross et al., 1980, Thai et al.,
1992). La proportion de nouveau-nés hypotrophiques est plus faible chez les
femmes obèses (Thai et al., 1992; INSERM,
2000). L’obésité apparait aussi comme un facteur déterminant dans les anomalies
de fermeture du tube neural (spina bifida), malformations cardiaques, mort
fœtale in utero et une obésité ultérieure de l’enfant (Galtier Dereure et al., 2000).
Matériels et méthodes
Matériel
Il s’agit d’une enquête prospective durant 3mois dans la région de Tiaret
(située à l'ouest d’Algérie dans la région des hauts plateaux).
Critères d’inclusion: toutes les parturientes d’EHS (Etablissement
Hospitalier Spécialisé) gynéco-obstétrique AOUARI Zahra de la région de Tiaret.
Critères d’exclusion: nous avions exclu de cette étude les femmes ayant
un IMC inférieur à 18,5Kg/m2.
Méthodes
Le recueil des données
obstétricales
Les données relatives aux caractéristiques des patientes (âge, statut
pondéral, le niveau scolaire, profession, gestité, parité, espace
intergénésique, antécédents médicaux, chirurgicaux, obstétricaux et gynécologiques),
au déroulement de la grossesse (le nombre de consultation médicale, les
pathologies gestationnel), au déroulement de l’accouchement (durée du
travail, mode d’accouchement, Les lésions périnéales et l’hémorragie de la
délivrance), aux caractéristiques néonatales (poids de naissance, pathologies néonatales)
et aux suites de couches (infection, anémie, hypertension).
L’analyse statistique
des données
Le bordereau de recueil des données et la saisie informatique ont été
effectués à partir du logiciel informatique Excel. L’analyse statistique a été
effectuée à partir du logiciel SPSS version 17.
Résultats
L’étude de
la population selon l’IMC a montré que 3,6 %
présentaient une maigreur (soit 72 cas), 46 % présentaient une corpulence
normale (soit 920 cas), 36,4 %
présentaient un surpoids, 10,4 % présentaient une obésité modérée (soit
208 cas), 2,6 % présentaient une obésité sévère (soit 52 cas) et 1 % présentaient
une obésité massive (soit 20 cas) (Figure 1).
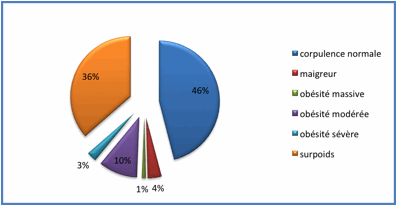
Figure 1. Répartition de la population selon l’Indice de Masse Corporelle
Figure
1. Distribution of the population according to the Body Mass Index
Les
caractéristiques maternelles
L’âge maternel moyen chez nos patientes ayant un
poids normal était de 26,68 ans (± 5,7). Cette valeur augmente à 29,91 ans (±
5,9) dans la population de surcharge pondérale (p<0,01).
Concernant les
antécédents médicaux et chirurgicaux préexistants le diabète, l’hypertension,
l’hypothyroïdie sont plus fréquemment
retrouvés chez les femmes en surcharge pondérale avec p < 0,01 (Tableau 01).
La prévalence des antécédents maternels gynécologiques et obstétricaux est
rapportée dans le tableau 02.
|
|
Corpulence normale n = 920 (%) |
Surpoids n = 728 (%) |
Obésité modérée n = 208(%) |
Obésité sévère n = 52(%) |
Obésité massive n = 20(%) |
Population Globale n = 1928 (%) |
|
Diabète Hypertension Anémie Problème de thyroïde |
0 (0) 3 (0,33) 47 (5,11) 4 (0,43) |
7 (0,96) 75 (10,30) 18 (2,47) 20 (2,75) |
16 (7,69) 84 (40,38) 2 (0,96) 4 (1,92) |
8 (15,38) 20 (38,46) 1 (1,92) 2 (3,85) |
8 (40) 0 (0) 0 (0) 1 (5) |
39 (2,02) 182 (9,44) 68 (3,53) 31 (1,61) |
Tableau 1. Antécédents maternels médicaux et chirurgicaux
Table 1. Maternal medical and surgical history
|
|
Corpulence normale n = 920(%) |
Surpoids n = 728 (%) |
Obésité modérée n = 208(%) |
Obésité sévère n = 52(%) |
Obésité massive n = 20(%) |
Population Globale n = 1928 (%) |
P |
|
Fausse couche Grossesse extra-utérine
Infertilité Mort fœtale |
104 (11,30) 0 (0) 41 (4,46) 4 (0,43) |
128 (17,58) 0 (0) 56 (7,69) 12 (1,65) |
56 (26,92) 1 (0,48) 16 (7,69) 16 (7,69) |
12 (23,08) 0 (0) 12 (23,08) 0 (0) |
8 (40) 0 (0) 1 (5) 0 (0) |
308 (15,98) 1 (0,052) 126 (6,54) 32 (1,66) |
<0,05 NS <0,05 <0,05 |
Tableau 2. Antécédents maternels gynécologiques et obstétricaux. NS: non
significative.
Table 2. Maternal gynecological and
obstetrical history
L’analyse du tableau 03 à révélé, avec (p<0,01), que la grossesse des
femmes en surcharge pondérale est plus fréquemment marquée par des pathologies
à type d’hypertension artérielle (HTA), diabète gestationnel (DG) et d’œdème. D’autre
part, on remarque que l’anémie représentait un pourcentage élevé chez les femmes
de poids normal (18,26 %) par rapport aux autres femmes de poids élevé (11,9%);
(p<0,01). Il est intéressant de noter que 15% de la population d’obésité
massive ne consultaient plus leur médecin contre 2,17% de population de
corpulence normale, ce qui donne une différence significative (p<0,01).
|
|
Corpulence normale n = 920 (%) |
Surpoids n = 728 (%) |
Obésité modérée n = 208(%) |
Obésité sévère n = 52(%) |
Obésité massive n = 20(%) |
Population Globale n = 1928 (%) |
|
HTA DG Œdème Anémie |
40 (4,35) 0 (0) 44 (4,78) 168 (18,26) |
136 (18,68) 24 (3,30) 60 (8,24) 92 (12,64) |
84 (40,38) 28 (13,46) 20 (9,62) 28 (13,46) |
21 (40,38) 4 (7,69) 2 (3,85) 0 (0) |
9 (45) 5 (25) 4 (20) 0 (0) |
290 (15,04) 61 (3,16) 130 (6,74) 288 (14,94) |
Tableau 3. Les pathologies de la grossesse actuelle
Table
3. Pathologies of the current pregnancy
Pour le terme d’accouchement on a noté une diminution du risque
d’accouchement prématuré (0,69%) avec une augmentation d’accouchement
postmaturé (4,96%). Les femmes en surcharge pondérale ont un taux de pratique
de césarienne et d’extraction instrumentale plus élevé (6,7%, 3,57%) que la
population de corpulence normale. De plus, notre étude montre que ce risque
augmente en fonction de l’IMC (Tableau 4).
|
|
Corpulence normale n = 920 (%) |
Surpoids n = 728 (%) |
Obésité modérée n = 208(%) |
Obésité sévère n = 52(%) |
Obésité massive n = 20(%) |
Population Globale n = 1928 (%) |
P |
|
Acct spontané voie basse Extraction instrumentale Césarienne |
897 (97,5) 15 (1,63) 8 (0,87) |
695 (95,47) 15 (2,06) 18 (2,47) |
168 (80,77) 12 (5,77) 28 (13,46) |
31 (59,62) 9 (17,31) 12 (23,08) |
12 (60) 0 (0) 8 (40) |
1803 (93,52) 51 (2,65) 74 (3,84) |
<0,01 <0,05 <0,01 |
Tableau 4. Mode d’accouchement
Table
4. Mode of delivery
Concernant l’hémorragie de la délivrance, elle semble être plus fréquente
chez les femmes en surcharge pondérale (26,59%).
Caractéristiques néonatales
Le poids moyen des nouveau-nés est significativement plus élevé (p < 0,01)
chez les mères en surcharge pondéral (3801,88±500 gr) par rapport aux mères de
poids normal (3031,3±404,7 gr).
Le taux de macrosomie néonatale
est plus fréquent chez les mères en surcharge pondérale (23,71%) ainsi que les
pathologies néonatales (malformation, fièvre, complication respiratoire) (Tableau
5).
|
|
Corpulence normale n = 920 (%) |
Surpoids n = 728 (%) |
Obésité modérée n = 208(%) |
Obésité sévère n = 52(%) |
Obésité massive n = 20(%) |
Population Globale n = 1928 (%) |
P |
|
Malformation Fièvre Complication respiratoire Anémie |
0 (0) 7 (0,76) 4 (0,43) 23 (2,5) |
8 (1,10) 15 (2,06) 34 (4,67) 12 (1,65) |
16 (7,69) 4 (1,92) 12 (5,77) 0 (0) |
1 (1,92) 11 (21,15) 4 (7,69) 0 (0) |
8 (40) 4 (20) 2 (10) 0 (0) |
33 (1,71) 41 (2,13) 56 (2,9) 0 (0) |
<0,01 <0,01 <0,01 <0,05 |
Tableau 5. Les pathologies néonatales
Table
5. Neonatal
pathologies
Les suites de couches
L’analyse des conséquences de suite de couche (Tableau 6) montre que
l’HTA apparait particulièrement chez les femmes en surpoids ou d’obèses que les
femmes non obèses.
|
|
Corpulence normale n = 920 (%) |
Surpoids n = 728 (%) |
Obésité modérée n = 208(%) |
Obésité sévère n = 52(%) |
Obésité massive n = 20(%) |
Population Globale n = 1928 (%) |
P |
|
HTA Infection Anémie |
5 (0,54) 35 (3,80) 32 (3,48) |
38 (5,22) 20 (2,75) 21 (2,88) |
52 (25) 4 (1,92) 1 (0,48) |
4 (7,69) 28 (53,85) 0 (0) |
12 (60) 0 (0) 0 (0) |
111 (5,76) 87 (4,51) 54 (2,8) |
<0,01 NS NS |
Tableau 6. Les pathologies de suite de couche
Table
6. Pathologies of the puerperium
Discussion
Cette étude prospective qui décrit les complications obstétricales chez
la femme en surcharge pondérale, semble montrer qu’un indice de masse
corporelle supérieur à 25 kg/m2 est un facteur de risque périnatal
indépendant.
Les deux groupes étaient
comparables pour le niveau d’instruction, profession des mères et des
conjointes mais d’autres facteurs peuvent être source de biais comme par
exemple: la gestité et la parité.
La prévalence des antécédents maternels médicaux et chirurgicaux tel que
l’hypertension artérielle, diabète et l’hypothyroïdie étaient augmentée chez
les femmes en surcharge pondérale, ce qui est largement décrit dans la
littérature (Grossetti et al., 2004).
Pour les antécédents gynécologiques et obstétricaux, on a
trouvé des valeurs significatives (p<0,05) en cas de fausse couche,
d’infertilité et mort fœtale qui étaient plus élevées chez les patientes en
surcharge pondérale.
Les fréquences de l’hypertension artérielle gravidique et du diabète
gestationnel étaient nettement accrues, données déjà rapportées dans plusieurs
autres études (Kumari, 2001, Bianco et al.,
1998, Jensen et al., 2003). Cette
différence n’a pas été constaté pour d’autres pathologies tel que: les
infections urinaires, les varices et les problèmes psychiques.
Si le taux de prématurité était
faible dans le groupe des surcharges pondérales, la prévalence des
accouchements postmaturés était élevée chez ce dernier, ce qui est en
concordance avec l’étude de Grossetti et
al., (2004). Comme la notre, l’enquête de Hamon et al., (2005) a également constaté que lorsque la surcharge
pondérale augmente, la durée du travail devient plus longue.
Le taux de
pratique de césarienne et d’extraction instrumentale est nettement supérieur
dans le groupe de surcharge pondérale, ce qui est confirmé par de nombreuses
études (Hamon et al.,
2005, Gross et al.,
1980, O’Brien et al.,
2003, Garbaciak et
al., 1985, Thai et al.,
1992). Et certaines d’entre elle ont montré que l’augmentation des césariennes
était proportionnelle à la corpulence, même en l’absence de pathologie
maternelle (O’Brien et al.,
2003, INSERM, 2000), ce qui est similaire a nos résultats.
Selon notre étude, il y a une différence significative du taux
d’hémorragie de la délivrance (p<0,01) entre les femmes en surcharge
pondérale (26,59%) et la population de corpulence normale (3,04%) ce qui s’accorderait avec les résultats de Ducarme et al. en 2007.
Dans notre enquête, nous retrouvons une grande fréquence de nouveau-nés
macrosomes, alors que nous avons exclu les femmes présentant un diabète
gestationnel, ceci est retrouvé dans l’étude de O’Brien et al., (2003). En revanche, la fréquence des hypotrophes semble
moins fréquente chez la population en surcharge pondérale, cette donnée est
controversée par certaines publications rapportant une augmentation qui peut
s’expliquer par une fréquence accrue des complications vasculaires (Perlow et al., 1992), ce résultat est confirmé
par l’analyse du registre suédois qui montre un odds ratio à 1,37 (Cedergren,
2004). Le score d’Apgar faible (0-3) est plus fréquent chez les nouveaux nés
des mères en surcharge pondérale (1,3%).
La population d’obésité massive dans notre série d’étude présentait des
pourcentages élevés de pathologies néonatales (malformation congénitale,
Complication respiratoire) par rapport à la population de poids normal
(p<0,01), nos résultats sont renforcés par d’autres études (Fedorcsak et
al., 2000, Waller et al., 1994).
La fréquence d’HTA de suite de couche semble plus élevée chez les femmes
en surcharge pondérale (10,52%) que chez celles de corpulence normale (0,54%).
On peut soupçonner une augmentation des mauvaises conditions locales.
Conclusion
La grossesse des femmes en surcharge pondérale doit donc être considérée
comme «à risque» et cela indépendamment des complications maternelles,
obstétricales et néonatale. Une sensibilisation à cette pathologie trop souvent
négligée et l’orientation vers une prise en charge pluridisciplinaires des
patientes obèses lors de consultations de routine le cortège des complications
gravidiques et périnatales inhérentes à la surcharge pondérale.
References
Bianco, A., Smilen, S., Davis, Y., Lopez, S.,
Lapinski, R., et Lockwood, C., 1998, Pregnancy outcome and weight gain
recommendations for the morbidly obese women. Obstet. Gynecol, 97, 97-102.
Cedergren, M., 2004, Maternal obesity and the risk
of adverse pregnancy outcome. Obstet Gynecol, 103, 219-224.
Ducarme, G.,
Rodrigues, A., Aissaoui, F., Davitian, C., Pharisien, I., et Uzan, M., 2007,
Grossesse des patientes obèses: quels risques faut-il craindre ?. Gynécol.
Obstét. Fertilité, 35, 19-24.
Fedorcsak, P., Storeng, R., Dale, P., Tanbo, T., et
Abyholm, T., 2000, Obesity is a risk factor for early pregnancy loss after ivf
or icsi. Acta Obstet Gynecol Scand, 79, 43-48.
Galtier Dereure, F., Boegner
Lemoine, C., et Bringer, J., 2000, Obesity and pregnancy: complications and
cost. Am. J. Clin. Nutr., 71, 1243-1248.
Garbaciak, J., Richter, M., Miller, S., et Barton,
J., 1985, Maternal weight and pregnancy complications. Am J Obstet Gynecol,
152, 238-245.
Gross, T, Sokol, R., et King, K., 1980, Obesity in
pregnancy: Risks and outcome. Obstet Gynecol, 56, 446-450.
Grossetti, E.,
Beucher, G., Regeasse, A., Lamendour, N., Herlicoviez, M., et Dreyfus, M.,
2004, Complications obstétricales de l’obésité morbide. J. Gynécol. Obstét.
Biol. Reprod., 33,739-744.
Hamon, C.,
Fanello, S., Catala, L., et Parot, E., 2005, Conséquence de l’obésité
maternelle sur le déroulement du travail et l’accouchement à l’ exclusion des autres pathologies pouvant
modifier la prise en charge obstétricale. J. Gynécol. Obstet. Biol. Reprod.,
34, 109-114.
http://www.algerie-focus.com/blog/2013/04/un-enfant-sur-6-est-obese-en-algerie/.
INSERM, 2000.
Le surpoids et l’obésité en France, 2000, enquête epidémiologique,
INSERM/Institut Roche de l’Obésité/ SOFRES ObEpi.
Jensen, D., Damm, P., Sorensen, B.,
Malsted-Pedersen, L., Westergaard, J., et Ovsen, P., 2003, Pregnancy outcome
and prepregnancy body mass index in 2459 glucose- tolerant Danish Women. Am J
Obstet Gynecol, 189, 239-244.
Johnson, S., Kolbery, B., et Varner, M., 1987,
maternal obesity and pregnancy. Surg Gynecol Obstet, 164, 431-437.
Kumari, A., 2001, Pregnancy outcome in women with
morbid obesity. Int J Gynecol Obstet, 73, 101-107.
O’Brien, T., Ray, J., et Chan, W., 2003, Maternal
body mass index and the risk of preeclampsia: a systematic overview.
Epidemiology, 14, 368-374.
Perlow, J., Morgan, M., Montgomery, D., Towers, C.,
et Porto, M., 1992, Perinatal outcome in pregnancy complicated by massive
obesity. Am J Obstet Gynecol, 167, 958-962.
Seidell, J., Flegal, K., 1997, Assessing obesity:
classification and epidemiology. Br Med Bull, 53, 238-252.
Waller, D., Mills, J., Simpson, J.,
Cunningham, G., Conley, M., Lassman, M., et Rhoads, G., 1994, Are obese women
at higher risk for producing malformed offspring. Am. J. Obstet. Gynecol, 170,
541-548.
WHO, 1995, Physical status: the use and
interpretation of anthropometry. Report of a WHO expert committee, Geneva:
World Health Organization.