
Belomaria,
M., Aboussaleh, Y., Ahami, A.O.T., Bouazza, O., Mahly, M., Khayati, Y., 2010,
Evolution des toxi-infections alimentaires collectives dans la région du
Gharb-Chrarda-Bni Hsein au Nord
Ouest du Maroc. Antropo, 21, 79-84. www.didac.ehu.es/antropo
Evolution des toxi-infections alimentaires collectives dans la région du Gharb-Chrarda-Bni Hsein au Nord Ouest du Maroc
Collective Food Toxi- infection Patterns in Gharb-Chrarda-Bni Hsein region in North West of Morocco
M. Belomaria1, 2, Y. Aboussaleh1, A. O. T. Ahami1,
O. Bouazza2, M. Mahly2, Y. Khayati2
1 Equipe de neurosciences et nutrition. Laboratoire de biologie
et santé. Faculté des Sciences. Université Ibn Tofail. BP: 133. Kenitra
2 Direction du médicament et de la pharmacie, Ministère de la
Santé. Rabat.
Mots clés: Toxi-infection, Alimentaire, Collective, Maroc
Key
words: Food,
Toxi-infection, Collective, Morocco
Résumé
Les
toxi-infections alimentaires collectives (TIAC), affections collectives
d'origine alimentaire touchant généralement plus de deux personnes à la suite
d'un repas pris en commun, sont en croissance aussi bien dans les pays
industrialisés que dans les pays en voie de développement. Le Maroc est touché
par cette pathologie.
Conscients
de cette réalité, les autorités sanitaires marocaines ont déployés ces
dernières années beaucoup d'efforts dans le cadre de ces affections.
Après exposition du problème, nous proposons dans cette étude, portant sur les foyers de toxi-infections alimentaires collectives notifiées à l'Hôpital Provincial de Kenitra au cours de la période (2007 - 2009), de dégager le profil épidémiologique de ces affections dans la région du Gharb-Chrarda-Bni hsein. Ainsi les principaux résultats:14 cas de Toxi-infections Alimentaires Collectives pour la période 2007-2009, les déclarations sont presque stable pour les années 2007-2008, huit des foyers déclarés (57%) avaient concerné le milieu urbain alors que six soit (43%) des foyers avaient intéressées le milieu rural, les 2/3 des malades sont des adolescents, les femmes sont les plus exposés (64%). La déclaration est faite en majorité par l'animateur de santé (80%), le foyer familial est le plus atteint (72%). Les principaux aliments causes des TIAC sont les poissons (22%) et Lben (22%). L’agent responsable est le Staphylocoque doré (93%) et le Clostridium perfringens (7%). Les actions à entreprendre devraient être axées sur l'éducation des ménages qui devraient bénéficier de l'apport des médias et de l'intervention du tissu associatif pour s'imprégner des messages éducatifs portant sur l'observation des règles d'hygiène alimentaire.
Abstract
The
collective food Toxi-infection (CFTI) are
collective foodborne diseases affecting usually more than two people
following a common meal, are increasing in both industrialized countries than
in developing countries. Morocco
is affected by this disease. Recognizing this reality, the Moroccan health authorities have made in
recent years many efforts under these conditions.After exposure of the problem,
we propose in this study related to outbreaks of foodborne illness group
reported to the Provincial Hospital of Kenitra during the period (2007 - 2009),
to identify the epidemiological profile of these diseases in region of
Gharb-Chrarda-Bni Hsein.Thus the main results: 14 cases of foodborne illness
Collective for the period 2007-2009, the statements are almost stable for the
years 2007-2008, eight reported outbreaks (57%) were concerned the urban areas
while six either ( 43%) of households were interested in the rural areas, the 2
/ 3 of patients are adolescents, women are most at risk (64%). The statement is made mostly by the host
of health (80%), the home is the most affected (72%). The main causes of
foodborne disease are food fish (22%) and Lben (22%). The causative agent is
Staphylococcus aureus (93%) and Clostridium perfringens (7%). The actions to be
undertaken should be focused on the education of households that should benefit
from the contribution of the media and the intervention of the associative
fabric to absorb the educational messages on the observation of food hygiene.
Introduction
Les Toxi-Infections Alimentaires Collectives (TIAC) constituent un problème
majeur de santé publique à l'échelle mondiale (Hamza et al, 2007).
Ce problème se pose dans notre pays en terme d'urgence notamment au cours
des festivités. La survenue d'une TIAC suscite des vives inquiétudes surtout
lorsqu'elle génère un foyer de taille relativement importante et entraîne de
nombreuses hospitalisations.
On se propose dans cette étude, portant sur les foyers de TIAC déclarées à
l'Hôpital Provincial de Kenitra au cours de la période (2007-2009), de dégager
le profil épidémiologique de ces affections dans la région du Gharb-Chrarda-Bni
Hsein.
La connaissance de l'épidémiologie de ces affections dans notre région
devrait nous permettre d'affiner d'avantages une stratégie de lutte contre un
tel fléau et de cibler les actions de prévention.
Epidémiologie dans le monde
En France, on compte en moyenne 500 à 6000 foyers épidémiques déclarés par
an, représentant 8000 à 10000 sujets atteints.
Aux Etats-Unis, 45000 cas ont été rapportés entre 1983 et 1986 représentant
785 foyers épidémiques confirmés, mais les résultats des études
épidémiologiques systématiques suggèrent que le monde réel d'infections est au
moins 10 fois supérieur au nombre déclaré.
Si la morbidité des Toxi-Infections Alimentaires Collectives est élevée, la
létalité qui leur est attribuable est en revanche faible.
En France, le nombre de décès dus à ces toxi-infections est d'environ 10%,
et 6% des sujets atteints ont été hospitalisés car ils présentaient des signes d'intoxication grave (Borgdorff et al, 1997).
Matériels et
Méthodes
Il s'agit d'une étude rétrospective portant sur 14 foyers de TIAC déclarés
à l'Hôpital Provincial de Kenitra d'Avril 2007 à Décembre 2009. Nous avons
procédé à l'analyse des enquêtes effectuées suite à la déclaration. Les
dossiers consultés relatifs comportaient des données portant sur le nombre et
les caractéristiques des personnes touchées, la gravité des cas, l'aliment incriminé, le germe en cause et
les facteurs qui auraient pu favoriser de tels foyers.
Résultats
Au total 14 foyers ont été notifiés de 2007 à 2009 dans la région du Gharb-Chrarda-Bni Hsein ayant fait état de 77 malades.
Sources de déclaration.
Onze foyers (80%) ont été déclarés par les animateurs de santé, deux (13%)
par les médecins urgentistes et un (7%) par le responsable de cellule
épidémiologique. Il faut noter l'absence de déclarations émanant des médecins
du secteur privé.
Taille des foyers
La taille moyenne a été de 5.4 personnes. Le foyer le plus important a été
enregistré en Mars 2008 dans une école et comportait 11 malades.
Origine des foyers
Le plus grand nombre de foyers a été notifié dans la ville de Kenitra (50%)
(Tableau 1).
Huit des foyers déclarés (57%) avaient concerné le milieu urbain alors que
six (43%) des foyers avaient intéressé les milieux rurales.
|
% |
Nombre de Foyers |
Ville |
|
50 |
7 |
Kenitra |
|
14 |
2 |
Sidi Kacem |
|
22 |
3 |
Sidi Slimane |
|
14 |
2 |
Sidi Yahya |
Tableau 1. Répartition des foyers
de TIAC par ville
Table 1. Collective food
toxi- infection (CFTI) distribution
by city
Gravité des cas
La gravité des TIAC est habituellement appréciée par le taux
d'hospitalisation et la létalité (Hassine
et al, 2007). Dans cette étude, 49 personnes ont été
hospitalisées, soit un taux d'hospitalisation de 64%. Par ailleurs, aucun décès
été noté, soit un taux de létalité de 0%. Les TIAC affecte 28 hommes (36%)
contre 49 femmes (64%).
Evolution temporelle
L'évolution annuelle du nombre de TIAC déclarée a été marquée par une
diminution du nombre de foyers passant de 6 foyers en 2007 à 4 foyers en 2008
et une stabilité à la valeur de 4 foyers en 2009 (Figure 1).
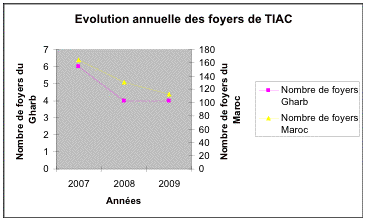
Figure 1. Evolution annuelle des
Foyers des TIAC
Figure 1. Annual CFTI area patterns
La distribution mensuelle d'avril 2007 au décembre 2009 des foyers déclarés met en évidence un pic saisonnier. C'est ainsi que la plupart des foyers ont été enregistrés pendant la saison estivale avec un maximum de fréquence au cours du mois de Juillet (Figure 2)
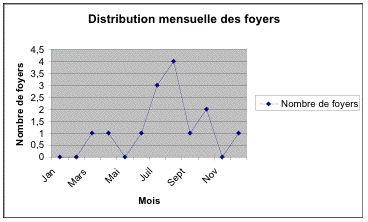
Figure 2. Evolution mensuelle des
Foyers des TIAC
Figure 2. Monthly CFTI area
patterns
Lieux de survenue.
L'analyse des circonstances de survenue avait permis d'individualiser trois
situations à savoir l'espace familial avec 10 foyers (72%), les marchands
ambulants 3 foyers (21%) et en dernier l'école avec 1 foyer (7%) (Tableau 2).
|
% |
Nombres |
Foyers |
|
72 |
10 |
Familiaux |
|
21 |
3 |
Marchands Ambulants |
|
7 |
1 |
Ecole |
|
100 |
14 |
Totale |
Tableau 2. Distribution des TIAC
selon le lieu de survenue
Table 2. CFTI distribution by
localisation
Aliments incriminés.
Les poissons et le Lben vient en tête des aliments causals, elles ont été à
l'origine de 3 foyers chacun (22%), les poulets et autres volailles 2 foyers
(14%), suivent les viandes; couscous; soupe et confiserie bonbon avec 1 foyer
pour chacun (7%) et en dernier l'aliment responsable n'a pas été identifié
(14%) (figure 3).
Facteurs favorisants.
L'utilisation de matières contaminées a été à l'origine de 6 foyers (43%). Le délai important entre la préparation et la consommation des repas a été noté dans 4 foyers (29%). Quant au non respect de la chaîne de froid lors de la conservation des aliments et à l'insalubrité de l'environnement, ils ont été relevés dans 3 foyers (21%). Enfin, il n'a pas été rapporté de facteurs favorisants par les enquêteurs dans un foyer (7%).
Germes en cause.
La recherche du germe en cause responsable n'a pas été effectuée ou s'est révélée négative pour 4 foyers (29%). Au niveau des 10 foyers de TIAC ou l'agent a été identifié (71%), le germe a été isolé dans 3/10 des cas (30%) dans les selles des personnes contaminées et dans 7/10 des cas (70%) à partir des aliments contaminants. L'agent en cause a été isolé à la fois chez les malades et dans l'aliment consommé dans un seul foyer. Les germes en cause ainsi identifiés se limitent à Staphylocoque doré dans 13 foyers (93%) et Clostridium perfringens dans un foyer (7%).
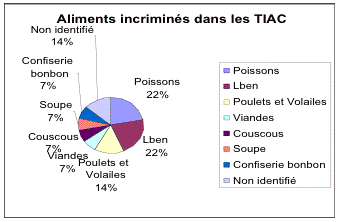
Figure 3. Aliments incriminés
Figure 3. Food incriminated
Discussion
Les déclarations de TIAC dans la région du Gharb-Chrarda-Bni Hsein émanant
seulement des établissements relevant du secteur public à l'exclusion des
secteurs privés. Il va de soi que les données disponibles ne reflètent pas la
situation épidémiologique réelle dans la mesure où elles sont loin d'être
exhaustives. En effet, notre système de surveillance des TIAC basé sur la
déclaration obligatoire soufre encore de sous déclaration et beaucoup de foyers
de TIAC passe inaperçus. Ce phénomène, n'est d'ailleurs pas propre à notre
région (Ben
Abdelaziz et al, 1999; Hamza et
al, 2005; Saadi et al, 1998).
Par ailleurs, la qualité des données résultent des enquêtes
épidémiologiques, effectuées lors de survenue de TIAC, n'est pas toujours
satisfaisante puisque les investigations ne sont pas toujours menées dans des
délais raisonnables à cause notamment des déclarations tardives. Un tel
phénomène est également observé dans d'autres régions.
Néanmoins, les données de cette étude sur les TIAC dans notre région
représentent une base importante qui pourrait être enrichie au fil des années
et qu'on peut exploiter pour orienter nos actions de prévention. Ainsi, cette
étude a le mérite de dégager certaines particularités des TIAC dans notre
région. Nous retiendrons, en particulier, la prédominance dans le milieu urbain
et les espaces familiaux avec une taille moyenne des foyers de 5.4 personnes,
un taux d'hospitalisation de 64% et une létalité de 0%. Par ailleurs, les
premiers aliments incriminés sont les poissons et Lben, responsable de 22%
chacun des foyers et l'agent responsable, le plus fréquemment isolé est représenté par staphylocoque doré.
En fait, la situation épidémiologique des TIAC dans notre région ne semble pas être différente de celle
du reste du pays comme l'atteste les résultats du (tableau 1). Par contre, dans
la plupart des pays développés la situation semble être différente. Le
comportement alimentaire de la population se caractérise par un recours
croissant aux préparations industrielles des repas et à la restauration
collective qui occupe désormais une part, de plus en plus importante, au sein
des habitudes alimentaires de ces sociétés, d'où une médiatisation plus
prononcée des TIAC, dans ces pays, il est possible que la déclaration des
foyers de TIAC est meilleure grâce à une meilleure sensibilisation à ce
problème de la part des différents intervenants dans le domaine de la sécurité
alimentaire (Buisson,
1992; Cheftal et Morell, 1997)..
L'ubiquité des staphylocoques ainsi que la contamination de notre
environnement par ces bactéries expliqueraient leur importante responsabilité
dans la genèse des TIAC. Quant à la prédominance de sérotype doré, elle est
certainement corrélée à la consommation de produits alimentaires à base de
laits et de poissons mais témoignent aussi du non respect des règles d'hygiène
à travers une ou plusieurs étapes de la chaîne alimentaire.
Conclusion
La morbidité liée aux TIAC ne semble pas être très préoccupante dans la
région du Gharb-Chrarda-Bni Hsein si l'on se réfère à la situation sus
-décrite. Cependant, compte tenu du manque d'exhaustivité des données
disponibles, actuellement, on doit interpréter cette situation avec prudence.
Il y a lieu de renforcer notre système de surveillance des TIAC et d'en
améliorer les performances de manière à mieux élucider l'épidémiologie. Par
ailleurs, l'investigation des foyers de TIAC déclarés devrait être menée avec
plus de rigueur et dans des délais raisonnables usant d'approches épidémiologiques appropriées et bénéficiant
de l'apport et du soutien du Laboratoire chaque fois que c'est possible. Ce
n'est qu'à ce prix que l'on obtiendra des données fiables, utiles et
utilisables pour orienter nos
actions de prévention et mieux affiner notre stratégie régionale de promotion
de l'hygiène alimentaire.
Il serait donc fondamental de disposer de données épidémiologiques fiables
afin de baliser les principales composantes d'un programme portant sur la
salubrité des aliments (Haeghebaert, 2001; Nstasie et al, 1997).
Mais d'ores et déjà et tenant compte des données de cette étude, on
pourrait opter pour une stratégie de prévention compatible avec les
particularités de la région, orientée principalement vers l'espace familial et
ciblant surtout les zones urbaines.
Les actions à entreprendre devraient être axées sur l"éducation des
ménages qui devraient bénéficier de l'apport des médias et de l'intervention du
tissu associatif pour s'imprégner des messages éducatifs portant sur
l'observation des règles d'hygiène alimentaire.
Références
Ben Abdelaziz.A, Saadi.M, Mitraoui.A, 1999, Epidémiologie des toxi-infections alimentaires collectives dans la région
sanitaire de Sousse, (Tunisie) de 1988 à 1996. Microb Hyg Alim 11(31), 3-8.
Borgdorff.M.W, Motarjemi.Y, 1997, Surveillance of food borne
diseases: What are the options? Food Safety Unit - World Health Organisation, 50(1-2), 12-23.
Buisson.Y, 1992, Toxi-infections alimentaires Med
Mal Infect; 22 (Sl3), 272-81.
Cheftal.E, Morell.A, 1997, Toxi-infection alimentaire collective
Shigella flexneri dans une collectivité militaire. Cahiers de santé 7(5); 295-300.
Haeghebaert.S, Le Querrec.F, Vaillant.V, Delaroque
Astagneau.E, Bouvel.P, 2001, Les
toxi-infections alimentaires collectives en France en 1988 BEH, 15, 65-72.
Hamza.R, Sghair.I, Kammoun.H, Dhaouadi.M, et al.
2005, Epidémiologie des toxi-infections alimentaires collectives dans la région
de Bizerte (Tunisie); Bilan de dix ans de surveillance active (1994-2003).
Microb Hyg Alim 17(48); 23-32.
Hamza.R, Sghair.I, Mechri.A, Béjaoui.R, Falfoul.A, Slama.A,
Rafrafi.M, Mchirgui.S, Belhadj.S, Boubakri.M, 2007, Perception de l'hygiène alimentaire domestique par les
consultantes des centres de santé de la ville de Bizerte (Tunisie) Rev Tun
Infectiol, 1, (3),12-21.
Hassine.KH, 2007, Epidémiologie des
toxi-infections alimentaires collectives dans la Région de Kasserine. Etude
retrospective sur douze années (1993-2004) (Tunisie) ReV Tun Infectiol,
1(2), 11-15.
Nstasie.A, Mammina.C, Fantasia.M, Pontello.M,1997, Epidemiological analysis of strains of Salmonella enterica serotype enteritidis from food borne outbreaks in Italy, 1988-1994 J Med Microbiol, 46(5); 337-82
Saadi.M,
Haddar.A, Ferjani.H, Troudi.M, Ncib.M, Boujaafar.N, 1998, La surveillance des
TIAC dans la région de Sousse. Etude rétrospective de neufs ans. Tunisie Med,
76(12), 448-54