
Rovillé-Sausse,
F., et Leroux, M. C., 2001. La PMI (Protection Maternelle et Infantile) en
France. Antropo, 1, 61-67. www.didac.ehu.es/antropo
La PMI (Protection Maternelle et Infantile) en France
F.
Rovillé-Sausse1 et M.C. Leroux2
1
Laboratoire d'Anthropologie Biologique du Museum National d'Histoire Naturelle
(Paris, France)
2
Médecin-chef du Service Départemental de PMI du Val de Marne
(France)
Mots-clés: santé maternelle et infantile,
vaccination, corpulence
Résumé
Cet article a pour but de présenter les
activités habituelles des centres de protection maternelle et infantile
(PMI). Ces centres sont implantés sur tout le territoire et ont une
mission de prévention auprès des mères et des enfants. Les
consultations médicales gratuites et régulières permettent
de vacciner les enfants et de dépister d'éventuels handicaps ou
pathologies. Le personnel a une grande capacité d'écoute et
d'aide aux familles
démunies, en particulier aux familles immigrées.
Abstract
The purpose of this article is to present the
usual activities of the centers of mother and infant welfare. These centers are established on all
the territory and have a mission of prevention toward the mothers and
children. The free and regular
medical consultations make it possible to vaccinate the children and to detect
possible handicaps or pathologies.
The staff has a great capacity of listening and assistance to the
stripped families, in particular with the immigrant families.
La
loi du 18 décembre 1989 indique les missions et actions
générales qui incombent au service Départemental de
Protection Maternelle et Infantile (la PMI, guide législatif, 1995) en
matière de protection et de promotion de santé de la mère
et de l'enfant, notamment:
-
des mesures de prévention médicales, psychologiques, sociales et
d'éducation pour la santé en faveur des futurs parents et des
enfants,
-
des actions de prévention et de dépistage des handicaps des
enfants de moins de 6 ans ainsi que des conseils aux familles pour la prise en
charge de ces handicaps.
La
législation de décembre 1989 a été
complétée par un décrêt en date du 6 août 1992
qui a reprécisé les missions du Service de PMI en matière
d'actions de prévention des mauvais traitements à l'égard
des mineurs.
Les
centres de PMI (Leroux et Perriot,
1992, 1996) participent à la mise en œuvre de ces actions au plus
près de la population,
grâce aux consultations infantiles proposées gratuitement
aux enfants de moins de 6 ans.
Les
consultations sont assurées par des médecins ayant des
qualifications en pédiatrie et qui travaillent en équipe
pluridisciplinaire.
Les
centres de PMI (Direction de l’Enfance et de la Famille, 1997) peuvent
être départementaux, municipaux, hospitaliers, gérés
par la Caisse Primaire d'Assurance Maladie, gérés par la Croix
Rouge.
Ils
sont fréquentés par une partie importante de la population des
jeunes enfants (Figure 1) puisqu'ils ont vu 43 % des enfants de moins d'un an, 38,4 % des enfants de 1
à 2 ans et 29 % des enfants de 2 à 6 ans.
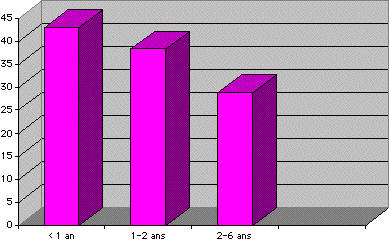
Figure 1. Taux de
fréquentation des centres de PMI/ population totale < à 6 ans.
Figure 1. Rate of
frequentation of the centers of PMI/total population < 6 years.
La
PMI n'est pas représentative de l'ensemble de la population
française, puisque la fréquence des naissances de mère
étrangère est ici de 60,8%, alors qu'elle est de 23 % pour
l'ensemble de la région parisienne, ce qui est déjà la
fréquence la plus élevée du pays (Table 1).
|
France |
39,2 % |
(métropole: 32,8 % et DOM TOM:
6,4 %) |
|
Maghreb |
22,3 % |
|
|
Afrique subsaharienne |
17,5 % |
|
|
Europe |
9,1 % |
|
|
Asie |
6,4 % |
|
|
Moyen-Orient |
2,8 % |
|
|
Amérique latine |
2,7 % |
|
Table 1.
L’origine des mères.
Table 1. The origin of
the mothers.
Par
contre, elle est représentative de chacune des communautés prise
séparément, y compris de la population non immigrée,
puisque la distribution des catégories socio-professionnelles des
mères françaises n'est pas différente de celle de l'INSEE
(Figure 2).
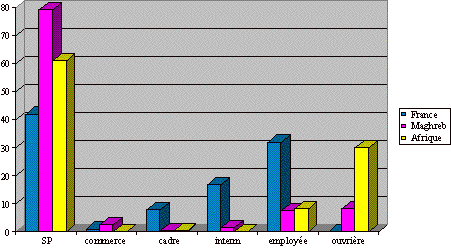
Figure 2.
Catégories socio-professionnelles des mères / origine
géographique.
Figure 2. Social and
economic categories of the mothers/geographical origin.
Cet
organisme n'est pas réservé aux plus démunis. La
proportion de mères ayant fait des études supérieures
augmente d'ailleurs régulièrement (il atteint actuellement le
taux de 18%).
C'est
cette grande diversité et cette fiabilité des échantillons
qui permet de bien évaluer la croissance, l'état de santé
et le statut nutritionnel des différents groupes, et de
déterminer les groupes à risques.
L'âge
moyen à la maternité augmente régulièrement (Table
2). Il est passé en 20 ans de 26 à 29,7 ans. Le pourcentage des
mères de 36 ans et plus est passé de 4% à 12,6%. Le nombre
de jeunes mères de 17 ans et moins est passé de 1,1% à
0,3%.
|
|
Age |
PMI |
Région parisienne |
|
|
< 20 ans |
3,4% |
1,60% |
|
|
20-24 ans |
19,1% |
15,80% |
|
|
25-29 ans |
36,3% |
38,50% |
|
|
30-34 ans |
26,6% |
30,30% |
|
|
35-39 ans |
11,20% |
11,60% |
|
|
≥ 40 ans |
3,30% |
2,10% |
Table
2.
Répartition en classes d'âge à la maternité des
femmes fréquentant la PMI / l'ensemble de la région parisienne.
Table
2.
Distribution in age groups to the maternity of the women attending PMI/the
whole of the Paris area.
Les
conseils donnés en PMI par les professionnels qui prennent le temps
d'écouter les mères sont particulièrement
appréciés des plus jeunes. C'est ce qui explique que la
répartition en classe d'âge à la maternité est
significativement différente de celle l'ensemble de la population de la
région parisienne, avec un pourcentage plus élevé de
jeunes femmes consultant en PMI.
Le suivi en PMI
Le
suivi médical est régulier. Les enfants sont revus en moyenne
tous les mois la première année, tous les mois 1/2 la 2ème
année, tous les 2 mois 1/2 la 3ème année, et tous les 4
mois 1/2 la 4ème année. Le motif de consultation est un examen
systématique avec ou sans vaccin pour 87,2 % des enfants.
La
vaccination tient une place importante dans la consultation en PMI (Table 3).
|
|
Vaccin |
% d'enfants vaccinés |
|
|
|
Tuberculose |
97,6% après 6 mois |
|
|
|
DTCP |
99,8% après 6 mois |
|
|
|
Hæmophilus b |
95,9% avant 6 mois |
|
|
|
ROR |
94,8% après 15 mois |
|
|
|
Hépatite B |
12,9% après 2 ans |
|
Table 3. Couverture vaccinale
des enfants consultant en PMI.
Table 3. Vaccine cover
of the children consulting in PMI.
1)
Les recommandations en matière de vaccin contre la tuberculose
préconisent la vaccination précoce pour les enfants vivant dans
un milieu à risque et avant l'entrée en collectivité. La
majorité des enfants est vaccinée dans les premiers mois qui
suivent la naissance, puisqu'après 6 mois le taux de couverture vaccinal
est de 97,6%.
2)
La vaccination Diphtérie-Tétanos-Coqueluche-Polio est
recommandée à partir de l'âge de 2 mois en combinaison
extemporanée avec le vaccin anti-hæmophilus. Au-delà de 6
mois, on peut évaluer la couverture vaccinale par DTCP à 99,8%.
3)
Avec les recommandations actuelles, l'âge moyen au premier vaccin
anti-hæmophilus b est passé en 5 ans de 5,6 mois à 2 mois. Le vaccin PRP est constitué de la
séquence immunogène (polyribosyl-ribitom phosphate) du
polysaccharide de type b d'Hæmophilus influenzæ, associée à une protéine porteuse.
L'immunité est acquise par trois injections à un mois
d'intervalle et un rappel un an plus tard. A 6 mois, la couverture
vaccinale anti-hæmophilus b est de 95,9 %.
4)
La vaccination associée Rougeole-Oreillons-Rubéole (ROR) est
recommandée de façon indiscriminée pour les garçons
et les filles à partir de l'âge de 12 mois. Pour les enfants
vivant en collectivité (crèche) la vaccination contre la rougeole
est pratiquée à partir de 9 mois, suivie d'une revaccination 6
mois plus tard en association avec les oreillons et la rubéole.
Au-delà de 15 mois, la couverture vaccinale est de 94,8%.
5)
A 2 ans, 12,9 % des enfants ont reçu une première injection
contre l'Hépatite B . A l'heure actuelle, les seuls virus connus pour
entraîner une inflammation durable du foie, et donc une hépatite
chronique, sont celui de l'hépatite B et celui de l'hépatite C.
L'hépatite B est plus fréquente en Chine, dans les DOM-TOM, en
Amérique Latine et en Afrique subsaharienne. En France, les maladies du
foie sont dues essentiellement aux hépatites virales (50%), à la
prise d'alcool (22%), la prise de médicaments (17%) et les maladies de
la vésicule biliaire (6%). La couverture vaccinale précoce (avant
un an ou entre un et deux ans) est significativement plus importante pour les
enfants dont les parents sont originaires d'Asie et surtout d'Afrique
subsaharienne. Au-delà de 2 ans, on ne met plus en évidence de
surreprésentation
africaine. On ne vaccine pas le très jeune enfant contre
l'hépatite A, dite hépatite infectieuse, qui se propage
généralement chez eux par la contamination de l'eau, des aliments
ou des objets qu'ils portent à la bouche et qui n'entraîne souvent
chez eux aucun symptôme.
A
part les vaccinations, le dépistage sensoriel fait partie
intégrante de la consultation de prévention.
1) Les dépistage auditif: il est réalisé de manière systématique, en champ libre, à l'aide des jouets sonores qui délivrent un bruit calibré de 60 dB à 2 mètres chez le nourrisson. Il peut être complété par l'utilisation d'un audiomètre reproduisant des sons de fréquence et d'intensité données. Le moindre doute sur la qualité de l'audition conduit à une consultation spécialisée.
2)
Le dépistage visuel: la fonction visuelle se développe de la
naissance à 5 ans et les examens de dépistage sont
répétés au cours du temps. Les centres de PMI utilisent le
plus souvent des tests images (Cadet calibré pour 2,50 m ou Pigassou
pour 5 m) qui
permettent de dépister une différence d'acuité entre les
deux yeux (à prendre en compte au delà de 2/10) et
évaluent l'acuité en dixièmes: 6/10 étant
considérée comme normale à 2 ans1/2, 8/10 à 3 ans,
9/10 à 4 ans et 10/10 à 5 ans.
3)
Le dépistage de l'anémie est essentiel. A Paris et en
région parisienne, la prévalence de l'anémie ferriprive
est de l'ordre de 8 % chez les enfants de 10 mois nés de parents
métropolitains, et de 23 % chez les enfants nés de parents
immigrés.
L'augmentation
de la fréquence des infections, la diminution de la réussite aux
tests de développement et les troubles du comportement chez le petit
enfant de 2 ans, l'altération des processus d'attention et d'adaptation
aux situations nouvelles chez les plus grands, sont les effets de la carence en
fer. Ce risque est majoré chez les enfants nés
prématurément ou de mère carencée (multipare,
grossesses rapprochées) et dans les situations d'apports insuffisants
(régime mal diversifié par exemple). Le niveau
socio-économique et les habitudes culturelles jouent un grand rôle
dans les situations d'apport insuffisant. En effet,
le fer biodisponible étant apporté essentiellement par la viande,
il n'est pas étonnant de constater une mauvaise couverture des besoins
en fer chez les enfants d'origine subsaharienne (Rovillé-Sausse et Sossah, 2001) qui en mangent
très peu (40% de moins que les enfants de mêmes classes âge, de parents non
immigrés). L'éducation pour la santé, telle qu'elle est
réalisée en PMI, encourage l'utilisation de laits enrichis en fer
et l'alimentation diversifiée.
4)
Le dépistage du saturnisme: le saturnisme est une intoxication par le
plomb ou par les sels de plomb. Il se caractérise, dans sa forme
aiguë, par des douleurs abdominales ou coliques de plomb, souvent
accompagnées de constipation. Le dépistage est
généralisé à
l'ensemble des enfants fréquentant les centres de PMI se met
progressivement en place depuis 1994.
La
population est ciblée selon plusieurs critères:
-
en direction des enfants de 12 à 48 mois
-
sur des critères de comportement (grattage),
-
sur des critères d'environnement: logement ancien, vétuste,
humide et peintures écaillées. Les familles d'origine africaine
sont proportionnellement les plus nombreuses à habiter ce genre de
logements.
La
réalisation pratique du dépistage repose sur le dosage de la
plombémie après prélèvement veineux. Si la
plombémie est égale ou supérieur à 100 microg / l,
l'éducation sanitaire de la mère est poursuivie. Si la
plombémie est égale ou supérieur à 150 mg/l,
l'enfant est considéré comme intoxiqué. Dans ce cas:
-
le médecin corrige l'anémie, si elle existe et réclame une
plombémie pour la fratrie et les autres enfants du même immeuble,
-
une visite à domicile de la puéricultrice est proposée
afin de renforcer les mesures préventives,
- et un nouveau contrôle sanguin
sera effectué 6 mois plus tard.
Les
données biometriques.
Les
références biométriques de croissance telles qu'elles figurent dans les
carnets de santé (Sempé et Rolland-Cachera, 1997) des enfants
nés en France ont été établies à partir d'un
échantillon de la population non-immigrée de ce pays. Or la société
s'enrichit d'un nombre croissant d'enfants dont les parents ont immigré
plus ou moins récemment. L'amélioration du statut
socio-économique des familles issues de l'immigration, le meilleur suivi
médical des femmes enceintes et des jeunes enfants, apportent en une
génération des changements dans la composition corporelle de ceux
qui sont nés dans le pays d'accueil. Les habitudes alimentaires des
différentes communautés jouent aussi un rôle essentiel dans
les changements corporels, et les courbes de croissance spécifiques des
enfants de ces familles ont permis de mettre en évidence des
différences significatives dans les modalités de croissance,
d’en rechercher les causes (carences vitaminiques, excès de
graisses…) et d’orienter l’éducation nutritionnelle
dans les centres de prévention et d’action sociale.
Ainsi,
la moyenne de l’indice de corpulence (Poids/Taille2) est très différente
(différences significatives au seuil de 5%) entre les enfants de parents
non immigrés,
les enfants d’origine vietnamienne (Rovillé-Sausse, 1994, 1997) et
les enfants d’origine maghrébine (Rovillé-Sausse, 1996a,
1996b) tous nés en France. L’indice de masse corporelle
étant un bon indicateur de l’état nutritionnel des
individus, il était logique de rechercher des causes dans les
comportements alimentaires. La courbe d’évolution de
l’indice de masse corporelle des Vietnamiens se situe très
nettement en-dessous de celle des Français de référence,
à partir du cinquième mois, indiquant chez les premiers une
progression pondérale plus ralentie. Les enfants d’origine
vietnamienne deviennent plus graciles. Or, ils reçoivent une
alimentation traditionnelle très équilibrée
composée de beaucoup de légumes, riz, poissons et volailles;
l’alimentation des jeunes Français est plus riche en matières
grasses (viandes rouges), en sucres, mais plus pauvre en légumes. Les
enfants d’origine vietnamienne sont en parfaite santé,
bénéficient d’un régime alimentaire
hérité d’habitudes traditionnelles, en quantité
suffisante, et complété par des produits lactés qui font
souvent défaut en Asie.
Le
surpoids fréquemment observé chez les nourrissons d’origine
maghrébine semble lié au fait que, même allaités au
sein, ils reçoivent souvent une bouilllie de céréales en
complément. Au moment de la diversification, les mères
transforment le régime traditionnel de type méditerranéen
en copiant le type d’alimentation occidental plus riche en viande,
graisses et sucres. L’amélioration du statut
socio-économique s’accompagne souvent d’une consommation des
matières grasses quantitativement plus importante, et qualitativement
différente: les graisses mono- et poly-insaturées (huiles
végétales) sont remplacées par des graisses
saturées (beurre). Cette “occidentalisation” introduit des
déséquilibres nutritionnels qui pourraient être des
facteurs de risques d’obésité, d’accidents cardio-vasculaires
ou de diabéte chez l’adulte.
L’étude
des comportements alimentaires des enfants d’origine sub-saharienne
(Rovillé-Sausse, 1999a, 1999b), dont l’indice de corpulence
s’effondre au moment de la diversification, fait apparaître des
apports insuffisants en vitamine B1 (légumes secs), cuivre
(essentiellement dans les fruits de mer), zinc (viande, posson) et surtout en
fer (viande). Ces enfants consomment, en moyenne, 50% des apports
recommandés en viandes. Globalement, les apports en vitamines et en minéraux
sont plus faibles dans les menus de ces enfants. Ce
phénomène semble dû à la façon de s'alimenter
de ces enfants, plutôt qu' à un moindre niveau économique
des familles (Rovillé-sausse et Sossah, 2001).
Conclusion
Il est donc extrêmement important
pour les professionnels de la santé spécialisés dans la
petite enfance de tenir compte de ce facteur: connaître les habitudes
alimentaires des différentes communautés (et les respecter)
permet de cibler plus rapidement des supplémantations nécessaires,
sans attendre que l’enfant présente des carences.
La
collaboration PMI - Anthropologie est très fructueuse et peut apporter
beaucoup, en particulier en direction des populations les plus démunies,
non pas forcémant économiquement, mais par une transition trop
rapide de leur mode de vie et des difficultés d'adaptation au
système de santé occidental.
Bibliographie
Direction de l’Enfance et de la Famille, 1997, Rapport d’activité, code général des collectivités territoriales-article L.3121-21. Département du Val de Marne/Conseil Général, pp. 206
Guide Législatif. 1995, La Protection et la promotion de la santé maternelle et infantile.
Leroux, M. C., et Perriot, Y.,
1996, Enquête sur l’activité des centres de Protection
Matrenelle et Infantile réalisée par les équipes des
centres. Département du Val de Marne/Conseil Général, pp.
50
Leroux, M. C., Perriot, Y.,
Lalande, Decharne, C., Motheron, C., 1992, Enquête sur
l’activité des centres de planification et
d’éducation familiale réalisée par les
équipes des centres. Département du Val de Marne/Service de
Protection Maternelle et Infantile, pp. 85
Rovillé-Sausse, F., 1994,
Growth of Vietnamese children born in France. Anthropol. Sci., 102 (3):
295-303.
Rovillé-Sausse, F., 1996a,
Conséquences des changements d’habitudes alimentaires sur la
croissance des enfants issus de l’immigration maghrébine. Cahiers
d’Anthropologie et Biométrie Humaine (Paris), XIV, n° 3-4:
537-544.
Rovillé-Sausse, F., 1996b,
Nutritional transition and growth of BMI in children born in Parisian area.
Anthropol. Sci., 104 (3): 199-207.
Rovillé-Sausse, F., 1997,
L’enfant et son milieu: variations des rythmes de croissance dans une
population d’immigrés de la première
génération. Dans L’enfant, son corps, son histoire.
(Sophiaantipolis: Ed. APDCA), pp. 177-185.
Rovillé-Sausse, F., et
Sossah, F., 1999a, Food habits and growth of Subsaharan African ancestry born
to immigrant parents and French children. Proceedings of the Nutritional
Society. , 58: 98A.
Rovillé-Sausse, F., et
Sossah, F., 1999b, Comportements alimentaires des enfants de 0 à 3 ans.
Etude comparative des enfants français et des enfants originaires
d’Afrique subsaharienne. Biom. Hum. et
Anthropol., 17, 3-4: 127-137.
Rovillé-Sausse,
F., et Sossah, F., 2001, Le fer dans l'alimentation des enfants d'origine
subsaharienne (Enquête dans le val-de-Marne, France). Antropo 0, 53-60,
www.didac.ehu.es/antropo
Sempé, M., et
Rolland-Cachera, M., F., 1997. Etude séquentielle 1953-1975. CECDE.
Tracés issus des courbes du carnet de santé. Diffusion 97:
MEDITIONS, Lyon.